Revista de Lactancia Materna. 2025, Vol. 3
eISSN: 3020-2469
DOI: https://doi.org/10.14201/rlm.32605
ARTÍCULO DE COLABORACIÓN ESPECIAL
Lactancia frustrada. Cuando la lactancia dura menos de lo deseado. Revisión sobre la experiencia materna de amamantar
Failed Breastfeeding. When Breastfeeding Lasts less than Desired. Review of the Maternal Experience of Breastfeeding
Edurne Ciriza Barea(a,b 1); Andrea Codoñer Canet(b,c 2); Marta Gómez Fernández-Vegue(b,d 3); Elia Oliva González(e 4); Marta Sánchez Mena(f 5); Miguel Menéndez Orenga(b,g 6)
a Pediatra. Hospital Universitario de Navarra. C/ Irunlarrea, 3. 31008 Pamplona, Navarra. España. IBCLC L-300284.
b AELAMA, Asociación Española de Lactancia Materna.
c Obstetra. Hospital Universitario de La Plana. Carretera de Vila-Real a Burriana, km. 0.5. 12540 Villarreal, Castellón. España.
d Pediatra. C. S. Ensanche de Vallecas. C/ De las Cinco Villas, 1. 28051 Madrid. España.
e Médico de Familia y Comunitaria. Gerencia Asistencial de Atención Primaria de Madrid (C. S. Los Alpes). C/ San Martín de Porres, 6. 28035 Madrid. España. Docente del Instituto Europeo de Salud Mental Perinatal. IBCLC L-305109.
f Psiquiatra privada. Avda. Madrid 46. 50010 Zaragoza. España. Docente del Instituto Europeo de Salud Mental Perinatal.
g Investigador independiente.
Conflictos de intereses: Los autores declaran que no presentan ningún conflicto de intereses en relación al manuscrito.
Autor para correspondencia: Edurne Ciriza Barea edurne.ciriza.barea@gmail.com
Fecha de envío: 19/11/2024. Fecha de aceptación: 15/01/2025. Fecha de publicación: 25/03/2025
|
Palabras clave: lactancia materna; problemas de lactancia; salud mental; atención perinatal; postparto; salud pública |
RESUMEN Objetivo: A pesar del apoyo a la lactancia materna, muchas madres no logran amamantar como desean. Frecuentemente existen dificultades de lactancia, sentimientos de culpa, soledad y vergüenza y el cese de la lactancia se asocia en ocasiones con depresión. El objetivo es realizar una revisión sobre la relación entre la experiencia de lactancia y la salud mental materna y aportar recomendaciones a profesionales y familias. Material y métodos: Se realizó una revisión de la literatura publicada en PubMed (MEDLINE), Cochrane, APA PsycNet, PsycINFO, Enfispo y CINHAL con las palabras clave «maternal/motherhood», «experience breastfeeding», «guilt», «anxiety» y «depression». Resultados: La depresión o ansiedad materna se han relacionado con menores tasas de lactancia materna y la lactancia materna se ha identificado como factor protector contra la depresión. La falta de apoyo y la discordancia entre las expectativas y la experiencia real pueden asociarse a peor salud mental materna. Las intervenciones individualizadas e interdisciplinarias son más exitosas. Conclusiones: La asociación entre lactancia materna y depresión o ansiedad es inversa y bidireccional, y está influenciada por el apoyo social y las expectativas maternas. El puerperio es un periodo de especial vulnerabilidad, profesionales y familias deben ayudar a las madres evitando influir negativamente en su experiencia. Hacen falta más investigaciones sobre factores que condicionan la experiencia de lactancia y la eficacia de las intervenciones. La lactancia no es solo opción o responsabilidad de la madre, incumbe a toda la sociedad. |
|
Key words: breastfeeding; lactation disorders; mental health; perinatal care; postpartum period; public health |
ABSTRACT Objetives: Despite support for breastfeeding, many mothers are unable to breastfeed as they wish. There are frequent breastfeeding difficulties, feelings of guilt, loneliness and shame, and cessation is sometimes associated with depression. The objective is to conduct a review on the relationship between breastfeeding experiences and maternal mental health and to provide recommendations to professionals and families. Material and methods: a review of the literature published in PubMed (MEDLINE), Cochrane, APA PsycNet, PsycINFO, Enfispo and CINHAL was carried out with the keywords «maternal/motherhood», «experience breastfeeding», «guilt», «anxiety» and «depression». Results: Breastfeeding difficulties, lack of support and early cessation are predisposing factors for maternal depression while satisfactory breastfeeding, skin-to-skin contact and having a social support network are protective. A discordance between expectations and actual experience may be associated with worse maternal mental health. Individualized and multidisciplinary interventions are more successful. Conclusions: The association between breastfeeding and depression or anxiety is inverse and bidirectional and it is influenced by maternal expectations. The postpartum period is a period of special vulnerability, professionals and families should help mothers without judging or negatively influencing their experiences. More research is needed on factors that determine the breastfeeding experience and the effectiveness of interventions. Breastfeeding is not just the option or responsibility of the mother, it is the responsibility of the entire society. |
1. Introducción
A pesar de que el deseo mayoritario de las madres es amamantar a sus bebés, muchas no lo logran. En Europa, la prevalencia de lactancia materna (LM) exclusiva al nacimiento es del 95 %, pero desciende bruscamente el primer mes, siendo del 66 % a las 6 semanas y del 28 % a los 6 meses (1). Amamantar cursa frecuentemente con dificultades y puede resultar más complicado de lo que se espera. La experiencia personal es subjetiva y muy variable. Algunas experimentan sentimientos agridulces o de decepción en relación a la LM, acompañados habitualmente de culpa y vergüenza (2), que pueden mermar su autoestima, autoeficacia y salud mental. La alimentación del bebé es un tema de debate social que muchas madres viven con presión, culpa o vergüenza (3,4). Estas emociones se suelen asociar a una autopercepción como mala madre y a una peor salud mental materna (2), especialmente en madres que, deseándolo, no consiguen amamantar.
Las políticas de promoción de la LM centradas exclusivamente en los beneficios para la salud no consideran la vivencia materna ni el papel fundamental del amamantamiento como herramienta fisiológica de vinculación afectiva y pueden suscitar culpa en aquellas que no amamantan (5). Exaltar la naturalidad y la facilidad de la LM puede generar falsas expectativas que empeoran la sensación de impotencia cuando hay dificultades inesperadas (6). Además, socialmente siguen existiendo mitos y prácticas obsoletas que dificultan la LM.
La transición a la maternidad es un drástico cambio vital que puede acarrear pérdidas y duelos. El postparto es un periodo de gran vulnerabilidad (7), en el que son frecuentes la tristeza, la incapacidad y la culpa («maternity blues») (8) y la depresión (5 % a 26 % en los primeros 2 meses) (9).
El objetivo es realizar una revisión de la bibliografía sobre cómo la experiencia de amamantar se relaciona con la salud mental materna y aportar recomendaciones a los profesionales y familias que acompañan a estas madres.
2. MÉTODOS
Se realizó una revisión de la literatura publicada en los últimos 10 años en PubMed (MEDLINE), Cochrane, APA PsycNet, PsycINFO, Enfispo y CINAHL con las palabras clave «maternal», «motherhood», «breastfeeding», «guilt», «shame», «anxiety» y «depression» entre los meses de octubre y diciembre de 2023. Se limitó a humanos, últimos 10 años, ensayos clínicos, estudios observacionales, revisiones y revisiones sistemáticas.
Se seleccionaron publicaciones que incluyeran en el abstract: 1) lactancia materna y 2) salud mental (depresión o ansiedad) o sentimientos como culpa o vergüenza. Estos ítems podían encontrarse en intervención, observación o resultados. Se excluyeron estudios que 1) no incluían dichos ítems en intervención, observación o resultados o los incluían exclusivamente en introducción o discusión; 2) aquellos centrados exclusivamente en madres seleccionadas, no procedentes de población general (se incluyeron los realizados en unidades neonatales), y 3) protocolos, guías clínicas y artículos de opinión. Se incluyeron revisiones y estudios realizados con metodología cualitativa.
3. Resultados
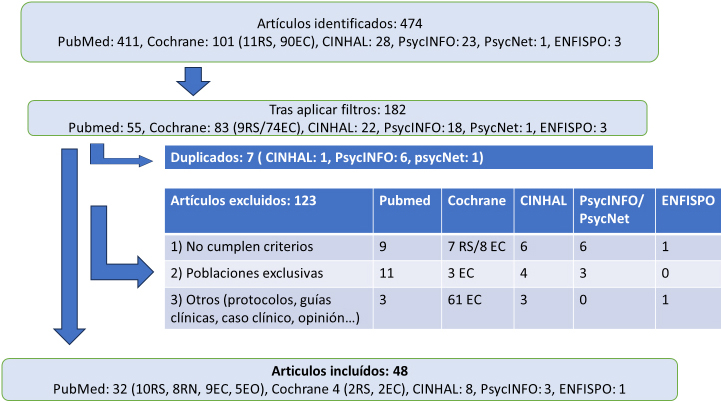
Figura 1. Diagrama resumen del proceso de selección de artículos (RS: revisiones sistemáticas, EC: ensayos clínicos, RN: revisiones narrativas, EO: estudios observacionales)
Se clasificaron los artículos según el tema abordado: 1) Cómo afecta la salud mental materna a la LM, 2) Cómo afecta la LM a la salud mental materna, 3) Efectividad de las intervenciones analizadas sobre LM y salud mental y 4) Experiencia materna con la LM (Tablas 1-4).
3.1. Relación entre salud mental y lactancia materna
La depresión y ansiedad/estrés maternos se asocian a menor tasa de LM (10-17). La depresión materna se asocia a disminución del apego materno-fetal (18) y a peores resultados en crecimiento, salud y estado nutricional del bebé (10,11). Este estado puede favorecer una sensación de escasa producción de leche (12), más problemas de LM y una suplementación precoz (11).
El estrés durante la gestación disminuye el éxito de la LM en algunos estudios observacionales (13,21), pero esta relación no se mantiene con suficiente evidencia en las revisiones (15,16). La ansiedad/estrés postparto se asocia a una disminución de la LM exclusiva y de la autoeficacia en LM, así como a más problemas de lactancia, menor vinculación, peor sueño del bebé y más suplementación (14,16-18,20).
La personalidad «abierta»/extrovertida, la simpatía y la estabilidad emocional maternas se asocian a mayor tasa de LM. El neuroticismo, la personalidad ansiosa y el deterioro del vínculo se asocian a menor tasa de LM (22,23). Las experiencias no placenteras de lactancia y el dolor son más frecuentes en cesáreas y en familias poco informadas (13).
En mujeres que han sufrido maltrato infantil, no disminuye la tasa de LM, excepto si persiste depresión o trastorno por estrés postraumático (24). El embarazo no deseado se asocia a más violencia de pareja íntima, más depresión y menos LM (25).
Tabla 1. Artículos sobre cómo afecta la salud mental a la lactancia materna
|
Diseño estudio |
Autor, |
N |
Objetivo |
Resultados |
Resultados |
|
RS |
Slomian, 2019(10) |
122 estudios |
Efectos de la depresión postparto (Dpp) no tratada |
La Dpp crea un ambiente que no es propicio para el desarrollo personal de la madre ni del niño |
Existe asociación de la Dpp con el cese precoz de la LM. |
|
RS |
Fallon, 2016(14) |
33 estudios |
Relación entre ansiedad postparto y LM |
- |
La ansiedad pp reduce la probabilidad de LM exclusiva y aumenta la del cese de la LM y de suplementar con fórmula en el hospital. La ansiedad pp reduce la autoeficacia en LM y aumenta los problemas de LM. |
|
RS |
Fallon, 2016(15) |
6 estudios |
Relación entre ansiedad prenatal y LM |
- |
No hay evidencia suficiente para aclarar la relación entre ansiedad prenatal y LM. Altos niveles de ansiedad prenatal se relacionan con una reducción de la intención y de la exclusividad de LM. |
|
RS |
Hoff, 2019(16) |
15 estudios |
Relación entre ansiedad y LM |
- |
A más ansiedad posparto, menor inicio, duración y exclusividad de la LM. No se encontró asociación entre la ansiedad prenatal y el inicio o exclusividad de la LM. |
|
RS |
Oyentuji, 2020(18) |
102 estudios |
Efecto del estrés materno en salud infantil |
Existe asociación entre el estrés pp y la falta de sueño infantil El aumento de la edad materna y la Dpp se han relacionado con una disminución del apego materno-fetal |
La autoeficacia en LM es importante para el mantenimiento de la LM. |
|
RN |
Field, 2018(17) |
- |
Ansiedad postparto: factores asociados y consecuencias |
La ansiedad pp tiene efectos negativos sobre el vínculo afectivo, la interacción madre-bebé, el temperamento infantil, el sueño, el desarrollo mental, la salud y los trastornos de conducta en adolescentes |
La ansiedad pp tiene efectos negativos sobre la LM. |
|
RN |
Nagel, 2022(20) |
- |
Relación entre angustia psicológica materna y LM |
- |
El malestar psicológico se asocia a retraso en la activación secretora y la disminución de la duración de la LM exclusiva. La relación entre la angustia psicológica y la LM parece ser bidireccional. |
|
RN |
Madlala, 2018(11) |
- |
Relación entre Dpp y LM |
La depresión materna se asocia a peor cuidado del bebé y peores resultados en crecimiento, salud y estado nutricional del niño (incluyendo más sobrepeso/obesidad) Existe evidencia de asociación entre la D materna y las dificultades para amamantar |
La D materna se asocia al cese precoz de la LM. La Dpp puede favorecer la introducción de sustitutos de la LM y otros alimentos y líquidos de forma precoz. Altos niveles de ansiedad prenatal se asociaron con mayor intención materna de alimentar con fórmula, pero • No se encontró relación con el inicio o continuación de la LM • No se encontró asociación entre la D materna y la duración de la LM. |
|
O |
Eagen-Torkko, 2017(24) |
1049 madres |
Relación entre maltrato infantil (MTI) y LM |
- |
Mayor tasa de LM si MTI resiliente, menor tasa de LM en trastorno por estrés postraumático o D. |
|
O |
Haas, 2022(21) |
4712 madres |
Factores asociados con duración de la LM en primíparas |
- |
Mayor tasa de LM a los 6 meses pp si bajo nivel ansiedad en embarazo. |
|
O |
Keller, 2016(22) |
303 madres |
Influencia de la personalidad materna en la duración de la LM |
- |
Se asocia a mayor tasa de LM la personalidad «abierta», simpatía. Neuroticismo, ansiedad en el cuidado y deterioro del vínculo, se asocian a menor tasa de LM. |
|
O |
Rahman, 2016(12) |
279 madres |
Impacto de la Dpp en la LM exclusiva |
- |
La Dpp se asocia a menor duración de la LM y a mayor percepción de leche insuficiente (sin diferencias en volumen leche extraída). |
|
O |
Tristão, 2023(13) |
395 madres |
Éxito de la LM y su relación con dolor, conducta, salud mental y soporte social |
La experiencia no placentera de LM se relaciona con la duración del dolor, no búsqueda de información y parto por cesárea |
Baja autoeficacia, dolor con LM, depresión, estrés gestacional y problemas en el parto se asocian a menor éxito de la LM. |
|
O |
Robbins, 2021(25) |
32777 registros |
Intención de embarazo y su asociación con conducta y experiencia maternal |
El embarazo no deseado se asocia a más Dpp y más violencia de pareja |
Embarazo no deseado se asocia a menor tasa de LM. |
|
O |
Brown, 2014(23) |
602 madres |
Personalidad materna y duración de la LM |
- |
Personalidad extrovertida, consciente y estabilidad emocional se asocian a mayor inicio y duración de LM. |
|
O |
Jonas, 2013(19) |
352 madres |
Variación genética en oxytocin rs2740210 y su asociación con Dpp y duración de la LM |
Niveles más altos de D tenían relación con la duración de la LM, pero solo en mujeres que poseían el genotipo CC |
El polimorfismo en gen OXT rs2740210 (pero no otros) puede predecir la variación en la duración de la LM. |
Los artículos se han ordenado según el diseño del estudio: RS: revisión sistemática, RN: revisión narrativa, CT: ensayo clínico, O: observacional.
LM: lactancia materna, D: depresión, pp: postparto, SM: salud mental, RR: riesgo relativo, IHAN: Iniciativa para la Humanización de la Asistencia al Nacimiento y la lactancia, ns: no significativo, LA: lactancia artificial.
3.2. Relación entre lactancia y salud mental
El efecto de la LM sobre la salud mental materna es positivo (11,18,20,26-29), pero no uniforme (27). La LM y la autoeficacia en LM protegen de la depresión postparto (18). Las dificultades de lactancia y la discordancia entre expectativas y realidad se asocian con más problemas de salud mental (11,26,30). Las experiencias negativas en el parto o lactancia pueden generar vergüenza, lástima, estrés postraumático y depresión (31). Existe asociación entre el cese precoz de la LM y la depresión, con bajo nivel de evidencia (32).
Tanto la LM como el colecho parecen tener efectos positivos en la salud mental materna y en la regulación y la adaptación al estrés del bebé, incluso a largo plazo (28,33).
Tabla 2. Artículos sobre cómo afecta la lactancia materna a la salud mental
|
Diseño estudio |
Autor, año |
N |
Objetivo |
Resultados |
|
RS |
Yuen, 2022(26) |
55 estudios |
Efecto de la LM sobre salud mental (SM) materna |
La LM se asoció con mejores resultados de SM materna. Sin embargo, ante problemas o discordancia entre las expectativas de LM y la experiencia real, la LM se asoció con resultados negativos de SM. Los problemas de LM se asociaron con mayor riesgo de síntomas negativos de salud mental. |
|
RS |
Mangrio, 2018(32) |
27 estudios |
Factores asociados al cese de la LM antes de 6 mpp |
Existe asociación positiva entre cese precoz de LM y depresión postparto. Factores asociados al cese precoz de la LM: edad de la madre, nivel educativo, el regreso al trabajo en las 12 semanas pp, el parto por cesárea y el suministro inadecuado de leche. |
|
RS |
Oyentuji, 2020(18) |
102 estudios |
Efecto del estrés materno en la salud infantil |
La asociación entre el estrés posparto y la falta de sueño infantil presenta un efecto dominó. Existe una relación inversa entre la LM y la depresión pp. La autoeficacia en LM es importante para mantener este efecto. |
|
RN |
Nagel, 2022(20) |
- |
Relación angustia psicológica materna y LM |
La LM parece reducir la angustia materna, a través de la vía del placer y la recompensa y los efectos calmantes de la oxitocina en la madre. Es probable que la relación entre la angustia psicológica y la LM sea bidireccional. |
|
RN |
Gust, 2020(27) |
- |
Efecto hormonal del pp y LM sobre salud mental |
La LM puede conferir un cierto nivel de protección contra las enfermedades mentales, pero este beneficio no se expresa de manera uniforme en todas las mujeres que eligen amamantar. Las alteraciones neuroendocrinas inducidas por la LM pueden ayudar a determinar el riesgo psiquiátrico reproductivo en un subconjunto de mujeres sensibles a las hormonas. |
|
RN |
Kendall-Tackett, 2015(28) |
- |
Nuevo paradigma de la D, hallazgos sobre D, LM y resiliencia |
La LM aumenta la capacidad de respuesta de la madre y hace más tolerable la experiencia de maternidad. Aumenta la probabilidad de un apego seguro, regula la respuesta inflamatoria y el estrés del bebé. La LM propicia una forma de crianza con mayor conexión madre-bebé. |
|
RN |
Madlala, 2018(11) |
- |
Dpp materna y salud infantil |
La LM puede proteger contra la Dpp, pero existe asociación entre la dificultad para amamantar y la depresión materna. |
|
O |
Cooklin, 2018(30) |
229 madres |
Salud física, problemas de LM y ánimo en postparto |
Peor ánimo a las 8 semanas pp si hay problemas de LM o físicos. |
|
O |
Yusuf, 2016(29) |
2072 madres |
LM y Dpp |
Mujeres que lactan tiene menor tasa de D a los 3 meses pp. |
|
O |
Whittingham, 2023(31) |
409 madres |
Síntomas traumáticos postnatales y vergüenza |
Experiencias negativas con el parto o con la LM (subjetivas) se asocian al sentimiento de vergüenza o lástima. Una experiencia negativa del parto, escaso soporte y mucho miedo predicen síntomas de estrés postraumático. La flexibilidad psicológica y la autocompasión amortiguan el efecto de una experiencia negativa de parto en el trastorno de estrés postraumático. |
|
O |
Beijers, 2013(33) |
193 madres |
Regulación del cortisol en bebés: asociación con LM y colecho |
Colecho y LM contribuyen positivamente a la regulación del estrés de los bebés a los 12 meses. A más tiempo de LM y de colecho en 6 meses menor cortisol, mejor reactividad al estrés y mejor recuperación del bebé ante una situación estresante. |
Los artículos se han ordenado según el diseño del estudio: RS: revisión sistemática, RN: revisión narrativa, CT: ensayo clínico, O: observacional.
LM: lactancia materna, D: depresión, pp: postparto, SM: salud mental, RR: riesgo relativo, IHAN: Iniciativa para la Humanización de la Asistencia al Nacimiento y la lactancia, ns: no significativo, LA: lactancia artificial.
3.3. Estudios de intervención
La mayoría de intervenciones conductuales pre- y postparto muestran un efecto positivo sobre síntomas depresivos y ansiedad en la mujer, pero solo mejoran las tasas de LM si incluyen asesoramiento en lactancia (9,34-40).
Las intervenciones de promoción de la LM producen una discreta mejoría en la tasa de LM, pero en ocasiones también aumentan la ansiedad materna, disminuyen la confianza e inducen miedo a la pérdida de confidencialidad (41). Las intervenciones educativas más exitosas son individuales, multidisciplinares, incluyen varias visitas, pre/postparto y manejo de la LM (9,34,35,40,42,43).
La inducción del parto se asoció con más depresión y ansiedad y menor tasa de LM (44). En el posparto inmediato, el contacto físico prolongado entre madre y bebé (piel con piel) tiene efectos demostrados en el bebé (regula temperatura, frecuencia cardíaca, sueño, conducta, disminuye llanto/cólicos y mejora el desarrollo socioemocional y del habla), en la madre (menos depresión, regula estrés y capacidad de respuesta) y en ambos (más interacción, mayor calidad del apego) y mayor éxito de la LM (46).
Tabla 3. Estudios que analizan la efectividad de intervenciones sobre lactancia materna y salud mental
|
Diseño estudio |
Autor, año |
N |
Objetivo |
Resultados |
|
RS |
Pezley, 2022(34) |
33 estudios |
Eficacia de intervenciones conductuales sobre salud mental y LM |
Doce estudios informaron un efecto positivo de la intervención tanto en la SM materna como en LM. La disminución en síntomas depresivos y/o de ansiedad autoinformados se daba en paralelo al aumento en duración y/o exclusividad de la LM. Las intervenciones más exitosas fueron individuales, multidisciplinares (profesionales y pares) e incluyeron pre y postparto y asesoramiento en LM. |
|
RS |
Patnode, 2016(41) |
52 estudios |
Beneficios y daños de las intervenciones de apoyo a la LM en atención primaria en US |
Hay pocos estudios bien controlados que examinen la eficacia de las políticas y las prácticas a nivel de sistema sobre las tasas de LM o la salud infantil y ninguno sobre la salud materna. Las intervenciones de apoyo a la LM aumentaron discretamente la tasa de LM durante al menos 3 meses (RR: 1,07-1,21). Las diferencias absolutas en las tasas de LM oscilaron entre el 14,1 % a favor del grupo de control y el 18,4 % a favor del grupo de intervención. La implementación de los pasos individuales de la IHAN (más que la acreditación IHAN en sí) aumenta la tasa de LM. Hubo evidencia mixta de asociación entre dichas intervenciones y ansiedad materna, disminución de la confianza y miedo sobre su confidencialidad. |
|
RS |
Gavine, 2022(42) |
103 estudios |
Intervenciones de apoyo a la LM en madres sanas e hijos sanos a término |
Los resultados de la intervención sobre satisfacción materna, morbilidad infantil y salud mental materna no fueron consistentes. Las intervenciones de promoción de la LM mejoran levemente la duración y la exclusividad de la LM. Son algo más eficaces las que constan de varias visitas (de 4 a 8). |
|
RS |
Jones, 2021(51) |
21 estudios |
Alta precoz (consideran desde 6 h a 4-5 días) |
Es probable que aumente ligeramente el número de RN que reingresan en el transcurso de 28 días por morbilidad neonatal (ictericia, deshidratación o infecciones) [RR] 1,59 (95 % IC: 1,27-1,98). Poca o ninguna diferencia en las mujeres que lactan a las 6 sem.pp [RR] 1,04 (95 % IC: 0,96-1,13). Diferencia escasa o nula en el riesgo de depresión en los 6 meses pp. |
|
RN |
McCarter, 2022(43) |
Intervención educativa en LM por enfermeras |
La eficacia de la educación pp no está bien estudiada. Se han medido pocos resultados centrados en la salud materna o infantil más allá de la duración de la LM. Se analizaron intervenciones: - Educación individualizada tras cesárea: mayor conocimiento, satisfacción y exclusividad de la LM a los 4 m. - Alta precoz (<50 h pp) + programa de apoyo al inicio de la LM: más LME a los 6 m pp, no mayor autoeficacia en LM. - Educación sobre cuidado del RN + apoyo telefónico a las 2 sem. pp: mayor conocimiento y confianza en el cuidado infantil, menos ansiedad y menos visitas médicas. |
|
|
RN |
Norholt, 2020(46) |
Efectos del contacto piel con piel |
Los estudios de contacto físico prolongado entre madres humanas y bebés nacidos a término han demostrado efectos positivos en múltiples dominios: - En el bebé: regula t.ª y FC, organiza el sueño y la respuesta conductual, menos llanto/cólicos, mejor desarrollo socioemocional y del habla, mejora calidad del apego y las interacciones entre madre e hijo. - En las madres: mejora en la sintomatología depresiva, la regulación del estrés, la capacidad de respuesta, la LM y las interacciones madre-hijo. La calidad del apego es un importante factor de resiliencia al trauma y un predictor de la salud física de los adultos. El contacto físico prolongado aumenta el éxito de LM (práctica basada en la evidencia). |
|
|
CT |
Shukri, 2019(36) |
64 madres |
Terapia de relajación |
Menos ansiedad materna a 2 semanas y a 3 meses pp. Mayor ingesta de leche (P = 0,031). Menos cortisol en leche a las 2 semanas pp. Bebés con más peso y más tiempo de sueño a las 6 semanas pp. |
|
CT |
Shamsdanesh, 2023(37) |
64 madres |
Psicoterapia individual (6 sesiones) |
Menos ansiedad y angustia pp. Mayor autoeficacia en LM. |
|
CT |
Zanardo, 2017(44) |
180 madres |
Inducción parto con PGE2 (41+3 sem EG) |
Más depresión y ansiedad. Menor tasa de LM a 1 y 3 meses pp. |
|
CT |
Bradshaw, 2019(45) |
261 madres |
Clampaje precoz (<20 seg) vs tardío (>2 min) |
No diferencias en ansiedad y depresión. Algo más LM en clampaje tardío, ns. |
|
CT |
Varişoğlu, 2020(52) |
40 madres |
Música durante la extracción de LM |
Menos estrés en madres, menos cortisol salival. No mayor volumen leche extraída. |
|
CT |
Ahmed, 2016(38) |
141 madres |
Apoyo interactivo online a LM |
No diferencias en SM materna. Aumento del inicio y mantenimiento LM. |
|
CT |
Hutton, 2015(53) |
2804 madres |
Cesárea vs vaginal |
No diferencias en D. No diferencias en tasa LM. |
|
CT |
Liu, 2018(9) |
260 madres |
Intervención educativa pp + extracción <1 h pp |
Menos ansiedad materna. Más tasa de LM a los 42 días pp. Mayor volumen de leche al 3.er día. |
|
CT |
Spinelli, 2013(35) |
145 embarazadas |
Intervención psicológica + educación en LM |
Aumenta la tasa de LM. |
|
CT |
Zhao, 2021(39) |
182 madres |
Intervención psicoeducativa + asesoría LM |
Menos síntomas de Dpp. Mayor tasa de LM a 3 y 6 m pp. Mayor autoeficacia en LM. |
|
CT |
Wong, 2023 (40) |
40 madres |
Programa educativo online en tiempo real |
Más Dpp (ns). Mayor tasa de LM exclusiva, más inicio y duración LM (ns). Más autoeficacia en LM (ns). |
Los artículos se han ordenado según el diseño del estudio: RS: revisión sistemática, RN: revisión narrativa, CT: ensayo clínico, O: observacional.
LM: lactancia materna, D: depresión, pp: postparto, SM: salud mental, RR: riesgo relativo, IHAN: Iniciativa para la Humanización de la Asistencia al Nacimiento y la lactancia, ns: no significativo, LA: lactancia artificial.
3.4. Experiencia materna de amamantar
Al analizar la experiencia materna en relación a la LM en estudios cualitativos, destaca la aparición de sentimientos como culpa y vergüenza, sobre todo ante dificultades. El deseo de amamantar se asocia con el deseo de ser «buena madre» y no decepcionar al entorno, al profesional o al bebé (47). Algunas madres expresaron que sentían que su maternidad estaba «en juego» con la LM (48).
Tras abandonar la LM existe una dualidad de sentimientos: tranquilidad al saber que el bebé está bien alimentado y culpabilidad por no haber mantenido la LM (49). La culpa se asocia a la autopercepción como «mala madre» y a una peor salud mental materna y es aún más frecuente en madres que no amamantan (2). Las expectativas descritas en algún estudio como «mito maternal» son, según las madres, inalcanzables y producen aún más culpa (50). Varios estudios encuentran que el mantenimiento de la LM contribuye a sentimientos de unión, orgullo y logro incluso cuando hubo dificultades (48).
En estudios de mujeres con depresión, aquellas que expresaron fuertes deseos de amamantar asociaron la sensación de fracaso ante las dificultades como desencadenante de la depresión (47), con niveles particularmente altos de angustia en los casos cuya expectativa era que la lactancia sería sencilla (48).
La interacción con los profesionales es vivida generalmente con incomodidad. Son frecuentes sentimientos de culpa, pudor, timidez, fracaso, frustración, miedos, autoinculpación, sentirse juzgada, miedo a defraudar al entorno… Estas emociones tienen gran relevancia en la vivencia de la madre y pueden alterar su identidad materna y bienestar emocional. Los profesionales pueden influir en la validación/invalidación de su maternidad y con ello facilitar o dificultar la transición emocional (48). Sobre los profesionales, destacan expresiones como falta de preparación, exposición, trato humillante, incompetencia, moralidad/juicio percibido, referencias a la fórmula como «práctica prohibida» (2), información contradictoria, escaso tiempo y apoyo inadecuado e ineficaz (49). El apoyo informativo, instrumental y emocional es clave. No recibir un apoyo práctico e individualizado es predictor de suplementación precoz (43). Las interacciones centradas en emociones positivas son vitales en el apoyo a la maternidad/LM. Los profesionales pueden ser particularmente útiles para contrarrestar la autoconfianza negativa de las madres y, ante dificultades de lactancia, transmitir tranquilidad, que estas dificultades son frecuentes y superables y que no indican una maternidad deficiente o incompetente (48).
El enfoque flexible sobre la duración y la exclusividad de la LM ayuda a evitar la culpa y la vergüenza. Centrarse en estrategias para superar los problemas empodera a las mujeres. Es importante que los profesionales sean cálidos, pacientes, amables y respetuosos, con un enfoque «centrado en la mujer», y no solo en la LM (48), y que ofrezcan apoyo personalizado, oportuno, práctico y sin prejuicios (47).
Tabla 4. Estudios sobre experiencia materna de amamantar
|
Diseño estudio |
Autor, año |
N |
Objetivo |
Resultados |
|
RS |
Da Silva, 2020(47) |
6 |
Experiencia personal de LM, perspectivas y necesidades de apoyo |
Se analizó el deseo de LM y de ser «buena madre», los problemas de LM, la interacción con profesionales, el apoyo práctico y social y la salud mental de las mujeres. La mayoría de mujeres con Dpp habían expresado fuertes deseos de LM y sensación de fracaso con los problemas de LM, lo que desencadenó los problemas de salud mental. Es necesario un apoyo personalizado, oportuno, práctico y sin prejuicios. |
|
RS |
Leeming, 2022(48) |
34 |
Explorar las emociones autoconscientes asociadas a la recepción de apoyo a la LM en Reino Unido |
El ‘apoyo’ a la LM puede alterar la identidad materna y el bienestar emocional. Muchas mujeres evitan emociones incómodas en las interacciones por timidez. Los que ofrecen apoyo a la LM pueden facilitar la transición emocional de las mujeres al validar su maternidad o dificultar dicha transición al invalidarla, produciendo sentimientos de vergüenza, culpa o humillación. Aquellos que apoyan la LM necesitan buenas ‘antenas’ emocionales. Las interacciones que apoyen las emociones positivas son vitales. |
|
RS |
Morns, 2021(54) |
5 |
Aversión a la LM, revisión metaetnográfica |
Algunas mujeres que desean amamantar pueden experimentar sentimientos de aversión mientras amamantan. Los sentimientos de ‘aversión’ durante la LM pueden impedir que las mujeres alcancen sus objetivos personales de LM. |
|
RS |
Jackson, 2021 (2) |
20 |
Culpa, vergüenza y Dpp relación con LM |
La culpa y la vergüenza se asociaron a la autopercepción como mala madre y a una peor salud mental. La culpa es más común en madres que no lactan. Las madres que dan biberón sienten culpa más frecuentemente asociada a profesionales sanitarios y las que amamantan en relación con familiares o iguales. En relación a los profesionales sanitarios se asociaron a expresiones como: «falta de preparación», «apoyo ineficaz», «moralidad y juicio percibido», «frustración en relación a la LM», «fracasos, miedos» y «práctica prohibida» (LA). |
|
RS |
Constantinou, 2021(50) |
7 |
Cualitativo sobre el mito de la maternidad |
El «mito maternal» estuvo presente en todos los artículos, es inalcanzable y produce culpa. Dificultades con la LM y con el rol maternal asocian un profundo sentimiento de responsabilidad y de conexión con su bebé, lo que es vivido como positivo y negativo por las madres. |
|
RN |
McCarter, 2022(43) |
46 |
Intervención educativa pp en LM por enfermeras Scoping review |
En educación posparto las mujeres describieron inseguridad por falta de conocimiento sobre el cuidado y la alimentación del bebé. Identificaron a los profesionales de la salud como una fuente de información y apoyo, pero también resaltaron que recibían demasiada información de demasiadas fuentes. El alta hospitalaria temprana no se percibió positivamente si la educación recibida en el hospital no era individualizada y el profesional de la salud no conocía su nivel de experiencia. |
|
RN |
McCarter, 2022(43) |
46 |
Intervención educativa pp en LM por enfermeras Scoping review |
Relación con enfermeras: es importante para aprender sobre cuidado infantil, pero preocupa la información contradictoria de las enfermeras y otros profesionales, el escaso tiempo y el apoyo inadecuado a la LM, al dolor postparto y a su transición al papel de madre. El apoyo informativo, instrumental y emocional es clave en el apoyo a la LM. No recibir un apoyo práctico e individualizado para la LM es un predictor de suplementación temprana con fórmula. Las mujeres identificaron la LM como una necesidad de aprendizaje clave antes del alta hospitalaria. |
|
O |
Pastorelli, 2019(55) |
9 madres |
Diferencias culturales entre mujeres brasileñas y francesas |
En Brasil valoran a la madre que amamanta y se culpabiliza a la que no, mientras que las francesas interpretan la LM como falta de libertad. |
|
O |
Groleau, 2017(56) |
11 grupos focales |
Empoderar a las mujeres para amamantar: ¿la IHAN marca la diferencia? |
El enfoque flexible en cuanto a la duración de la LM ayudó a evitar la culpa y la vergüenza maternas. El hecho de centrarse en las barreras potenciales y las estrategias para superarlas empoderó a las mujeres para negociar cambios en la alimentación infantil con los demás y con ellas mismas, abordando la experiencia de una práctica que puede no parecer natural al principio. Se sugiere que los servicios IHAN intenten implementar los 10 pasos de una manera flexible y centrada en la familia y en empoderar a las mujeres en lugar de simplemente en lograr resultados. |
|
O |
Cortés-Rúa, 2019(49) |
15 madres |
Interrupción temprana de la LM. Un estudio cualitativo |
La LM es una experiencia satisfactoria a la par que sacrificada y dolorosa. La inseguridad sobre la alimentación y el dolor físico fueron las causas más importantes de abandono. Se evidenció una dualidad de sentimientos con la LA: tranquilidad al saber que el niño está bien alimentado y sensación de culpabilidad por no haber mantenido la LM. Los profesionales no realizan adecuadamente su labor de promoción de la LM, los propios profesionales sanitarios efectúan prácticas contrarias a su instauración y mantenimiento. Se constatan necesidades formativas y de soporte emocional insuficientemente cubiertas. |
Los artículos se han ordenado según el diseño del estudio: RS: revisión sistemática, RN: revisión narrativa, CT: ensayo clínico, O: observacional.
LM: lactancia materna, D: depresión, pp: postparto, SM: salud mental, RR: riesgo relativo, IHAN: Iniciativa para la Humanización de la Asistencia al Nacimiento y la lactancia, ns: no significativo, LA: lactancia artificial.
4. Discusión
El postparto es una etapa de gran vulnerabilidad. El incremento de la sensibilidad emocional de la gestante puede, en ocasiones, aumentar el riesgo de sufrir trastornos mentales, como afirma Conaboy (58). Ramírez-Matos también comenta, en su libro Psicología del postparto que, «es habitual que concurran sentimientos de alegría, soledad, cansancio, extrañeza y altibajos emocionales, que en algunas madres pueden rozar el desequilibrio» (57). En nuestra revisión encontramos que la culpa, el dolor al amamantar y la preocupación obsesiva por la salud del bebé pueden ser síntoma o desencadenante de depresión e incrementar la ansiedad y la tristeza. La caída brusca de hormonas tras el parto puede ser la causa de esta vulnerabilidad psicológica en algunas mujeres, según Gust (27).
La depresión y la ansiedad maternas se asocian con bajas tasas de LM en la literatura. Stuebe justifica el abandono de la LM en madres con depresión postparto por su dificultad para interactuar con el bebé y la falta de disfrute (59), a la vez que Nagel explica cómo la ansiedad materna se asocia a un retraso en la activación secretora y una disminución de la producción láctea, lo que dificulta la LM exclusiva (20).
Por otro lado, la LM bien instaurada mejora la salud mental materna. Gust explica que la supresión crónica de estrógenos y progesterona inducida por la LM parece disminuir la irritabilidad, optimizar la respuesta al estrés y tener efectos ansiolíticos y antidepresivos a largo plazo (27). En la misma línea Nagel comenta que la oxitocina reduce la angustia materna a través del placer y la recompensa (20). Kendall-Tackett concluye que la LM aumenta la capacidad de respuesta materna a las necesidades del bebé, lo que propicia una crianza con mayor conexión y fomenta un apego seguro (28), favoreciendo la resiliencia al trauma y una mejor salud mental en la edad adulta.
El entorno es determinante y existen grandes diferencias entre grupos socioculturales. Siguen existiendo mitos y prácticas obsoletas que dificultan la instauración y el mantenimiento de la LM (55). Pero también, como define Volk, en los últimos tiempos socialmente han cambiado las prácticas de lactancia, convirtiéndose en un privilegio de las clases poderosas. Las mujeres ricas hacen alarde de su lactancia materna como una exhibición de sus recursos, mientras que las mujeres pobres la evitan (63).
Parece haber implicaciones antropológicas mucho más profundas tanto en la decisión como en el tiempo de amamantamiento como parte de la estrategia de supervivencia que adoptamos como especie en función de las condiciones del entorno. Las tasas de lactancia materna disminuyen conforme empeoran las condiciones de vida, poniendo de manifiesto que la decisión de amamantar comienza a ser una elección conforme están cubiertas las necesidades básicas que la hacen posible. Los mensajes enjuiciadores constituirían un estrés añadido a los condicionantes de vulnerabilidad social (60,61).
La sobreexposición que asocia LM a bienestar social frecuente en medios y redes favorece que muchas mujeres tengan expectativas idealizadas de la LM y sienten frustración al no poder desarrollarla como habían planeado. Además, la incomprensión del entorno, junto con la propia autoexigencia, desgasta física y emocionalmente a la madre. Incluso las madres que no querían lactar o no habían tomado la decisión tropiezan con presiones sociales/sanitarias para hacerlo, lo que puede generar frustración, presión, cosificación, desasosiego y llegar a ser traumático, sobre todo en primíparas (62), en quienes también es más habitual la sensación de fracaso, la depresión y el cese de la LM.
Pese a ello, muchas madres consiguen una experiencia positiva de LM, definiéndola como reconfortante y central en la relación con su bebé.
Esta situación ha propiciado la polarización extrema de discursos prolactancia y antilactancia (63), que se enfrentan (en ocasiones visceralmente) en publicaciones y redes sociales y que algunos aprovechan para hacer negocio. Como afirma Esther Vivas: «La defensa de la LM no implica un cuestionamiento de las mujeres que optan por la fórmula o tienen que recurrir a ella. La consigna “la lactancia es lo mejor" debe garantizar el derecho a la lactancia, no imponerla. Cuidar a un bebé es agotador, independientemente del tipo de lactancia, ni el biberón ni la teta nos harán libres, pero ¿por qué una práctica tan beneficiosa es tan difícil de llevar a cabo?» (64). Deberíamos asegurar el apoyo suficiente, social y sanitario para que las mujeres tomen libremente las mejores decisiones por sí mismas (65).
¿Qué pueden hacer los profesionales ante esta realidad? Un acompañamiento eficaz centrado en el cuidado de la díada es la clave. Limitarse a informar sobre los beneficios de la lactancia, pero no ofrecer apoyo práctico ante dificultades, puede agravar la sensación de fracaso. Coates describe los relatos de muchas madres que si hubieran tenido un mejor apoyo (profesional y social) habrían conseguido amamantar y/o prolongar su LM, como deseaban (66). Pero las intervenciones de apoyo a la LM no siempre tienen éxito y en ocasiones incluso empeoran los sentimientos de las madres hacia la lactancia. En nuestra revisión Leeming postula que las emociones autoconscientes experimentadas por la madre pueden explicar este hecho (48). Estas emociones deben ser centrales y cuidarse en profundidad en todas las interacciones profesional-paciente a través de técnicas de consejería.
Durante el embarazo sería recomendable ayudar a crear expectativas realistas, informar de las dificultades habituales y animar a las madres y al entorno a acudir a grupos de apoyo a la LM. En el parto interesaría disminuir el número de inducciones en base al estudio de Ta, que relaciona la oxitocina natural con menos síntomas depresivos pero no encuentra este efecto en la oxitocina sintética (67). También la inducción del parto se asocia a una menor tasa de LM (44). En el postparto, favorecer el contacto físico prolongado (piel con piel) aumenta el éxito de la LM y mejora la salud mental tanto de la madre como del bebé. El piel con piel debería ser considerado, según Norholt, una práctica Basada en la Evidencia (46).
El apoyo a la lactancia debe realizarse por personal formado y con habilidades de escucha y empatía, ya que sus acciones pueden influir sobre el bienestar emocional de la madre (48). Tanto nuestra revisión como otros trabajos encontrados concluyen que se necesita una atención sanitaria personalizada que ofrezca apoyo práctico real y un trato respetuoso e individualizado (49,63). Este apoyo debería incluir al entorno, ya que muchas parejas y familias sienten impotencia y frustración por no saber cómo ayudar a las madres. Según Cortés-Rúa, algunas madres consideraron que los profesionales no realizaban adecuadamente la labor de promoción de la LM ya que en numerosas ocasiones efectuaban prácticas contrarias a su instauración y mantenimiento (49).
Es llamativa la necesidad que tienen las mujeres de compartir su experiencia, lo que demuestra el malestar vivido y la necesidad de sentirse escuchadas. Consideran importante que, independientemente del posicionamiento materno respecto a la lactancia, se les apoye y se refuerce su confianza, al ser ser un momento de gran vulnerabilidad (63). El entorno (sanitarios, familiares, amigos) debería transmitir confianza en ella y en su cuerpo, siempre desde el respeto, la admiración y el cuidado, absteniéndose de dar informaciones banales que puedan hacerle sentir miedo o peligro (57). La compasión, la amabilidad y la validación pueden contrarrestar sentimientos negativos, aumentar la confianza y disminuir respuestas de evitación, autoevaluación negativa, invalidación y hostilidad hacia los profesionales (48).
Los programas de apoyo a la lactancia, evaluados desde la perspectiva materna, suspenden en su gran mayoría. Las opiniones de las mujeres sobre estos programas han sido ignoradas en las revisiones de efectividad (68). Existe un cambio de paradigma en el modelo de demanda asistencial en el que la experiencia subjetiva debe estar considerada y la paciente espera ser un agente activo en el diagrama de decisiones. El perfil de madres que amamantan ha cambiado y ya no se conforman con ser sujetos pasivos. Los responsables deben conocer las experiencias maternas y su percepción sobre qué factores facilitan o dificultan el apoyo a la LM para adaptar servicios, programas y políticas en consecuencia. En Inglaterra ya hay intentos de cambiar el panorama moral y emocional de la alimentación infantil, dejar de culpar a las madres por las bajas tasas de LM y reconocerlo como un problema de salud pública. Se trata de presentar la LM como un proceso natural (con su periodo de adaptación y sus dificultades, evitando la idealización y la romantización) y cuestionar las reglas de «todo o nada» para evitar que las mujeres interioricen los retos de la lactancia como deficiencias personales. Hay que cambiar el foco del problema, centrar el discurso en empoderar a las mujeres, reducir la culpa y la vergüenza, proteger sus derechos y ofrecerles apoyo real (48).
Las conversaciones sobre alimentación infantil deben ser respetuosas, empáticas, centradas en la persona y sin prejuicios. En un reciente trabajo hacen hincapié en la forma en la que se transmite la información. Las madres refieren que ya saben que la LM es lo mejor, pero a veces los profesionales no tienen en cuenta otras posibilidades o circunstancias personales y ciertos mensajes críticos o coercitivos pueden generar sentimientos de culpa (69). Se sugiere que la implementación de los 10 pasos de la IHAN se realice de manera flexible, centrada en empoderar a las mujeres en lugar de simplemente enfocarse en lograr resultados (56).
Nuestro trabajo presenta grandes limitaciones, ya que la literatura en este campo es numerosa pero dispersa en sus objetivos y hay pocos trabajos publicados que definan en profundidad la experiencia materna. También, al ser una experiencia muy influenciable social y culturalmente y tener los trabajos orígenes distintos, corremos el riesgo de generalizar unos resultados que no tienen que ver con nuestro medio. En cualquier caso, los estudios cualitativos son en su mayoría llevados a cabo en países desarrollados, con una realidad sociocultural muy parecida a la nuestra y, por lo tanto, potencialmente generalizable a otros países desarrollados.
Se necesitan más investigaciones en este campo que ayuden a definir acciones de promoción y de fomento social de la lactancia cuidando la SM materna en el periodo crítico del postparto y fortaleciendo la transición a la familia y la crianza temprana desde la satisfacción y el disfrute.
Este trabajo puede ayudar a generar hipótesis enfocadas hacia la realidad de la experiencia materna y centrar esfuerzos en políticas de promoción de la lactancia que verdaderamente pongan a la mujer en el centro. Se han redactado una serie de recomendaciones para profesionales y familias que pueden ayudar al acompañamiento de la díada lactante, así como a la elaboración de guías clínicas que mejoren la excelencia de los cuidados materno-infantiles (anexo).
5. Conclusiones
La relación entre la lactancia materna y la depresión o ansiedad es inversa y bidireccional: la lactancia materna instaurada protege frente a la depresión y la depresión o la ansiedad maternas dificultan la instauración y el mantenimiento de la lactancia.
Las intervenciones de mayor éxito son individuales, interdisciplinares, incluyen pre- y postparto y asesoramiento en lactancia materna. El contacto físico prolongado (piel con piel) entre la madre y el bebé aumenta el éxito de la lactancia materna y mejora la salud mental de ambos. El apoyo individual, práctico y centrado en emociones positivas es clave en el apoyo a la LM. El enfoque flexible previene los sentimientos de culpa y vergüenza, que deben evitarse en las situaciones en las que no se consigue una lactancia exclusiva o la duración esperada.
No solo la lactancia materna, sino el proceso de amamantamiento disfrutado podría ser considerado un patrón oro en salud. Los profesionales de salud deben estar formados y tener habilidades de escucha y empatía, con un enfoque «centrado en la mujer» y no solo en la lactancia.
Bibliografía
1. Theurich MA, Davanzo R, Busck-Rasmussen M, Díaz-Gómez NM, Brennan C, Kylberg E et al. Breastfeeding Rates and Programs in Europe: A Survey of 11 National Breastfeeding Committees and Representatives. J Pediatr Gastroenterol Nutr. 2019;68(3):400-7.
2. Jackson L, De Pascalis L, Harrold J, Fallon V. Guilt, shame, and postpartum infant feeding outcomes: A systematic review. Matern Child Nutr. 2021;17(3):e13141.
3. Fernández IO, Ruiz-Berdún D, Requejo SV, Fernández IO, Ruiz-Berdún D, Requejo SV. La culpa de las madres. Promover la lactancia materna sin presionar a las mujeres. Dilemata. 2017;25:217-25.
4. Ayton JE, Tesch L, Hansen E. Women’s experiences of ceasing to breastfeed: Australian qualitative study. BMJ Open. 2019;9(5):e026234.
5. Wolf JB. Is Breast Really Best? Risk and Total Motherhood in the National Breastfeeding Awareness Campaign. J Health Polit Policy Law. 2007;32(4):595-636.
6. Gregory EF, Butz AM, Ghazarian SR, Gross SM, Johnson SB. Are unmet breastfeeding expectations associated with maternal depressive symptoms? Acad Pediatr. 2015;15(3):319-25.
7. Kristensen IH, Simonsen M, Trillingsgaard T, Pontoppidan M, Kronborg H. First-time mothers’ confidence mood and stress in the first months postpartum. A cohort study. Sex Reprod Healthc Off J Swed Assoc Midwives. 2018;17:43-9.
8. Nagata M, Nagai Y, Sobajima H, Ando T, Nishide Y, Honjo S. Maternity blues and attachment to children in mothers of full-term normal infants. Acta Psychiatr Scand. 2000;101(3):209-17.
9. Liu X, Wang S, Wang G. Prevalence and Risk Factors of Postpartum Depression in Women: A Systematic Review and Meta-analysis. J Clin Nurs. 2022;31(19-20):2665-77.
10. Slomian J, Honvo G, Emonts P, Reginster JY, Bruyère O. Consequences of maternal postpartum depression: A systematic review of maternal and infant outcomes. Womens Health Lond Engl. 2019;15:1745506519844044.
11. Madlala S, Kassier S. Antenatal and postpartum depression: effects on infant and young child health and feeding practices. South Afr J Clin Nutr. 2018;31(1):1-7.
12. Rahman A, Hafeez A, Bilal R, Sikander S, Malik A, Minhas F et al. The impact of perinatal depression on exclusive breastfeeding: a cohort study. Matern Child Nutr. 2016;12(3):452-62.
13. Tristão RM, Barbosa MP, Araújo T, Neiva ER, Costa KN, De Jesus JAL et al. Breastfeeding success and its relation to maternal pain, behaviour, mental health, and social support. J Reprod Infant Psychol. 2023;41(3):346-61.
14. Fallon V, Groves R, Halford JCG, Bennett KM, Harrold JA. Postpartum Anxiety and Infant-Feeding Outcomes. J Hum Lact Off J Int Lact Consult Assoc. 2016;32(4):740-58.
15. Fallon V, Bennett KM, Harrold JA. Prenatal Anxiety and Infant Feeding Outcomes: A Systematic Review. J Hum Lact Off J Int Lact Consult Assoc. 2016;32(1):53-66.
16. Hoff CE, Movva N, Rosen Vollmar AK, Pérez-Escamilla R. Impact of Maternal Anxiety on Breastfeeding Outcomes: A Systematic Review. Adv Nutr Bethesda Md. 1 de 2019;10(5):816-26.
17. Field T. Postnatal anxiety prevalence, predictors and effects on development: A narrative review. Infant Behav Dev.2018;51:24-32.
18. Oyetunji A, Chandra P. Postpartum stress and infant outcome: A review of current literature. Psychiatry Res. 2020;284:112769.
19. Jonas W, Mileva-Seitz V, Girard AW, Bisceglia R, Kennedy JL, Sokolowski M et al. Genetic variation in oxytocin rs2740210 and early adversity associated with postpartum depression and breastfeeding duration. Genes Brain Behav. 2013;12(7):681-94.
20. Nagel EM, Howland MA, Pando C, Stang J, Mason SM, Fields DA et al. Maternal Psychological Distress and Lactation and Breastfeeding Outcomes: a Narrative Review. Clin Ther. 2022;44(2):215-27.
21. Haas DM, Yang Z, Parker CB, Chung J, Parry S, Grobman WA et al. Factors associated with duration of breastfeeding in women giving birth for the first time. BMC Pregnancy Childbirth. 2022;22(1):722.
22. Keller N, Medved V, Armano G. The Influence of Maternal Personality and Risk Factors for Impaired Mother-Infant Bonding on Breastfeeding Duration. Breastfeed Med Off J Acad Breastfeed Med. 2016;11:532-7.
23. Brown A. Maternal trait personality and breastfeeding duration: the importance of confidence and social support. J Adv Nurs. 2014;70(3):587-98.
24. Eagen-Torkko M, Low LK, Zielinski R, Seng JS. Prevalence and Predictors of Breastfeeding After Childhood Abuse. J Obstet Gynecol Neonatal Nurs JOGNN. 2017;46(3):465-79.
25. Robbins CL, Zapata LB, D’Angelo D, Brewer LI, Pazol K. Pregnancy intention: Associations with maternal behaviors and experiences during and after pregnancy. J Womens Health. 2021;30(10):1440-7.
26. Yuen M, Hall OJ, Masters GA, Nephew BC, Carr C, Leung K et al. The Effects of Breastfeeding on Maternal Mental Health: A Systematic Review. J Womens Health 2002. 2022;31(6):787-807.
27. Gust K, Caccese C, Larosa A, Nguyen TV. Neuroendocrine Effects of Lactation and Hormone-Gene-Environment Interactions. Mol Neurobiol. abril de 2020;57(4):2074-84.
28. Kendall-Tackett K. The new paradigm for depression in new mothers: current findings on maternal depression, breastfeeding and resiliency across the lifespan. Breastfeed Rev Prof Publ Nurs Mothers Assoc Aust. 2015;23(1):7-10.
29. Yusuff ASM, Tang L, Binns CW, Lee AH. Breastfeeding and Postnatal Depression: A Prospective Cohort Study in Sabah, Malaysia. J Hum Lact Off J Int Lact Consult Assoc. 2016;32(2):277-81.
30. Cooklin AR, Amir LH, Nguyen CD, Buck ML, Cullinane M, Fisher JRW et al. Physical health, breastfeeding problems and maternal mood in the early postpartum: a prospective cohort study. Arch Womens Ment Health. 2018;21(3):365-74.
31. Whittingham K, Mitchell AE. Postnatal traumatic symptoms and shame: A cross-sectional study examining the role of birth, breastfeeding, psychological flexibility and self-compassion. J Context Behav Sci. 2023;28:248-55.
32. Mangrio E, Persson K, Bramhagen AC. Sociodemographic, physical, mental and social factors in the cessation of breastfeeding before 6 months: a systematic review. Scand J Caring Sci. 2018;32(2):451-65.
33. Beijers R, Riksen-Walraven JM, de Weerth C. Cortisol regulation in 12-month-old human infants: Associations with the infants’ early history of breastfeeding and co-sleeping. Stress Int J Biol Stress. 2013;16(3):267-77.
34. Pezley L, Cares K, Duffecy J, Koenig MD, Maki P, Odoms-Young A et al. Efficacy of behavioral interventions to improve maternal mental health and breastfeeding outcomes: a systematic review. Int Breastfeed J. 2022;17(1):67.
35. Spinelli MG, Endicott J, Goetz RR. Increased breastfeeding rates in black women after a treatment intervention. Breastfeed Med Off J Acad Breastfeed Med. 2013;8(6):479-84.
36. Mohd Shukri NH, Wells J, Eaton S, Mukhtar F, Petelin A, Jenko-Pražnikar Z et al. Randomized controlled trial investigating the effects of a breastfeeding relaxation intervention on maternal psychological state, breast milk outcomes, and infant behavior and growth. Am J Clin Nutr. 2019;110(1):121-30.
37. Shamsdanesh S, Nourizadeh R, Hakimi S, Ranjbar F, Mehrabi E. The effect of counseling with stress management approach on postpartum anxiety and distress and breastfeeding self-efficacy during COVID-19 pandemic: a ramdomized controlled trial. BMC Pregnancy Childbirth. 2023;23(1):26.
38. Ahmed AH, Roumani AM, Szucs K, Zhang L, King D. The Effect of Interactive Web-Based Monitoring on Breastfeeding Exclusivity, Intensity, and Duration in Healthy, Term Infants After Hospital Discharge. J Obstet Gynecol Neonatal Nurs JOGNN. 2016;45(2):143-54.
39. Zhao Y, Lin Q, Zhu X, Wang J. Randomized Clinical Trial of a Prenatal Breastfeeding and Mental Health Mixed Management Intervention. J Hum Lact Off J Int Lact Consult Assoc. 2021;37(4):761-74.
40. Wong MS, Chien WT. A Pilot Randomized Controlled Trial of an Online Educational Program for Primiparous Women to Improve Breastfeeding. J Hum Lact Off J Int Lact Consult Assoc. 2023;39(1):107-18.
41. Patnode CD, Henninger ML, Senger CA, Perdue LA, Whitlock EP. Primary Care Interventions to Support Breastfeeding: Updated Evidence Report and Systematic Review for the US Preventive Services Task Force. JAMA. 2016;316(16):1694-705.
42. Gavine A, Shinwell SC, Buchanan P, Farre A, Wade A, Lynn F et al. Support for healthy breastfeeding mothers with healthy term babies. Cochrane Database Syst Rev. 2022;10(10):CD001141.
43. McCarter D, Law AA, Cabullo H, Pinto K. Scoping Review of Postpartum Discharge Education Provided by Nurses. J Obstet Gynecol Neonatal Nurs JOGNN. 2022;51(4):377-87.
44. Zanardo V, Bertin M, Sansone L, Felice L. The adaptive psychological changes of elective induction of labor in breastfeeding women. Early Hum Dev. 2017;104:13-6.
45. Bradshaw L, Sawyer A, Armstrong-Buisseret L, Mitchell E, Ayers S, Duley L. Cord pilot trial, comparing alternative policies for timing of cord clamping before 32 weeks gestation: follow-up for women up to one year. BMC Pregnancy Childbirth. 2019;19(1):78.
46. Norholt H. Revisiting the roots of attachment: A review of the biological and psychological effects of maternal skin-to-skin contact and carrying of full-term infants. Infant Behav Dev. 2020;60:101441.
47. Da Silva Tanganhito D, Bick D, Chang YS. Breastfeeding experiences and perspectives among women with postnatal depression: A qualitative evidence synthesis. Women Birth J Aust Coll Midwives. 2020;33(3):231-9.
48. Leeming D, Marshall J, Hinsliff S. Self-conscious emotions and breastfeeding support: A focused synthesis of UK qualitative research. Matern Child Nutr. 2022;18(1):e13270.
49. Cortés-Rúa L, Díaz-Grávalos GJ. Interrupción temprana de la lactancia materna. Un estudio cualitativo. Enferm Clínica. 2019;29(4):207-15.
50. Constantinou G, Varela S, Buckby B. Reviewing the experiences of maternal guilt – the «Motherhood Myth» influence. Health Care Women Int. 2021;42(4-6):852-76.
51. Jones E, Stewart F, Taylor B, Davis PG, Brown SJ. Early postnatal discharge from hospital for healthy mothers and term infants. Cochrane Database Syst Rev [Internet]. 2021 [citado el 31 de octubre de 2023];(6). Disponible en: https://www.cochranelibrary.com/cdsr/doi/10.1002/14651858.CD002958.pub2/full/es?highlightAbstract=guilt%7Cshame%7Canxieti%7Cdepress%7Cexperience%7Cexperienc%7Cmatern%7Canxiety%7Cbreastfeed%7Csham%7Cexperi%7Cbreastfeeding%7Cdepression%7Cmaternal
52. Varişoğlu Y, Güngör Satilmiş I. The Effects of Listening to Music on Breast Milk Production by Mothers of Premature Newborns in the Neonatal Intensive Care Unit: A Randomized Controlled Study. Breastfeed Med Off J Acad Breastfeed Med. 2020;15(7):465-70.
53. Hutton EK, Hannah ME, Ross S, Joseph KS, Ohlsson A, Asztalos EV et al. Maternal outcomes at 3 months after planned caesarean section versus planned vaginal birth for twin pregnancies in the Twin Birth Study: a randomised controlled trial. BJOG Int J Obstet Gynaecol. 2015;122(12):1653-62.
54. Morns MA, Steel AE, Burns E, McIntyre E. Women who experience feelings of aversion while breastfeeding: A meta-ethnographic review. Women Birth J Aust Coll Midwives. 2021;34(2):128-35.
55. Laurencine Pastorelli PP, do Nascimento Oliveira EC, Johanson da Silva L, Rangel da Silva L, Bernardes Silva MD. Significados e experiências culturais em amamentação entre mulheres de dois países. Rev Enferm UERJ. 2019;27:1-7.
56. Groleau D, Pizarro KW, Molino L, Gray‐Donald K, Semenic S. Empowering women to breastfeed: Does the Baby Friendly Initiative make a difference? Matern Child Nutr. 2017;13(4):n/a-N.PAG.
57. Ramírez Matos E. Psicología del posparto. Síntesis; 2022.
58. July 17 CC, 2018, Comments72 11:08 a m Share on Facebook Share on TwitterView. BostonGlobe.com. [citado el 8 de junio de 2023]. Motherhood brings the most dramatic brain changes of a woman’s life - The Boston Globe. Disponible en: https://www.bostonglobe.com/magazine/2018/07/17/pregnant-women-care- ignores-one-most-profound-changes-new-mom-faces/CF5wyP0b5EGCcZ8fzLUWbP/story.html
59. Stuebe AM, Horton BJ, Chetwynd E, Watkins S, Grewen K, Meltzer-Brody S. Prevalence and risk factors for early, undesired weaning attributed to lactation dysfunction. J Womens Health 2002. 2014;23(5):404-12.
60. Yousi, R, Heller, K. Breastfeeding: an adaptative process. AAA: Ethos. 2003;31(2):141-171. https://doi.org/10.1525/eth.2003.31.2.147
61. Rodríguez K, Tapia J. La lactancia humana como práctica biopsicocultural. Cuadernos de Antropología. 2019;29(1). https://doi.org/10.15517/CAT.V1I1.34090
62. Demirci J, Caplan E, Murray N, Cohen S. «I Just Want to Do Everything Right:» Primiparous Women’s Accounts of Early Breastfeeding via an App-Based Diary. J Pediatr Health Care Off Publ Natl Assoc Pediatr Nurse Assoc Pract. 2018;32(2):163-72.
63. Villarrubia MJB, Ribera JC, Doménech CB. Cuestionadas: un acercamiento a la redefinición de la experiencia lactante de las madres a partir de las voces de las mujeres. Pap Rev Sociol. 2023;e3123.
64. Vivas E. Mamá desobediente: una mirada feminista a la maternidad. 3.ª edición. Madrid: Capitán Swing; 2019.
65. Volk AA, Franklin P. When is the breast best? Infant feeding as a domain of intrasexual competition. Evol Behav Sci. 2020;14:6-18.
66. Coates R, Ayers S, de Visser R. Women’s experiences of postnatal distress: a qualitative study. BMC Pregnancy Childbirth. 2014;14:359.
67. Ta T, Ej C, Ns C, Pa B, Lj Y. Oxytocin and postpartum depression: A systematic review. Psychoneuroendocrinology [Internet]. Octubre de 2020 [citado el 5 de agosto de 2023];120. Disponible en: https://pubmed.ncbi.nlm.nih.gov/32683141/
68. Bengough T, Elm E von, Heyvaert M, Hannes K. Factors that influence women’s engagement with breastfeeding support: a qualitative evidence synthesis. Cochrane Database Syst Rev [Internet]. 2018 [citado el 7 de junio de 2023];(9). Disponible en: https://www.cochranelibrary.com/es/cdsr/doi/10.1002/14651858.CD013115/full/es
69. Delawarde-Saïas T, Mercerat C, Adamiste M, Pigeon-Gagné É, Delawarde C, Nouchi J, Comtois J, Bakhty S, Poissant J. Is there room for mothers’ agency in the choice to breastfeed? A qualitative analysis of mothers’ views on messages promoting breastfeeding in Quebec. Eur J Midwifery. 2024 Jan;8:8. https://doi.org/10.18332/ejm/17493




