eISSN 2444-7986
DOI: https://doi.org/10.14201/orl.31997
CASO CLÍNICO
FASCITIS NECROTIZANTE CERVICAL DE ORIGEN ODONTÓGENO. DESCRIPCIÓN DE UN CASO
Cervical necrotizing fascitis of odontogenous origin. A case report
Dolores RODRÍGUEZ-RODRÍGUEZ ; Cristina Isabel SANZ-SÁNCHEZ
; Cristina Isabel SANZ-SÁNCHEZ ; Óscar Emilio CAZORLA-RAMOS
; Óscar Emilio CAZORLA-RAMOS
Hospital Universitario Virgen de la Victoria de Málaga. Universidad de Málaga. Málaga. España.
Correspondencia: cristinasanzsanchez03@gmail.com
Fecha de recepción: 9 de marzo de 2024
Fecha de aceptación: 8 de mayo de 2024
Fecha de publicación: 10 de mayo de 2024
Fecha de publicación del fascículo: 24 de diciembre de 2024
Conflicto de intereses: Los autores declaran no tener conflictos de intereses
Imágenes: Los autores declaran haber obtenido las imágenes con el permiso de los pacientes
Política de derechos y autoarchivo: se permite el autoarchivo de la versión post-print (SHERPA/RoMEO)
Licencia CC BY-NC-ND. Licencia Creative Commons Atribución-NoComercial-SinDerivar 4.0 Internacional
Universidad de Salamanca. Su comercialización está sujeta al permiso del editor
RESUMEN: Introducción y objetivo: las infecciones necrotizantes de tejidos blandos son infecciones con riesgo para la vida. El diagnóstico y tratamiento precoz son cruciales para mejorar la supervivencia. Descripción: mujer de 60 años con una fascitis necrotizante cervical de origen odontógeno con rápida evolución a shock séptico. Durante el ingreso precisó de tratamiento antibiótico de amplio espectro, apoyo sistémico y realización de varias cervicotomías. Discusión: La localización cervical supone el 2.6-5% de las fascitis necrotizantes, con un origen principalmente odontógeno y polimicrobiano. El compromiso sistémico es desproporcionado a las manifestaciones locales. El tratamiento quirúrgico temprano es clave para la supervivencia, pudiendo dejar grandes defectos tisulares. Conclusiones: la fascitis necrotizante cervical es una entidad rara. Su origen más frecuente son las infecciones odontógenas, pero también hay que sospecharla tras una infección faríngea. Debido a su baja incidencia y alta tasa de mortalidad, el índice de sospecha ante esta enfermedad debe ser alta.
PALABRAS CLAVE: Fascitis necrotizante cervical; infecciones cervicales; necrosis; anaerobios.
SUMMARY: Introduction and objective: Necrotizing soft tissue infections are life-threatening infections. Early diagnosis and treatment are crucial to improve survival. Description: 60-year-old woman with cervical necrotizing fasciitis of odontogenic origin with rapid evolution to septic shock. During admission, he required broad-spectrum antibiotic treatment, systemic support, and several cervicotomies. Discussion: The cervical location accounts for 2.6-5% of necrotizing fasciitis, with a mainly odontogenic and polymicrobial origin. The systemic commitment is disproportionate to the local manifestations. Early surgical treatment is key to survival and can leave large tissue defects. Conclusions: cervical necrotizing fasciitis is a rare entity. Its most common origin is odontogenic infections, but it must also be suspected after a pharyngeal infection. Due to its low incidence and high mortality rate, the index of suspicion for this disease should be high.
KEYWORDS: Cervical necrotizing fasciitis; neck infections; necrosis; anaerobes.
INTRODUCCIÓN
Las fascitis necrotizantes son infecciones caracterizadas por necrosis del tejido celular subcutáneo, la fascia o el músculo, que asocian gran morbilidad y mortalidad [1]. Están típicamente causadas por bacterias productoras de toxinas y se caracterizan clínicamente por una progresión fulminante de la enfermedad con importante destrucción tisular. Cuando la infección se hace sintomática, la evolución de la enfermedad se mide en horas, por lo que el diagnóstico y tratamiento precoz son cruciales para mejorar la supervivencia [2]. Aunque se trate patología de baja incidencia, su importancia radica en la gravedad del cuadro, con una elevada tasa de mortalidad, que fluctúa entre 40% y 80% [3]. La incidencia de las infecciones necrotizantes se ha visto incrementada en las últimas décadas, ocasionando que la mayoría de médicos atiendan al menos un caso potencialmente mortal de este tipo de infección durante su carrera profesional [1], por lo que consideramos importante su conocimiento para poder sospecharlo y actuar precozmente.
Presentamos un caso clínico de fascitis necrotizante cervical de origen dentario, exponiendo el diagnóstico, tratamiento y seguimiento de la paciente.
DESCRIPCIÓN
Mujer de 60 años, diabética tipo 2 con afectación de órgano diana (renal y ocular), que acude a su médico de familia tras comenzar con odinofagia, sin disnea ni disfagia, de 48 horas de evolución, iniciando tratamiento antiinflamatorio con naproxeno. Progresó con dolor laterocervical derecho, inflamación y exantema en la zona de escote, que evoluciona en pocas horas en extensión, asociando prurito y quemazón, así como dolor abdominal y vómitos.
A la exploración, se objetivó mal estado general, con tendencia a la hipotensión. Presentaba placas equimóticas y calientes en región de escote y ambas mamas, con vesículas y ampollas, con signo de Nikolsky positivo. En cavidad oral se observaron piezas dentales en mal estado, cariadas y con restos radiculares, sin eritema de orofaringe, ni signos de amigdalitis o sus complicaciones. Se palpa un aumento de partes blandas de 5x5cm en área cervical VI derecha, ligeramente dolorosa a la palpación. En la nasofibrolaringoscopia no encontramos datos de interés.
Analíticamente leucocitosis con desviación izquierda, PCR 354, procalcitonina 9.8, ácido láctico 4.4 y acidosis metabólica. El LRINEC score (Laboratory Risk Indicator for Cervical Necrotizing fasciitis) fue de 8.
En el TAC cervical con contraste se observaron cambios inflamatorios/flemonosos que se extienden por espacio carotídeo y cervical posterior derecho hasta región infraclavicular con celulitis, miositis (esternocleidomastoideo y musculatura esternal), así como rarefacción de la grasa mediastínica.
Debido al estado crítico de la paciente, sugerente de shock séptico con origen otorrinolaringológico, se decide inicio de tratamiento antibiótico empírico de amplia cobertura y uso de drogas vasoactivas. Tras estabilizar a la paciente, se realizó una cervicotomía derecha con desbridamiento de los tejidos desnaturalizados, procediendo a la toma de muestras para biopsia y la realización de una traqueotomía profiláctica (Figura 1). Durante la cirugia se aprecia tejido flemonoso y rarefacto, con trasudado amarillento-seroso, sin contenido purulento ni fétido, dejando expuesta en lecho quirúrgico la vena yugular interna debido al amplio desbridamiento precisado.
Figura 1. Cervicotomía derecha y traqueotomía profiláctica.
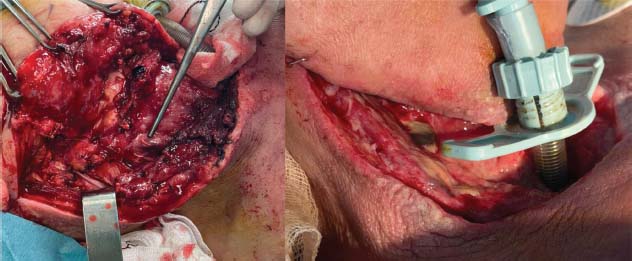
La paciente es ingresada en la Unidad de Cuidados Críticos (UCI). El resultado del cultivo mostraba infección por Streptococcus pyogenes sensible a penicilina y clindamicina.
Las lesiones mamarias (Figura 2) progresaron a escaras necróticas que ocupaban su práctica totalidad, incluyendo la fascia del pectoral mayor hasta la fascia cervical y llegando hasta el hombro derecho. Se realizó escarectomía de ambas mamas con exéresis de fascia del pectoral mayor.
Figura 2. Lesiones mamarias de fascitis necrotizante.
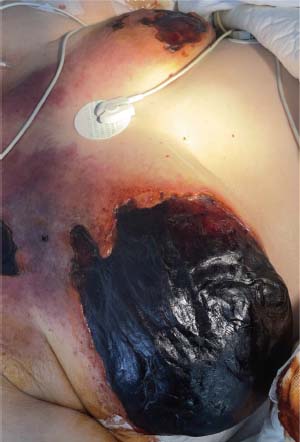
Durante su ingreso precisó dos reintervenciones quirúrgicas, la primera por laceración importante de la vena yugular interna por endarteritis y la segunda para escarectomía de placas necróticas de región escapular y drenaje de colección a nivel VB y zona supraclavicular.
En su evolución la paciente sufre diversas complicaciones tales como insuficiencia renal aguda, neumonía por Acromobacter resistente y hemorragia intraparenquimatosa con drenaje a ventrículos, que conduce finalmente a su fallecimiento tras 52 días de ingreso en UCI.
DISCUSIÓN
La fascitis necrotizante se presenta comúnmente en la región perineal, abdomen y extremidades, siendo rara a nivel de cabeza y cuello, constituyendo entre el 2,6 y 5% de todas las fascitis necrotizantes [5–7]. A nivel cervical es comúnmente secundaria a una infección odontogénica y, con menor frecuencia, puede estar relacionada con traumatismos o infecciones faringeas [8].
Esta infección es causada habitualmente por especies aerobias de estreptococos, especialmente S. pyogenes y de estafilococos, fundamentalmente S. aureus. Sin embargo, en la mayoría de casos es polimicrobiana con participación de microorganismos anaerobios [3, 9]. En nuestra paciente se detectó S. pyogenes en toma de muestra intraquirúrgica.
La infección, producción de toxinas, activación de citoquinas, microtrombosis e isquemia, junto a la disfunción tisular y muerte del tejido, concurren en una mayor diseminación de la infección, que es fundamental para que se produzca la necrosis rápidamente progresiva que acontece en la fascitis necrotizante y la diferencia de otras infecciones no complicadas de la piel y tejidos blandos [10].
Debido a la escasez de signos clínicos específicos iniciales de esta patología, debe ser siempre sospechada ante cualquier infección cervical, especialmente cuando el compromiso sistémico es desproporcionado a las manifestaciones locales [3]. Infravalorar la severidad de la enfermedad conlleva un retraso en el inicio de antibioterapia y desbridamiento quirúrgico que puede ser fatal [6].
La fascitis necrotizante está asociada a la presencia de una respuesta inflamatoria sistémica y sepsis que ocasiona cambios bioquímicos y hematológicos que son indicadores predictivos de la evolución del cuadro [6]. Un valor mayor o igual a 6 en el LRINEC score incrementa la sospecha de fascitis necrotizante y se asocia con una probabilidad de un 50% de desarrollarla, presentando un alto valor predictivo negativo (99%) [6, 7].
Los principales factores de riesgo para el desarrollo de la enfermedad son la inmunodepresión, diabetes mellitus, arteriopatía periférica y cirugías recientes [11].
La realización de una TAC de cuello y tórax con contraste es imprescindible para el adecuado diagnóstico y determinación de las posibles complicaciones [3], pudiendo objetivar la extensión real de la lesión en los tejidos, más allá de lo observable clínicamente, permitiendo realizar de manera urgente un primer desbridamiento quirúrgico cervical suficientemente agresivo para eliminar tejidos desvitalizados y mejorar el estado hemodinámico del paciente [12].
El tratamiento incluye cirugía agresiva, antibioticoterapia y el apoyo sistémico en Unidad de Cuidados Intensivos [3].
El tratamiento quirúrgico temprano es clave para la supervivencia, siendo necesario un alto índice de sospecha en pacientes con eritema e induración de la piel, dolor severo desproporcionado a los hallazgos físicos, sensibilidad a la palpación en áreas no eritematosas, progresión rápida e inestabilidad hemodinámica. La crepitación, vesículas y necrosis cutánea son los signos clínicos más importantes de la fascitis necrotizante cervical [13].
El tratamiento antibiótico debe ser empírico y comenzar ante su sospecha, y ajustado al hemocultivo y antibiograma, siendo una pauta adecuada para la infección por S. pyogenes la penicilina más clindamicina. Los antibióticos deben mantenerse hasta que no sea precisa la realización de más desbridamientos quirúrgicos y el estado hemodinámico del paciente se haya normalizado [4].
El oxígeno hiperbárico ha sido utilizado como tratamiento adyuvante en fascitis necrotizantes desde 1960, sin embargo, existe una ausencia de evidencia de su eficacia basada en estudios clínicos aleatorizados [14].
Los desbridamientos quirúrgicos pueden dejar grandes defectos tisulares que pueden ser difíciles de cerrar incluso con el uso de colgajos o injertos. La terapia de presión negativa VAC (Vacuum Assisted Closure) ha demostrado un cierre más rápido de estos tipos de heridas mediante la creación de un microambiente que mejora la perfusión, la migración de fibroblastos, la mitosis y proliferación celular, evacuando el exudado de la herida y controlando la posibilidad de sobreinfección bacteriana [15]. Sin embargo, en casos de fascitis necrotizante de localización cervical existen escasos reportes de su uso en la literatura, no habiéndose encontrado ningún caso en el que se haya utilizado en desbridamientos quirúrgicos cervicales con exposición de estructuras vitales (arteria carótida y vena yugular) como es el de esta paciente [16].
CONCLUSIONES
La fascitis necrotizante cervical es una entidad rara. Su origen más frecuente son las infecciones odontógenas, pero también hay que sospecharla tras una infección faríngea. Debido a su baja incidencia y alta tasa de mortalidad, el índice de sospecha ante esta enfermedad debe ser alta. En el tratamiento incluye la cirugía agresiva, antibioterapia ajustada a la sensibilidad de los microorganismos y apoyo sistémico en una unidad de cuidados intensivos.
Los sistemas VAC pese a sus beneficios, son infrautilizados, posiblemente por la escasa familiaridad con su uso, la dificultad para su colocación. Consideramos necesaria la realización de estudios aleatorizados del uso de la VAC en fascitis necrotizante cervical, para poder realizar un uso basado en la evidencia en casos como este.
BIBLIOGRAFÍA
1.Hua C, Urbina T, Bosc R, Parks T, et al. Necrotising soft-tissue infections. Lancet Infect Dis. 2023; 23:81–94.
2.Hakkarainen TW, Kopari NM, Pham TN, et al. Necrotizing soft tissue infections: Review and current concepts in treatment, systems of care, and outcomes. Curr Probl Surg. 2014; 51(8):344–362.
3.Daszenies CS, Rahal ME, Arregui RV. Fascitis necrotizante de cuello. Re. Otorrinolaringol. Cir. Cabeza Cuello. 2004; 64:247-251.
4.Stevens DL, Baddour LM. Necrotizing soft tissue infections. UpToDate. Waltham. 2022.
5.Martínez AY, McHenry CR, Meneses Rivadeneira L. Fasceítis necrosante cervicofacial: Una infección severa que requiere tratamiento quirúrgico temprano. Revista Española de Cirugia Oral y Maxilofacial. 2016; 38(1):23–28.
6.Sandner A, Moritz S, Unverzagt S, Plontke SK, Metz D. Cervical Necrotizing Fasciitis - The Value of the Laboratory Risk Indicator for Necrotizing Fasciitis Score as an Indicative Parameter. Journal of Oral and Maxillofacial Surgery. 2015; 73(12):2319–2333.
7.Barría T, Abarca A, Cancino M, Chávez C, et al. Fasceítis necrotizante cervical: Consideraciones para el manejo precoz. Rev. Otorrinolaringol. Cir. Cabeza Cuello. 2018; 78:294-299.
8.Rodríguez R, Belizario M, Coca RM, Bermúdez L, et al. Fascitis necrotizante cervicofacial de origen odontogénico. Acta Médica del Centro. 2022; 16(10):716-723.
9.O’Loughlin RE, Roberson A, Cieslak PR, Lynfield R, Gershman K, Craig A, et al. The epidemiology of invasive group A streptococcal infection and potential vaccine implications: United States, 2000-2004. Clinical Infectious Diseases. 2007; 45(7):853–862.
10. Bonne S, Kadri SS. Evaluation and Management of Necrotizing Soft Tissue Infections. Infect Dis Clin North Am. 2017; 31(3):497–511.
11. Parra Caballero P, Pérez Esteban S, Patiño Ruiz ME, Castañeda Sanz S, García Vadillo JA. Actualización en fascitis necrotizante. Semin Fun Esp Reumatol. 2012; 13(2):41–48.
12. Avanzi RA, Pereira D. M, Kohan Fortuna Figueira SV, Taype Zamboni DR, Barla J, Sancineto CF, et al. Cirugía de conservación y rehabilitación temprana en fascitis necrotizante masiva de miembros inferiores. Rev Fac Cienc Med Córdoba. 2022; 79(1):74–77.
13. Martínez A, McHenry C, Meneses L. Fasceítis necrosante cervicofacial: Una infección severa que requiere tratamiento quirúrgico temprano. Rev Esp Cir Oral Maxilofac. 2016; 38(1):23–28.
14. Levett D, Bennett MH, Millar I. Adjunctive hyperbaric oxygen for necrotizing fasciitis. Cochrane Database of Systematic Reviews. 2015; 1.
15. Silberstein J, Grabowski J, Parsons JK. Use of a Vacuum-Assisted Device for Fournier’s Gangrene: A New Paradigm. Reviews in urology. 2008; 10(1):76-80.
16. Dhir K, Reino AJ, Lipana J. Vacuum-Assited Closure Therapy in the Management of head and Neck Wounds. Laryngoscope. 2009; 119(1):54-61.