eISSN 2444-7986
DOI: https://doi.org/10.14201/orl.31730
ARTÍCULO ORIGINAL
VÉRTIGO POSICIONAL PAROXÍSTICO BENIGNO PRIMARIO Y SECUNDARIO A SÍNDROME VESTIBULAR AGUDO PERIFÉRICO. ESTUDIO DE CASOS Y CONTROLES
Primary and Secondary Benign Paroxysmal Positional Vertigo due to Peripheral Acute Vestibular Syndrome: A Case-Control Study
Ignacio GARCÍA-SORIA  1; Guillermo CORONEL-TOUMA
1; Guillermo CORONEL-TOUMA  2; Chiara MONOPOLI-ROCA
2; Chiara MONOPOLI-ROCA  2; Diana GÓMEZ de la TORRE-MORALES
2; Diana GÓMEZ de la TORRE-MORALES  3; David SÁNCHEZ-GARCÍA
3; David SÁNCHEZ-GARCÍA  2; Ángel BATUECAS-CALETRÍO
2; Ángel BATUECAS-CALETRÍO  2;4
2;4
1Facultad de Medicina, Universidad de Salamanca, España
2Complejo Asistencial Universitario de Salamanca. Departamento de Otorrinolaringología y Cirugía de Cabeza y Cuello, Salamanca, España
3Complejo Asistencial Universitario de Salamanca. Departamento de Neurología. Salamanca, España
4Instituto de Investigación Biomédica de Salamanca (IBSAL). Facultad de Medicina, Universidad de Salamanca, España
Correspondencia: gscoronel@saludcastillayleon.es
Fecha de recepción: 21 de octubre de 2023
Fecha de aceptación: 7 de diciembre de 2023
Fecha de publicación: 11 de enero de 2024
Fecha de publicación del fascículo: 25 de marzo de 2024
Conflicto de intereses: Los autores declaran no tener conflictos de intereses
Imágenes: Los autores declaran haber obtenido las imágenes con el permiso de los pacientes
Política de derechos y autoarchivo: se permite el autoarchivo de la versión post-print (SHERPA/RoMEO)
Licencia CC BY-NC-ND. Licencia Creative Commons Atribución-NoComercial-SinDerivar 4.0 Internacional
Universidad de Salamanca. Su comercialización está sujeta al permiso del editor
RESUMEN: Introducción y objetivo: El objetivo de nuestro estudio fue demostrar las diferencias clínicas entre el vértigo posicional paroxístico benigno (VPPB) idiopático y secundario a síndrome vestibular agudo periférico (SVA). Método: Estudio de casos y controles, retrospectivo. La recolección de datos fue tomada de historias clínicas de nuestro hospital. Datos demográficos y clínicos de pacientes con diagnóstico de VPPB idiopático y secundario a SVA, fueron recogidos para el análisis. Además, en el grupo de los casos, se realizó una correlación entre el déficit vestibular periférico, medido a través del video head impulse test (vHIT), y el número de maniobras y tiempo hasta la resolución del VPPB. Resultados: Se incluyeron 72 pacientes, 64% mujeres. En el grupo control se incluyeron 50 pacientes con VPPB idiopático y 22 con VPPB secundario a SVA en el grupo de los casos. En el VPPB secundario, el canal semicircular posterior estuvo afectado en el 100% (OR: 1.2; IC 95% [1,088 - 1,436]). Ambos grupos mostraron una resolución del vértigo del 90% y 89%, respectivamente. El grupo de VPPB secundario tuvo 4 veces más riesgo de recurrencia (OR: 4.18; IC 95% [1.410 - 12.406]); necesitaron más maniobras (3.32 ± 2.2 vs. 1.7 ± 1.3, p = 0.004) y tiempo (61.9 días ± 73.1 vs. 12.9 días ± 9.6, p = 0.007) para la resolución del VPPB. Se encontraron correlaciones significativas entre la diferencia de ganancia media del reflejo vestíbulo-ocular (RVO) y el número de maniobras (r = 0.462, p = 0.030) y el tiempo hasta la resolución (r = 0.577, p = 0.008). Discusión: Existen diferencias clínicas entre el VPPB idiopático y secundario a SVA, principalmente en términos de canal semicircular afecto, mayor número de maniobras y tiempo en días hasta la resolución del VPPB. Además, de determinar que a mayor déficit vestibular en un paciente con VPPB secundario a SVA, necesitará un mayor número de maniobras y un tiempo prolongado hasta la resolución del VPPB. Conclusiones: El VPPB secundario a SVA presenta un mayor riesgo de recurrencia, precisa de un mayor número de maniobras y tiempo hasta la resolución del VPPB en comparación con el VPPB idiopático.
PALABRAS CLAVE: Vértigo posicional paroxístico benigno; Síndrome Vestibular Agudo; Neuritis vestibular; video Head Impulse Test
SUMMARY: Introduction and Objective: The aim of our study was to demonstrate the clinical differences between idiopathic benign paroxysmal positional vertigo (BPPV) and BPPV secondary to acute peripheral vestibular syndrome (APVS). Method: Retrospective case-control study. Data collection was obtained from medical records at our hospital. Demographic and clinical data of patients diagnosed with idiopathic BPPV and BPPV secondary to APVS were collected for analysis. Additionally, in the case group, a correlation was performed between peripheral vestibular deficit, measured through the video head impulse test (vHIT), and the number of maneuvers and time until resolution of BPPV. Results: Seventy-two patients were included, with 64% being women. The control group included 50 patients with idiopathic BPPV and 22 with BPPV secondary to APVS in the case group. In secondary BPPV, the posterior semicircular canal was affected in 100% of cases (OR: 1.2; 95% CI [1.088 - 1.436]). Both groups showed a vertigo resolution rate of 90% and 89%, respectively. The secondary BPPV group had a 4-fold higher recurrence risk (OR: 4.18; 95% CI [1.410 - 12.406]); they required more maneuvers (3.32 ± 2.2 vs. 1.7 ± 1.3, p = 0.004) and more time (61.9 days ± 73.1 vs. 12.9 days ± 9.6, p = 0.007) for BPPV resolution. Significant correlations were found between the difference in mean gain of the vestibulo-ocular reflex (VOR) and the number of maneuvers (r = 0.462, p = 0.030) and the time until resolution (r = 0.577, p = 0.008). Discussion: Clinical differences exist between idiopathic BPPV and BPPV secondary to APVS, primarily in terms of the affected semicircular canal, a higher number of maneuvers, and a longer time in days until BPPV resolution. Furthermore, it was determined that a greater vestibular deficit in a patient with secondary BPPV to APVS requires a higher number of maneuvers and an extended time until BPPV resolution. Conclusions: BPPV secondary to APVS presents a higher risk of recurrence, requires a greater number of maneuvers, and takes longer to resolve compared to idiopathic BPPV.
KEYWORDS: Benign Paroxysmal Positional Vertigo; Acute Peripheral Vestibular Syndrome; Vestibular Neuritis; Video Head Impulse Test
INTRODUCCIÓN
Los trastornos vestibulares de origen periférico son un grupo heterogéneo de condiciones clínicas. La principal manifestación clínica es el vértigo, que puede ser agudo, episódico o persistente [1]. El trastorno vestibular periférico más frecuente se corresponde con el vértigo posicional paroxístico benigno (VPPB), que puede ser idiopático o secundario, seguido de la enfermedad de Ménière (EM) y, en tercer lugar, la neuritis vestibular (NV) [2].
Los criterios diagnósticos tanto de la NV como del VPPB han sido definidos por el comité para la clasificación de los trastornos vestibulares de la Sociedad de Bárány en un documento de consenso [3,4].
La NV es un trastorno vestibular periférico, manifestado como un síndrome vestibular periférico agudo debido a una hipofunción vestibular periférica unilateral aguda en ausencia de síntomas y/o signos clínicos auditivos (plenitud ótica, acúfeno, hipoacusia) y neurológicos que condicionen a una etiología vestibular de origen central [1,3,4].
La etiología viral es la causa más probable de NV, sin embargo, hasta ahora no ha sido completamente demostrada [4]. Específicamente, el herpes simple tipo 1 (HVS-1), ha sido respaldado por un estudio de asociación a nivel del genoma que vincula la NV con variantes de nucleótido único del factor del huésped para la replicación del HSV-1; lo que sugiere evidencia de que la NV puede estar causada por una inflamación de origen viral [6]. Sin embargo, los síntomas y signos clínicos presentes en los pacientes con NV pueden ser producidos por un infarto en la arteria vestibular anterior/superior, que es más vulnerable que la arteria vestibular inferior [1].
El VPPB es el trastorno vestibular periférico más frecuente. Caracterizado por clínica de ataques de vértigo episódico, de segundos de duración, desencadenado por los cambios de posición de la cabeza [3, 7]. La fisiopatología del VPPB se encuentra fundamentada en una teoría ampliamente aceptada. Las otoconias se desprenden de la membrana otolítica del utrículo y/o sáculo, quedando atrapadas en un canal semicircular específico (posterior, lateral o anterior). La gravedad hace que las otoconias se desplacen de acuerdo con los cambios de posición de la cabeza en el plano del canal afectado. Es decir, el desplazamiento de las otoconias desencadena episodios de vértigo y nistagmo cuando se realizan ciertos movimientos cefálicos [3,7–11] Además, el VPPB puede ser de causa secundaria a un traumatismo craneoencefálico, y también se ha descrito como causa secundaria, a la neuritis vestibular.
La NV puede, en ocasiones, recurrir en el mismo oído o en el contralateral, sin embargo, pueden desarrollar un VPPB secundario [12]. La asociación entre ambas entidades permanece desconocida. Se ha propuesto que puede estar relacionado con la distribución anatómica del nervio vestibular. En la NV puede verse afectado el nervio vestibular superior, anatómicamente más susceptible, en comparación con el nervio vestibular inferior. La característica clínica pura del VPPB secundario a NV, es la afectación del canal semicircular posterior, lo que implica preservación del nervio vestibular inferior. La afectación del nervio vestibular superior, de origen viral o también por isquemia de la arteria vestibular anterior, produce un desprendimiento de otoconias de la mácula utricular que pueden caer en el conducto semicircular posterior y su desplazamiento desencadenan un VPPB de canal semicircular posterior [7, 13, 14].
La comparación del VPPB idiopático y secundario a NV ha sido poco estudiada. Diferenciar las características clínicas entre ambas entidades, así como relacionar la función del reflejo vestibulo-ocular (RVO) con las características clínicas del VPPB secundario a NV ha sido el objetivo del presente estudio.
MATERIAL Y MÉTODO
Diseño del estudio. Se realizó un estudio de casos y controles retrospectivo desde enero del 2020 a diciembre del 2021 en la unidad de otoneurología del Complejo Asistencial Universitario de Salamanca. La recolección de datos a través de historias clínicas incluyó pacientes con diagnóstico de VPPB secundario a NV (casos) y VPPB idiopático (controles), mismos que fueron incluidos de acuerdo con los criterios de la Sociedad de Bárány.
Criterios de selección. Los pacientes fueron incluidos en el estudio de acuerdo a los siguientes criterios de inclusión: 1) episodio agudo o subagudo de clínica vertiginosa moderada a severa de 24 horas de duración; 2) nistagmo espontáneo de características periféricas (unidireccional, horizonto-rotatorio, intensidad que disminuye con la fijación de la mirada y aumenta con la inhibición de la misma); 3) maniobra oculocefálica positiva en la dirección de la fase lenta del nistagmo espontáneo; 4) no evidencia de síntomas agudos neurológicos o audiológicos (acúfenos, hipoacusia o sensación de plenitud ótica); 5) pacientes mayores de 18 años de edad; 6) vHIT realizado al diagnóstico (durante el episodio agudo o dentro de una semana después del inicio de los síntomas) y al año de seguimiento; 7) audiometría tonal liminar sin evidencia de fluctuación auditiva o criterios de hipoacusia súbita; 8) resonancia magnética nuclear en ausencia de patología en fosa cerebral posterior. 9) pacientes con NV que durante el seguimiento hayan presentado clínica de VPPB y hayan sido diagnosticados en la urgencia o durante las consultas de seguimiento. 10) pacientes con diagnóstico de VPPB y seguimiento en consultas hasta la resolución de su cuadro clínico con maniobra de provocación del nistagmo negativa. Se excluyeron los pacientes de acuerdo a los siguientes criterios de exclusión: 1) pacientes con síndrome vestibular agudo que no cumpla con los criterios diagnósticos para NV según la sociedad de Bárány; 2) ausencia de vHIT al diagnóstico o al año de seguimiento; 3) ausencia de resonancia magnética nuclear que descarte patología en fosa cerebral posterior; 4) pacientes quien no hayan cumplido con el seguimiento en consultas; 5) diagnóstico de otro trastorno vestibular que no es materia de estudio.
Grupos y análisis estadístico. Después de una revisión exhaustiva, eliminación de historias clínicas y en base a los criterios de selección, se incluyeron un total 72 pacientes en el estudio, de los cuales 22 pacientes fueron incluidos en el grupo del VPPB secundario a NV y 50 pacientes con diagnóstico de VPPB idiopático. Fueron recogidas variables demográficas (edad y sexo), clínicas (canal semicircular afecto, número de maniobras y tiempo en días hasta la resolución del VPPB, ganancia del RVO al diagnóstico y año de seguimiento medido a través del vHIT, déficit vestibular en los pacientes con NV como la diferencia en la ganancia del RVO entre el oído sano menos el patológico).
El análisis estadístico fue realizado en IBM® SPSS® Statistics versión 25. Las variables demográficas y clínicas han sido descritas mediante estadística descriptiva. Se utilizaron valores absolutos y porcentajes para datos cualitativos. Para los datos con distribución normal, se emplearon la media y su desviación estándar para datos cuantitativos, mientras que se utilizó la mediana y el rango para datos que no siguieron una distribución normal. Entre los grupos, las variables cualitativas fueron analizadas mediante la prueba de chi cuadrado, mientras que el análisis entre variables cualitativas y cuantitativas se utilizó la prueba t de Student. Entre las variables cuantitativas fue utilizada la correlación de Pearson. Un valor de p<0.05 fue considerado estadísticamente significativo.
RESULTADOS
Descripción demográfica y características clínicas. Del total de la muestra (n = 72), 22 pacientes fueron incluidos en el grupo de los casos mientras que 50 se incluyeron en el grupo de los controles. La edad media en ambos grupos fue similar, 60 ± 12 y 61 ± 16. En ambos grupos predominaron las mujeres, con un 68% versus 32% en el grupo del VPPB secundario a NV y un 62% versus 38% para el grupo del VPPB idiopático. Con respecto al conducto semicircular afecto, en el 100% de los pacientes con VPPB secundario, el canal semicircular posterior estuvo afecto; a diferencia de los pacientes con VPPB idiopático en quienes la distribución fue 80% el conducto semicircular posterior y el 20% el horizontal. Para ambos grupos, la lateralidad de acuerdo con el oído afecto fue similar, con un 60% para el oído derecho y 40% en el oído izquierdo para el grupo de los casos, mientras que para el grupo control, el 52% fue oído derecho y 48% oído izquierdo. De los 22 pacientes con VPPB secundario, en el 9% de los casos el episodio de vértigo no se resolvió después de la primera maniobra y el 37% recurrieron en un nuevo episodio de VPPB; por el contrario, en el grupo del VPPB idiopático, el 10% de los casos no se resolvió después de la primera maniobra y recurrieron en un 8% con un nuevo episodio de vértigo. En el grupo del VPPB secundario fueron necesarias un mayor número de maniobras hasta la resolución del vértigo en comparación con el VPPB idiopático, 3.32 ± 2.2 versus 1.7 ± 1.3; además, el grupo de los casos necesitó mayor tiempo en días hasta la resolución del vértigo que el grupo control, 61.9 ± 73.1 versus 12.9 ± 9.6 (Tabla 1).
Tabla 1. Características demográficas y clínica.
|
Casos (VPPB secundario) n = 22 |
Controles (VPPB idiopático) n = 50 |
Edad Media (años) ± SD |
60 ± 12 |
61 ± 16 |
Género |
||
Femenino |
15 (68%) |
31 (62%) |
Masculino |
7 (32%) |
19 (38%) |
Canal Semicircular Afectado |
||
Posterior |
22 (100%) |
40 (80%) |
Horizontal |
|
10 (20%) |
Lateralidad |
||
Derecho |
13 (60%) |
26 (52%) |
Izquierdo |
9 (40%) |
24 (48%) |
Recurrencia después de Primera Maniobra (%) |
37% (8/22) |
8% (4/50) |
Número de Maniobras para Resolución ± SD |
3.32 ± 2.2 |
1.7 ± 1.3 |
Tiempo hasta Resolución (días) ± SD |
61.9 ± 73.1 |
12.9 ± 9.6 |
VPPB: Vértigo posicional paroxístico benigno
Análisis entre grupos. Entre ambos grupos, la edad media fue similar, 60 años ± 12 para el VPPB secundario a NV versus 61 años ± 16 (p = 0.861). Aunque, en el total de la muestra predominaron las mujeres, no fue estadísticamente significativa, 64% versus 36% (p = 0.615). Los pacientes del grupo del VPPB secundario tuvieron mayor riesgo de presentar afectación del canal semicircular posterior en comparación con el VPPB idiopático, OR: 1.2; IC 95% [1,088 - 1,436]. No hubo diferencias estadísticamente significativas entre la tasa de resolución del vértigo, entre ambos grupos, después de la primera maniobra de recolocación, 90% versus 89% (p = 0.821). Sin embargo, los pacientes con VPPB secundario tuvieron mayor riesgo de recurrir en un nuevo episodio de vértigo en comparación con el grupo control, OR: 4.18; IC 95% [1.410 - 12.406]. Por otro lado, fue necesario un mayor número de maniobras de recolocación para la resolución del vértigo en el grupo de los casos en comparación con el grupo control, 3.32 ± 2.2 versus 1.7 ± 1.3 (p = 0.004) y además los pacientes con VPPB secundario necesitaron un mayor número de días hasta la resolución del vértigo 61.9 ± 73.1 versus 12.9 ± 9.6 (p = 0.007).
Por otra parte, la ganancia media del RVO en los pacientes con VBBP secundario fue de 0.40 ± 0.10 al diagnóstico y la diferencia de ganancia media entre ambos oídos fue de 0.36 ± 0.11. A través de la correlación de Pearson, encontramos una correlación moderadamente positiva, representada por r = 0.462 y estadísticamente significativa entre la diferencia de ganancia media y el número de maniobras realizadas hasta la resolución del VPPB secundario (p = 0.030); lo cual indicaría que a mayor diferencia de ganancia media del RVO son necesarias mayor número de maniobras para la resolución del VPPB (Figura 1). Se observó una correlación positiva y significativa entre la diferencia en la ganancia media del RVO y el tiempo hasta la resolución del VPPB, con un coeficiente de correlación de Pearson de r = 0.577 (p = 0.008). Esto indica una correlación moderadamente fuerte: a medida que la diferencia en la ganancia media del RVO aumenta, se requiere un tiempo mayor para la resolución del VPPB secundario (Figura 2).
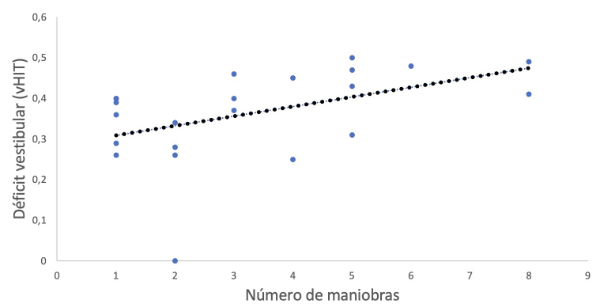
Figura 1. Correlación entre el déficit vestibular periférico y el número de maniobras en el grupo de vértigo posicional paroxístico benigno secundario a neuritis vestibular.
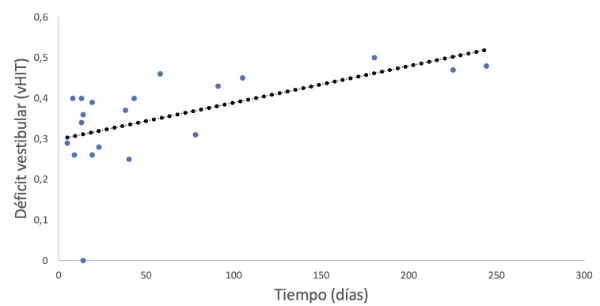
Figura 2. Correlación entre el déficit vestibular periférico y el tiempo en días hasta la resolución del vértigo en el grupo del vértigo posicional paroxístico benigno secundario a neuritis vestibular.
DISCUSIÓN
En nuestro estudio, analizamos las diferencias clínicas entre el VPPB idiopático y secundario a NV, lo cual ha sido estudiado y reportado ocasionalmente [12–15].
De acuerdo con nuestros resultados, la edad media entre ambos grupos fue similar, con un promedio de 60 años. Sin embargo, en los estudios de Balatsouras et al., y Türk et al., los pacientes con VPPB secundario a NV tenían una edad media menor en comparación con los pacientes con VPPB idiopático.
Mandalà et al., reportaron una edad media menor en los pacientes con VPPB secundario en comparación con los pacientes que sólo presentaron NV. Los hallazgos descritos anteriormente, podrían indicar que los pacientes con VPPB idiopático tienen una edad media mayor y los pacientes que desarrollan un VPPB secundario a NV, lo pueden presentar a edades más precoces.
La distribución por sexo predomina en la mayoría de los trastornos vestibulares, en nuestro estudio más de la mitad de la muestra estuvo compuesta por mujeres, lo que cual se reporta de manera similar en varios estudios [2, 12–15].
En el grupo de los pacientes con VPPB secundario a NV, el canal semicircular afectado, en todos los pacientes fue el conducto semicircular posterior, lo cual también ha sido descrito en varios estudios [12–15]. La afectación del conducto semicircular posterior, responsable en todos los pacientes con ataques de VPPB secundario a NV, implica la integridad del nervio vestibular inferior [16].
Hasta el momento se han sugerido dos mecanismos para el desarrollo de VPPB secundario a NV. En primer lugar, la etiología viral, generalmente produce una afectación del nervio vestibular superior, mismo que anatómicamente es más susceptible a la inflamación por tener un mayor recorrido óseo en comparación con el nervio vestibular inferior. El segundo mecanismo descrito, es la isquemia de la arteria vestibular anterior, la cual es responsable de la irrigación del canal semicircular horizontal y el utrículo. A través de los dos mecanismos se podría producir un desprendimiento de otoconias de la mácula utricular y de los canales semicircular lateral y superior, cayendo al conducto semicircular posterior y su desplazamiento producir un ataque de VPPB [16–19].
En nuestro estudio, a pesar de que la tasa de resolución del VPPB fue similar para ambos grupos, después de la primera maniobra; observamos que los pacientes con VPPB secundario a NV tienen cuatro veces más riesgo de recurrir en nuevo episodio de vértigo en comparación con los pacientes con VPPB idiopático, lo cual ha sido descrito por Türk et al., y Mandalà et al. Además, los pacientes con VPPB secundario necesitaron mayor número de maniobras y mayor tiempo en días hasta la resolución del VPPB, similares hallazgos han sido descritos previamente [12, 13, 15].
Por otra parte, aunque una correlación no implica causalidad, hemos observado y analizado la correlación de la diferencia de ganancia media del RVO (representada por la resta de la ganancia media del RVO entre ambos oídos) y el número de maniobras necesarias y además el tiempo hasta la resolución del VPPB. Por una parte, a mayor diferencia de ganancia media del RVO, es decir, mientras mayor sea el déficit vestibular periférico que presenta el paciente, el mismo necesitará tanto mayor número de maniobras y mayor tiempo para la resolución de su VPPB. Lo descrito anteriormente, no ha podido ser contrastada con la literatura publicada hasta ahora.
Nuestro estudio presenta ciertas limitaciones que deben ser consideradas. En primer lugar, al ser un diseño retrospectivo, estamos limitados por la disponibilidad y calidad de los datos previamente recopilados. La muestra analizada es relativamente pequeña, lo que restringe la generalización de nuestros hallazgos a una población más amplia. Además, los grupos examinados son heterogéneos en cuanto a características, lo que podría introducir sesgos en los resultados.
A pesar de estas limitaciones, es esencial destacar como un punto fuerte de nuestro estudio la identificación de una correlación positiva y significativa entre el déficit vestibular y el número necesario de maniobras y tiempo hasta la resolución del VPPB secundario a NV.
Son necesarios estudios longitudinales prospectivos, buscando la relación entre el déficit vestibular en los pacientes con VPPB secundario a NV.
CONCLUSIONES
De acuerdo con nuestro estudio, los pacientes con VPPB secundario a NV presentan mayor riesgo de recurrencia; necesitan mayor número de maniobras y tiempo hasta la resolución del VPPB. Además, a mayor déficit vestibular en los pacientes que presentan un VPPB secundario necesitan mayor número de maniobras y tiempo hasta la resolución de su VPPB.
BIBLIOGRAFÍA
1.Strupp M, Mandalà M, López-Escámez JA. Peripheral vestibular disorders: An update. Curr Opin Neurol 2019; 32: 165-173. Doi: https://doi.org/10.1097/WCO.0000000000000649.
2.Neuhauser HK. The epidemiology of dizziness and vertigo. Handb Clin Neurol 2016; 137: 67-82. Doi: https://doi.org/10.1016/B978-0-444-63437-5.00005-4.
3.Von Brevern M, Bertholon P, Brandt T, et al. Benign paroxysmal positional vertigo: Diagnostic criteria. Journal of Vestibular Research 2015; 25: 105-117. Doi: https://doi.org/10.3233/VES-150553.
4.Strupp M, Bisdorff A, Furman J, et al. Acute unilateral vestibulopathy/vestibular neuritis: Diagnostic criteria. J Vestib Res 2022; 32: 389-406. Doi: https://doi.org/10.3233/VES-220201.
5.Jeong SH, Kim HJ, Kim JS. Vestibular neuritis. Semin Neurol 2013; 33: 185-194. Doi: https://doi.org/10.1055/s-0033-1354598.
6.Rujescu D, Hartmann AM, Giegling I, et al. Genome-Wide Association Study in Vestibular Neuritis: Involvement of the Host Factor for HSV-1 Replication. Front Neurol 2018; 9: 591. Doi: https://doi.org/10.3389/fneur.2018.00591.
7.You P, Instrum R, Parnes L. Benign paroxysmal positional vertigo. Laryngoscope Investig Otolaryngol 2019; 4: 116. Doi: https://doi.org/10.1002/lio2.230.
8.Instrum RS, Parnes LS. Benign Paroxysmal Positional Vertigo. Adv Otorhinolaryngol 2019; 82: 67-76. Doi: https://doi.org/10.1159/000490273.
9.Pérez-Vázquez P, Franco-Gutiérrez V, Soto-Varela A, et al. Practice Guidelines for the Diagnosis and Management of Benign Paroxysmal Positional Vertigo Otoneurology Committee of Spanish Otorhinolaryngology and Head and Neck Surgery Consensus Document. Acta Otorrinolaringol Esp 2018; 69: 345-366. Doi: https://doi.org/10.1016/j.otorri.2017.05.001.
10. Yetiser S. Review of the pathology underlying benign paroxysmal positional vertigo. J Int Med Res; 48. 2020. doi: 10.1177/0300060519892370. Doi: https://doi.org/10.1177/0300060519892370.
11. von Brevern M, Bertholon P, Brandt T, et al. Benign paroxysmal positional vertigo: Diagnostic criteria Consensus document of the Committee for the Classification of Vestibular Disorders of the Bárány Society. Acta Otorrinolaringol Esp 2017; 68: 349-360. Doi: https://doi.org/10.1016/j.otorri.2017.02.007.
12. Mandalà M, Santoro GP, Awrey J, et al. Vestibular neuritis: recurrence and incidence of secondary benign paroxysmal positional vertigo. Acta Otolaryngol 2010; 130: 565-567. Doi: https://doi.org/10.3109/00016480903311278.
13. Türk B, Akpinar M, Kaya KS, et al. Benign Paroxysmal Positional Vertigo: Comparison of Idiopathic BPPV and BPPV Secondary to Vestibular Neuritis. Ear Nose Throat J 2021; 100: 532-535. Doi: https://doi.org/10.1177/0145561319871234.
14. Refoyo L. P., Pérez Plasencia D., Beltrán Mateos L. D. Investigación, clínica aplicada. 1998.
15. Balatsouras DG, Koukoutsis G, Ganelis P, et al. Benign paroxysmal positional vertigo secondary to vestibular neuritis. European Archives of Oto-Rhino-Laryngology 2014; 271: 919-924. Doi: https://doi.org/10.1007/s00405-013-2484-2.
16. Ochi K, Ohashi T, Watanabe S. Vestibular-evoked myogenic potential in patients with unilateral vestibular neuritis: abnormal VEMP and its recovery. J Laryngol Otol 2003; 117: 104-108. Doi: https://doi.org/10.1258/002221503762624521.
17. Gianoli G, Goebel J, Mowry S, et al. Anatomic differences in the lateral vestibular nerve channels and their implications in vestibular neuritis. Otol Neurotol 2005; 26: 489-494. Doi: https://doi.org/10.1097/01.mao.0000169787.99835.9f.
18. Harada K, Oda M, Yamamoto M, et al. A clinical observation of benign paroxysmal positional vertigo (BPPV) after vestibular neuronitis (VN). Acta Otolaryngol Suppl 1993; 503: 61-63. Doi: https://doi.org/10.3109/00016489309128074.
19. Lindsay JR, Hemenway WG. Postural vertigo due to unilateral sudden partial loss of vestibular function. Ann Otol Rhinol Laryngol 1956; 65: 692-706. Doi: https://doi.org/10.1177/000348945606500311.