eISSN 2444-7986
DOI: https://doi.org/10.14201/orl.31715
ARTÍCULO ORIGINAL
UTILIZACIÓN DE LA PLANIFICACIÓN CON MODELOS DE ANATOMÍA VIRTUAL 3D Y PIEZAS ANATÓMICAS A TAMAÑO REAL PARA LA CIRUGÍA DE LESIONES ÓSEAS EN LA ZONA DEL NASOSINUSAL
Planning with 3D virtual anatomy models and life-size anatomical pieces for the surgery of bone lesions in the naso-sinus area
Alda CARDESÍN-REVILLA 1; Mariana CAMPOS-MOTAMAYOR
1; Mariana CAMPOS-MOTAMAYOR 1; Aina SANSA-PERNA
1; Aina SANSA-PERNA 1; Silvia LÓPEZ-GALERA
1; Silvia LÓPEZ-GALERA 2; Yolanda ESCAMILLA-CARPINTERO
2; Yolanda ESCAMILLA-CARPINTERO 1; Esther GRANELL-MORENO
1; Esther GRANELL-MORENO 3; Carlota ROVIRA-MARTÍNEZ
3; Carlota ROVIRA-MARTÍNEZ 1; Rosa ROSELL-FERRER
1; Rosa ROSELL-FERRER 1
1
1Hospital de Sabadell, Instituto Universitario Parc Taulí, Universidad Autónoma de Barcelona. Unidad de Rinología, Departamento de Otorrinolaringología.
2Hospital de Sabadell, Instituto Universitario Parc Taulí, Universidad Autónoma de Barcelona. Departamento de Anestesia.
3Hospital de Sabadell, Instituto Universitario Parc Taulí, Universidad Autónoma de Barcelona. Departamento de Radiología Barcelona. España.
Correspondencia: crovira.orl@gmail.com
Fecha de recepción: 10 de octubre de 2023
Fecha de aceptación: 7 de mayo de 2024
Fecha de publicación: 8 de mayo de 2024
Fecha de publicación del fascículo: 24 de diciembre de 2024
Conflicto de intereses: Los autores declaran no tener conflictos de intereses
Imágenes: Los autores declaran haber obtenido las imágenes con el permiso de los pacientes
Política de derechos y autoarchivo: se permite el autoarchivo de la versión post-print (SHERPA/RoMEO)
Licencia CC BY-NC-ND. Licencia Creative Commons Atribución-NoComercial-SinDerivar 4.0 Internacional
Universidad de Salamanca. Su comercialización está sujeta al permiso del editor
RESUMEN: Introducción y objetivo: Mostrar nuestra experiencia en la planificación con modelos de anatomía virtual 3D y piezas anatómicas a tamaño real para la cirugía de lesiones óseas en la zona nasosinusal. Método: Presentamos un estudio observacional de tumores óseos nasosinusales diagnosticados entre 2019 y 2021 que fueron intervenidos en el servicio de Otorrinolaringología. El estudio de imagen se completó con reconstrucciones en 3D y modelos anatómicos virtuales, así como piezas a tamaño real en dos de ellos para planificar la cirugía endoscópica multidisciplinar. Resultados: Se operaron tres casos de pacientes de 15, 20 y 73 años. El tipo de cirugía para estos tumores está determinado por su tamaño y ubicación. La planificación quirúrgica mediante modelos anatómicos en 3D permite ajustar con la mayor precisión las zonas a intervenir, reduciendo el tiempo quirúrgico y las complicaciones. El grado de satisfacción de todos los cirujanos medido por la escala de Likert fue muy positivo (puntuación media de 5), mientras que la puntuación media de los ayudantes fue de 4,55. El tamaño de la pieza quirúrgica se adaptó perfectamente al modelo 3D, de modo que la pieza quirúrgica y la reconstrucción de la pieza de mano tenían el mismo tamaño. No se observaron efectos adversos con el uso de la técnica 3D en nuestras cirugías. No tuvimos complicaciones intraoperatorias ni postoperatorias y se redujo el tiempo quirúrgico. Discusión: Los modelos anatómicos impresos en 3D son útiles para la planificación quirúrgica, reduciendo el tiempo quirúrgico y mejorando los resultados médicos, aunque plantean preocupaciones sobre la rentabilidad. Se necesita más investigación para determinar si los beneficios justifican los costos adicionales, especialmente en casos complejos o con cirujanos menos experimentados. Estos modelos también tienen un potencial educativo importante para estudiantes de medicina y residentes, mejorando la comunicación médico-paciente y la satisfacción del paciente. Conclusiones: La tecnología innovadora en 3D con modelos anatómicos, guías quirúrgicas y la posibilidad de implantes personalizados son nuevas herramientas disponibles en el quirófano.
PALABRAS CLAVE: Impresión 3D; reconstrucción de imágenes en 3D; innovación; cirugía; modelo anatómico.
SUMMARY: Introduction and objective: To showcase our experience in planning with 3D virtual anatomy models and life-sized anatomical pieces for surgery on bone lesions in the nasosinusal area. Method: We present an observational study of nasosinusal bone tumors diagnosed between 2019 and 2021 that were operated on in the Otorhinolaryngology department. The imaging study was complemented with 3D reconstructions and virtual anatomical models, as well as life-sized anatomical pieces in two of them for planning multidisciplinary endoscopic surgery. Results: Three cases of patients aged 15, 20, and 73 years were operated on. The type of surgery for these tumors is determined by their size and location. Surgical planning using 3D anatomical models allows for the most precise adjustment of the areas to be operated on, reducing surgical time and complications. The satisfaction level of all surgeons, measured by the Likert scale, was very positive (average score of 5), while the average score of the assistants was 4.55. The size of the surgical piece perfectly matched the 3D model, so the surgical piece and the handpiece reconstruction were the same size. No adverse effects were observed with the use of the 3D technique in our surgeries. We had no intraoperative or postoperative complications and surgical time was reduced. Discussion: 3D printed anatomical models are useful for surgical planning, reducing surgical time and improving medical outcomes, although they raise concerns about cost-effectiveness. More research is needed to determine whether the benefits justify the additional costs, especially in complex cases or with less experienced surgeons. These models also have significant educational potential for medical students and residents, improving patient-physician communication and patient satisfaction. Conclusions: Innovative 3D technology with anatomical models, surgical guides, and the possibility of custom implants are new tools available in the operating room.
KEYWORDS: 3D printing; 3D image reconstruction; innovation; surgery; anatomical model.
INTRODUCCIÓN
La impresión tridimensional (3D) tiene numerosas aplicaciones y ha ganado mucho interés en el mundo médico. En la última década, el uso de la impresión 3D para guías quirúrgicas, modelos anatómicos e implantes personalizados se ha descrito cada vez más en muchas especialidades como la otorrinolaringología, siendo una herramienta más utilizada en otras especialidades como la cirugía maxilofacial, traumatología o cirugía vascular [1,2].
Al integrar la impresión 3D en la ingeniería de materiales y tejidos, es posible implantar injertos funcionales impresos en 3D en pacientes para la reconstrucción de una variedad de defectos [3].
En casos de invasión intracraneal y orbitaria, las cirugías otorrinolaringológicas por tumores diagnosticados mediante pruebas clínicas y de imagen como la tomografía computarizada (TC) y la resonancia magnética (RMN) pueden beneficiarse de una planificación con ayuda de tecnología 3D además de navegadores, para facilitar abordajes y límites de la escisión.
Queremos presentar nuestra experiencia utilizando modelos anatómicos 3D a tamaño real y guías quirúrgicas para planificar cirugías en tumores óseos nasosinusales, permitiéndonos ajustar las zonas a intervenir con la máxima precisión reduciendo así el tiempo quirúrgico y las complicaciones.
MATERIAL Y MÉTODO
Se recogieron los casos de tumores óseos nasosinusales diagnosticados entre 2019 y 2021. En este tipo de tumores siempre se realizan pruebas de imagen para el diagnóstico. En estos casos, el estudio se completó mediante reconstrucciones en 3D, y en dos casos también se realizaron piezas de mano a tamaño real.
Se utilizó una escala de Likert (muy negativo: 1; negativo: 2; neutral: 3; positivo: 4; muy positivo; 5) para evaluar el grado de satisfacción del cirujano y los asistentes con el uso de reconstrucciones 3D. La prueba de Likert fue respondida por el cirujano principal y 3 asistentes de cada cirugía.
También se comprobó la fiabilidad de la pieza de mano comparando el tamaño del tumor después de la extirpación y la pieza de mano realizada en 3D.
Se registraron los efectos adversos debidos a la nueva técnica.
RESULTADOS
Se incluyeron tres casos de pacientes operados de 15, 20 y 73 años.
Paciente varón de 20 años con lesión fibroósea exofítica en hueso nasal derecho con afectación del margen anterior del proceso frontal del maxilar de 10x9mm, compatible por anatomía patológica con displasia fibrosa, y que presenta irregularidad en su superficie lateral sin crecimiento endonasal. Se realizó un modelo anatómico virtual en 3D, y se extrajo mediante un abordaje de rinoplastia abierta (Figura 1).
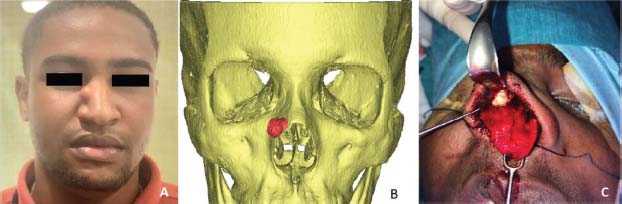
Figura 1. A: Lesión fibro-ósea exofítica en el hueso nasal derecho. B: Imagen virtual en 3D. C: Abordaje de rinoplastia abierta.
Un paciente varón de 15 años acudió a nuestra consulta con epistaxis unilateral. A la exploración se objetivó una lesión polipoide en fosa nasal derecha de la que se tomó biopsia con resultado de tejido inflamatorio y se solicitó estudio de imagen. La TC y la RMN mostraron una lesión calcificada/ósea expansiva de un diámetro máximo de 38 mm en el etmoides derecho, junto con una sinusopatía obstructiva frontal del mismo lado, que por anatomía patológica fue un osteoma. En este caso, se realizó un modelo anatómico virtual en 3D con una pieza de mano impresa en 3D a tamaño real para el día de la cirugía, que se realizó mediante endoscopia nasosinusal (Figura 2).
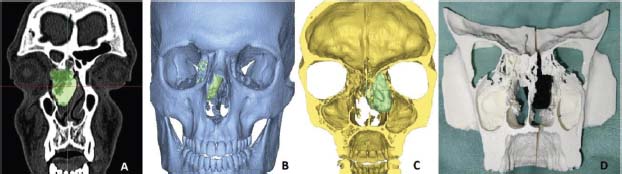
Figura 2. A: La tomografía computarizada mostró una lesión calcificada/ósea expansiva. B: Modelo anatómico virtual 3D anterior. C: Modelo anatómico virtual 3D posterior. D: Pieza de mano impresa en 3D de tamaño real.
Finalmente, un paciente varón de 73 años con cefalea y visión borrosa fue diagnosticado por TC y RMN de un osteoma etmoidal gigante con extensión intracraneal frontal basal, intraorbitario, seno frontal y nasal posterior derecho y etmoidal posterior izquierdo con importante distorsión de las estructuras óculo-neuro-musculares de la cavidad orbitaria derecha. La anatomía patológica de la pieza confirmó el diagnóstico. En este caso también se utilizó un modelo anatómico virtual en 3D y una muestra impresa a tamaño real. Se realizó cirugía combinada mediante endoscopia nasal e incisión abierta bicoronal con craneotomía bifrontal con resección de la barra orbitaria derecha, media y cranealización del seno frontal izquierdo. La cirugía fue realizada por otorrinolaringólogos, neurocirujanos y cirujanos maxilofaciales. En este caso se realizó la reconstrucción de la órbita con malla de titanio estándar (no a medida) y colgajo de calota craneal para la cavidad nasal más reposicionamiento de la barra orbitaria fijada con miniplacas de titanio (Figura 3).
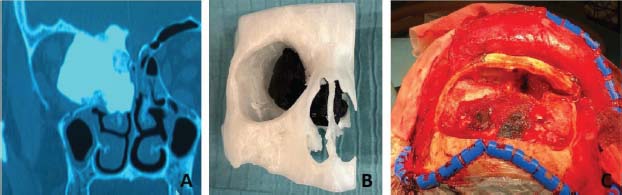
Figura 3. A: TC de un osteoma etmoidal gigante con extensión intracraneal frontal basal. B: Pieza de mano impresa en 3D de tamaño real. C: Incisión abierta bicoronal con craneotomía bifrontal.
El grado de satisfacción de todos los cirujanos medido por el test de Likert fue muy positivo (puntuación media de 5), mientras que la puntuación media de los auxiliares fue de 4,55. El tamaño de la pieza quirúrgica se adaptó perfectamente al modelo 3D, de modo que la pieza quirúrgica y la reconstrucción de la pieza de mano eran del mismo tamaño y, por lo tanto, fiables (Figura 4). No se observaron efectos adversos con el uso de la técnica 3D en estas cirugías. No tuvimos complicaciones intraoperatorias ni postoperatorias y se redujo el tiempo quirúrgico.

Figura 4. A: Comparación del modelo anatómico 3D con el tumor resecado y su tamaño exacto. B: El tumor en la pieza de mano anatómica.
DISCUSIÓN
El diagnóstico de las lesiones óseas se establece mediante una combinación de historia clínica, examen físico, endoscopia y estudios de imagen [4]. La TC es la prueba diagnóstica estándar, ya que permite una estimación precisa del tamaño, la ubicación y las complicaciones asociadas. La RMN también es útil en el diagnóstico diferencial de mucocele concomitante y en casos de invasión intracraneal u orbitaria [5].
Las complicaciones descritas pueden ser los mucoceles antes mencionados, destrucción de la pared anterior de los senos paranasales, extensión intracraneal, abscesos palpebrales y cerebrales, neumoencéfalo, sinusitis o invasión orbitaria, por lo que la cirugía precisa es de suma importancia [6].
En la mayoría de los casos los osteomas permanecen asintomáticos y se diagnostican cuando alcanzan un tamaño considerable con complicaciones concomitantes, o como hallazgo en estudios realizados por otro motivo. La escisión quirúrgica está indicada cuando hay manifestaciones clínicas, en tumores grandes y en tumores en crecimiento.
Las recurrencias son raras y la mayoría de ellas pueden eliminarse mediante un abordaje endoscópico. En algunos casos, es necesario un enfoque multidisciplinar [7-9].
El tratamiento quirúrgico de los osteomas de senos paranasales debe ser individualizado. Aunque el abordaje endoscópico suele ser la primera opción terapéutica, en ocasiones debemos utilizar otro tipo de abordajes dependiendo de la localización, tamaño del tumor y posibles complicaciones, incluyendo abordajes combinados endoscópico y abierto con participación de neurocirugía o cirugía maxilofacial, como en uno de los casos que presentamos. La elección del abordaje quirúrgico a menudo parece ser independiente del tamaño del osteoma y es probable que la decisión se tome en función de la experiencia del cirujano, el equipo disponible y el conocimiento de las diferentes técnicas quirúrgicas [10].
La necesidad de pruebas de imagen no solo para el diagnóstico sino también para evaluar la localización y posibles complicaciones a la hora de planificar las cirugías es fundamental. Con la ayuda de los navegadores se facilita esta planificación, aunque tiene el inconveniente de que no son imágenes en tiempo real.
Los modelos anatómicos impresos en 3D son ampliamente utilizados en el campo quirúrgico. Ya en un artículo de revisión de 2015, Tack et al muestran cómo múltiples especialidades como cirugía cardiovascular, neurocirugía vascular, cirugía dental, cirugía general, cirugía maxilofacial, neurocirugía, cirugía craneal/orbital, ortopedia y cirugía de columna utilizan modelos anatómicos para la planificación quirúrgica [11]. En especialidades quirúrgicas como traumatología o cirugía maxilofacial, las guías quirúrgicas son ahora el tipo más común de aplicación impresa en 3D [11].
La tecnología y el cuidado de la salud avanzan en la medicina personalizada. La impresión 3D también está emergiendo como una tecnología clave en áreas como la otorrinolaringología [1]. Di Gesù en 2020 ya publicó una revisión que describe los usos de la impresión 3D y la bioimpresión para el tratamiento de trastornos de oído, nariz y garganta [2,12].
Los modelos impresos en 3D pueden imitar todas las formas y tamaños necesarios en las anatomías de pacientes reales, como en el caso de osteoma y cráneo que presentamos. La posibilidad de tocar la pieza estéril en tamaño real nos facilitó posicionarnos anatómica y tridimensionalmente durante la cirugía, de forma que el avance de la escisión fue más fiable, más preciso y por tanto más seguro, tal y como se refleja en el grado de satisfacción del cirujano en la escala de Likert. No tuvimos complicaciones intraoperatorias ni postoperatorias y se redujo el tiempo quirúrgico, hallazgos previamente descritos por otros autores [13]. Se ha argumentado que la introducción de la sensación sensorial táctil proporciona una mejor comprensión de las delicadas estructuras cercanas y minimiza los procedimientos innecesarios, cosa que puede reflejarse en una reducción de las complicaciones perioperatorias [1,13,14].
Muellman publicó un estudio sobre el manejo de tumores petroclivales utilizando modelos 3D específicos en pacientes para la planificación preoperatoria de la resección tumoral. Esos modelos se utilizaron para medir la fidelidad de las estructuras anatómicas impresas. Los autores descubrieron que los modelos impresos en 3D eran útiles para la planificación preoperatoria, ya que proporcionaban réplicas auténticas de tumores en relación con las estructuras óseas [15]. En nuestras imágenes posquirúrgicas se puede confirmar el mismo hallazgo comparando el modelo anatómico 3D con el tumor resecado y su tamaño exacto. (Figura 4)
La innovación tecnológica con estos modelos anatómicos 3D con guías quirúrgicas introduce nuevas herramientas para facilitar, precisar y planificar cirugías, reduciendo tiempos y complicaciones de los procedimientos. Esto permite la posibilidad de desarrollar modelos para implantes personalizados de materiales biológicos como las mallas de titanio del prototipo para la reconstrucción de defectos de la pared orbitaria [16-18].
En cuanto a las ventajas, un estudio prospectivo, aleatorizado, doble ciego para evaluar la eficacia del uso de prototipos en cirugía de cabeza y cuello mostró que su uso conduce a una tendencia hacia la reducción del tiempo operatorio, colgajos óseos más pequeños y mejores resultados estéticos [19].
En general, diferentes autores coinciden en que las piezas impresas en 3D reducen el tiempo quirúrgico, tienen mejores resultados médicos y menor exposición a la radiación. También autores como Silva y Small señalaron la reducción en el uso de instrumental en el quirófano [20,21].. A pesar de esto, la impresión adicional y la planificación virtual por parte de un especialista pueden aumentar el costo total del procedimiento [11]. Se necesitan más investigaciones para determinar si los mayores costos de intervención se pueden equilibrar con las ventajas observables de esta nueva tecnología en cada especialidad. Existe la necesidad de un análisis formal de costo-efectividad [11].
El mayor costo de esta nueva tecnología hace cuestionable si la impresión 3D es rentable para todos los pacientes y aplicaciones. Varios autores han indicado que la impresión 3D médica tiene mayores ventajas cuando se utiliza para manejar casos complejos con cirujanos menos experimentados [11,15]. Tack también opina que los modelos anatómicos se pueden usar en combinación con guías quirúrgicas impresas para mejorar la comprensión de la anatomía en un área precisa y ser útiles para los estudiantes de medicina y residentes en aprendizaje durante el procedimiento. Esto conducirá a una mejor comunicación médico-paciente y a una mayor satisfacción del paciente, como ya han señalado otros autores [11,22]. Hemos comprobado esta satisfacción del cirujano y asistentes en quirófano.
CONCLUSIONES
El tipo de cirugía para estos tumores estará determinado por su tamaño y su ubicación. La innovadora tecnología 3D con modelos anatómicos, guías quirúrgicas y la posibilidad de implantes personalizados son una nueva herramienta disponible en quirófano. En nuestra experiencia, esta herramienta nos brinda una mejor comprensión de la anatomía y una mayor precisión intraoperatoria, así como mejores resultados sin complicaciones en casos complejos.
AGRADECIMIENTOS
Los autores tienen que agradecer al laboratorio 3D del Hospital Parc Taulí de Sabadell la planificación quirúrgica por su colaboración.
BIBLIOGRAFÍA
1.Hong CJ, Giannopoulos AA, Hong BY, Witterick IJ, Irish JC, Lee J, et al. Clinical applications of three-dimensional printing in otolaryngology-head and neck surgery:A systematic review. Laryngoscope. 2019; 129:2045-2052. https://doi.org/10.1002/lary.27831.
2.Di Gesù R, Acharya AP, Jacobs I, Gottardi R. 3D printing for tissue engineering in otolaryngology. Connect Tissue Res 2020; 61:117-136. https://doi.org/10.1080/03008207.2019.1663837.
3.Zhong N, Zhao X. 3D printing for clinical application in otorhinolaryngology. Eur Arch Otorhinolaryngol 2017; 274:4079-4089. https://doi.org/10.1007/s00405-017-4743-0.
4.Arslan HH, Tasli H, Cebeci S, Gerek M. The management of the paranasal sinus osteomas. J Craniofac Surg. 2017; 28:741-745. https://doi.org/10.1097/SCS.0000000000003397.
5.Lee DH, Jung SH, Yoon TM, Lee JK, Joo YE, Lim SC. Characteristics of paranasal sinus osteoma and treatment outcomes. Acta Oto-Laryngologica 2015; 135:602-607. https://doi.org/10.3109/00016489.2014.1003093.
6.Gil-Carcedo LM, Gil-Carcedo ES, Vallejo LA, de Campos JM, Herrero D. Frontal osteomas:standardising therapeutic indications. J Laryngol Otol 2011; 125:1020-1027. https://doi.org/10.1017/S0022215111001563.
7.Wolf A, Safran B, Pock J, Tomazic PV, Stammberger H. Surgical treatment of paranasal sinus osteomas: a single center experience of 58 cases. Laryngoscope 2019; 130:2105-2113. https://doi.org/10.1002/lary.28299.
8.Patiño-Suárez K, Bravo-Escobar GA, Guzmán-Sánchez M, Brito-Vera JP, Figueroa-Ángel V. Osteoma de senos paranasales con invasión orbitaria:manejo multidisciplinario. Caso clínico An Orl Mex 2018; 63:173-179.
9.Lim HR, Lee DH, Lim SC. Surgical treatment of frontal sinus osteoma. European Archives of Oto-Rhino-Laryngology 2020; 277:2469–2473.
10. Humeniuk-Arasiewicz M, Stryjewska-Makuch G, Janik MA, Kolebacz B. Giant fronto- ethmoidal osteoma—selection of an optimal surgical procedure. Braz J Otorhinolaryngol 2018; 84:232–239.
11. Tack P, Victor J, Gemmel P, Annemans L. 3D-printing techniques in a medical setting:a systematic literature review. Biomed Eng Online. 2016; 15:115. https://doi.org/10.1186/s12938-016-0236-4.
12. VanKoevering KK, Hollister SJ, Green GE. Advances in 3-dimensional printing in otolaryngology: a review. JAMA Otolaryngol Head Neck Surg. 2017; 143 :178–183.
13. Lim Ch, Campbell D, Cook N, Erasmus J. A Case Series of Rapid Prototyping and Intraoperative Imaging in Orbital Reconstruction. Craniomaxillofac Trauma Reconstr. 2015; 8:105–110. https://doi.org/10.1055/s-0034-1395384.
14. Niikura T, Sugimoto M, Lee SY, Sakai Y, Nishida K, Kuroda R, et al. Tactile surgical navigation system for complex acetabular fracture surgery. Orthopedics. 2014; 37:237-42. https://doi.org/10.3928/01477447-20140401-05.
15. Muelleman TJ, Peterson J, Chowdhury NI, Gorup J, Camarata P, Lin J. Individualized surgical approach planning for petroclival tumors using a 3D printer. J Neurol Surg B Skull Base 2016; 77:243–248.
16. Kozakiewicz M, Elgalal M, Loba P, Komunski P, Arkuszewski P, Broniarczyk-Loba A, et al. Clinical application of 3D pre-bent titanium implants for orbital floor fractures. J Cranio-Maxillofac Surg. 2009; 37:229–234. https://doi.org/10.1016/j.jcms.2008.11.009.
17. Tang W, Guo LJ, Long J, Wang H, Lin YF, Liu L, et al. Individual design and rapid prototyping in reconstruction of orbital wall defects. J Oral Maxillofac Surg. 2010; 68:562–570. https://doi.org/10.1016/j.joms.2009.04.042.
18. Fanchette J, Faucon B, Cartry F, Ratajczak M. Reconstruction of the anterior wall of the frontal sinus by a custom-made titanium prosthesis after resection of a giant osteoma of the frontal sinus. Eur Ann Otorhinolaryngol Head Neck Dis. 2019; 136:33–36.
19. de Farias TP, Dias FL, Galvao MS, Boasquevisque E, Pastl AC, Sousa BA. Use of prototyping in preoperative planning for patients with head and neck tumors. Head Neck. 2014; 36:1773–1782. https://doi.org/10.1002/hed.23540.
20. Silva A, Sampaio R, Pinto E. Patient-specific instrumentation improves tibial component rotation in TKA. Knee Surg Sports Traumatol Arthrosc. 2014; 22:636–642. https://doi.org/10.1007/s00167-013-26390.
21. Small T, Krebs V, Molloy R, Bryan J, Klika AK, Barsoum WK. Comparison of acetabular shell position using patient specific instruments vs. standard surgical instruments:a randomized clinical trial. J Arthroplasty. 2014; 29:1030–1037. https://doi.org/10.1016/j.arth.2013.10.006.
22. Muller A, Krishnan KG, Uhl E, Mast G. The application of rapid prototyping techniques in cranial reconstruction and preoperative planning in neurosurgery. J CranioFac Surg. 2003; 14:899–914. https://doi.org/10.1097/00001665-200311000-00014.