eISSN 2444-7986
DOI: https://doi.org/10.14201/orl.31513
ARTÍCULO DE REVISIÓN
MANIFESTACIONES OTORRINOLARINGOLÓGICAS DEL SÍNDROME VEXAS. REVISIÓN SISTEMÁTICA
Ear, nose, and throat manifestations of VEXAS Syndrome. Systematic review
Lucía MARTÍNEZ-DÍAZ  ; Carmelo MORALES-ANGULO
; Carmelo MORALES-ANGULO 
Facultad de Medicina. Universidad de Cantabria. IDIVAL. Servicio de Otorrinolaringología. Hospital Marqués de Valdecilla de Santander. España.
Correspondencia: carmelo.morales@unican.es
Fecha de recepción: 4 de julio de 2023
Fecha de aceptación: 8 de septiembre de 2023
Fecha de publicación: 10 de septiembre de 2023
Fecha de publicación del fascículo: 18 de diciembre de 2023
Conflicto de intereses: Los autores declaran no tener conflictos de intereses
Imágenes: Los autores declaran haber obtenido las imágenes con el permiso de los pacientes
Política de derechos y autoarchivo: se permite el autoarchivo de la versión post-print (SHERPA/RoMEO)
Licencia CC BY-NC-ND. Licencia Creative Commons Atribución-NoComercial-SinDerivar 4.0 Internacional
Universidad de Salamanca. Su comercialización está sujeta al permiso del editor
RESUMEN: Introducción y objetivo: El síndrome VEXAS (SV) es una entidad de descripción reciente que afecta fundamentalmente a varones, y se debe a una mutación somática en el gen UBA1. Puede cursar con múltiples manifestaciones sistémicas, siendo la afectación de cabeza y cuello muy frecuente. El objetivo de este estudio fue describir las manifestaciones otorrinolaringológicas del SV, que contribuyan a un diagnóstico y tratamiento temprano de la enfermedad. Método: Se realizó una revisión de la literatura médica, utilizando los criterios PRISMA adaptados al tipo de estudio, de las manifestaciones otorrinolaringológicas del SV, utilizando la base de datos PubMed. Resultados: Fueron incluidos en nuestro trabajo 81 artículos que cumplían los criterios de inclusión del mismo, los cuales describían 133 casos. Los resultados mostraron que el SV se produce, sobre todo, en varones mayores de 50 años de edad, presentando en más de la mitad de los casos, manifestaciones de cabeza y cuello, entre las que destacan la CA, la condritis nasal y el edema periorbitario. Conclusiones: Con frecuencia el SV es confundido, en los pacientes con manifestaciones otorrinolaringológicas, con la policondritis recurrente. El conocimiento por parte del otorrinolaringólogo de las manifestaciones de cabeza y cuello asociadas al mismo, puede contribuir a un diagnóstico y tratamiento temprano mejorando el pronóstico de la enfermedad.
PALABRAS CLAVE: síndrome VEXAS; otorrinolaringología; condritis auricular; condritis nasal; hipoacusia neurosensorial.
SUMMARY: Introduction and objectives: VEXAS syndrome (VS) is a recently described clinical entity that mainly affects males, and is due to a somatic mutation in the UBA1 gene. It can present with multiple systemic manifestations, especially hematological and dermatological, being the affectation of the head and neck very frequent, especially, auricular chondritis (AC). The objective of this study was to describe the otorhinolaryngological manifestations of VS, knowledge of which by the otolaryngologist could contribute to early diagnosis and treatment of the disease. Methods: A review of the medical literature was carried out, using the PRISMA criteria adapted to the type of study, of the otorhinolaryngological manifestations of VS, from its description in the year 2020 to December 2022, using the Pubmed database. Results: 81 articles that met the inclusion criteria were included in our work, which described 133 cases in detail. The results showed that VS occurs mainly in men over 50 years of age, presenting in more than half of the cases head and neck manifestations, among which AC, nasal chondritis and periorbital edema stand out. Conclusions: Since VS can affect any part of the body, mimicking the clinical pictures of other diseases, it has often been confused, in patients with otorhinolaryngological manifestations, especially with recurrent polychondritis. Knowledge by the otolaryngologist of the head and neck manifestations associated with it can contribute to early diagnosis and treatment, improving the prognosis of the disease.
KEYWORDS: VESAS syndrome; otorhinolaryngology; ear chondritis; nasal chondritis; neurosensory hearing loss.
INTRODUCCIÓN
El síndrome VEXAS (vacuolas, E1 enzyme, X-linked, autoinflamatory, somatic) es una entidad clínica de reciente descripción caracterizada por presentar manifestaciones cutáneas, autoinflamatorias y anomalías hematológicas [1].
Este síndrome debuta en la edad adulta como consecuencia de mutaciones somáticas en el gen UBA1 en células progenitoras hematopoyéticas, y se localiza en el brazo corto del cromosoma X codificando la enzima activadora de ubiquitina E1, implicada en la degradación celular de proteínas [1].
El síndrome VEXAS cursa con inflamación sistémica que da lugar a múltiples manifestaciones sobre todo dermatológicas y hematológicas. Como consecuencia puede simular diferentes entidades clínicas como el síndrome de Sweet, policondritis recidivante (PR) o artritis reumatoide [2, 3, 4]. Dentro de las manifestaciones hematológicas son características la aparición de vacuolas citoplasmáticas en promielocitos, mielocitos, precursores eritroides y blastos de la médula ósea [1].
La afectación de cabeza y cuello es frecuente en el síndrome VEXAS, sobre todo la condritis auricular y nasal. Sin embargo, otras manifestaciones de dicha área no están claramente establecidas [3-5]. Estos pacientes habitualmente eran diagnosticados de PR [1].
Dado que las manifestaciones otorrinolaringológicas pueden constituir la primera forma de presentación de la enfermedad, nuestro objetivo es describir dichas manifestaciones en los pacientes con síndrome VEXAS para contribuir a un diagnóstico temprano de la enfermedad.
MATERIAL Y MÉTODO
Revisión sistemática de las manifestaciones otorrinolaringológicas de los casos publicados de síndrome VEXAS. La búsqueda concluyó el 31 de diciembre de 2022. La base de datos consultada para su realización fue PubMed. Para llevar a cabo la búsqueda se empleó el término Vexas Syndrome.
La presente revisión fue realizada siguiendo las directrices de las guías PRISMA (Preferred Reporting Items for Systematic Reviews and Meta-Analyses) con modificaciones adaptadas al tipo de estudio.
Los criterios de inclusión que fueron empleados para los casos seleccionados en esta revisión sistemática: artículos publicados desde 2020 (año de descripción del síndrome VEXAS) hasta 31 de diciembre de 2022, idioma español, francés o inglés y diagnóstico confirmado genéticamente del síndrome VEXAS.
Los criterios de exclusión fueron diagnóstico confirmado de otra enfermedad excluyendo el síndrome VEXAS, artículos de revisión sin inclusión de casos clínicos o sin descripción pormenorizada de los mismos.
Los datos fueron extraídos por el autor principal siendo revisados por un especialista en área de la otorrinolaringología, de acuerdo con los criterios previamente establecidos. Se analizaron todos los resúmenes y títulos de la investigación resultantes de la búsqueda inicial. Una vez realizado el screening inicial, se procedió a investigar el texto completo de los artículos seleccionados.
Una vez seleccionados los artículos incluidos en la presente revisión, se realizó un análisis de los casos clínicos para extraer los siguientes datos: sexo y edad del paciente, síntomas principales otorrinolaringológicos, si la afectación otorrinolaringológica fue el síntoma de debut de la enfermedad, histopatología (si esta fue realizada en el área de cabeza y cuello) y lugar de obtención de biopsia, y diagnósticos diferenciales considerados por los autores del artículo.
RESULTADOS
Tras la revisión sistemática de artículos publicados de síndrome VEXAS (Figura 1), en 81 se describían de forma pormenorizada la sintomatología de un total de 133 pacientes. Del total de casos descritos, 91 pacientes presentaban manifestaciones de cabeza y cuello, esto constituye un 68,4 % de los casos publicados de síndrome VEXAS con descripción individual de la sintomatología.
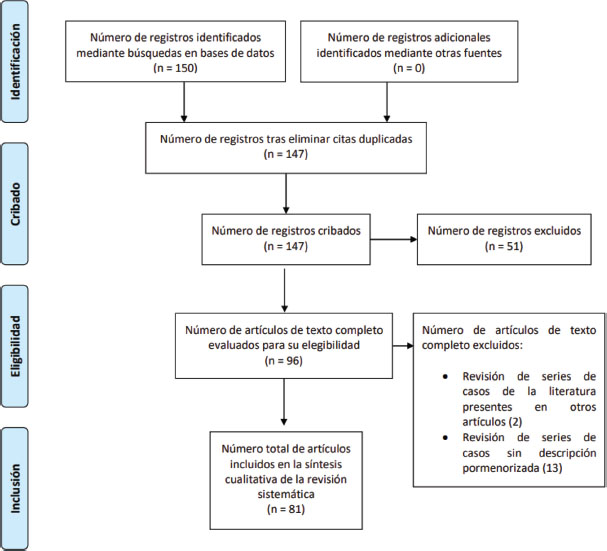
Figura 1. Resultados de la búsqueda bibliográfica sobre síndrome VEXAS.
La edad de los pacientes con afectación otorrinolaringológica osciló entre 46 y 83 años con una mediana de 68. El 98,5 % de los casos descritos fueron varones. La manifestación de cabeza y cuello más frecuente fue la condritis: auricular (61,5 %), nasal (23 %) o no especificada (18,7%). Otras manifestaciones menos frecuentes fueron el edema periorbitario (18,7 %) y la condritis laringo-traqueal (12 %). Mucho menos frecuente fueron las adenopatías cervicales (7,7 %), las aftas orales (5,5%), la parotiditis (4,4%), la hipoacusia neurosensorial (HNS) (4,4%), la afectación de la articulación temporomandibular (3,3%), la sinusitis (3,3%) y las úlceras nasales (3,3%) con perforación septal en uno de los casos [55].
Considerando los artículos incluidos en la revisión, incluyendo los casos sin afectación de cabeza y cuello, el 56,4 % del total de pacientes con síndrome VEXAS presentan condritis, ya sea auricular, nasal o laringotraqueal. Si solo consideramos a los pacientes que presentaron manifestaciones de cabeza y cuello, la condritis estuvo presente en el 82,4%.
En el 25,6 % de los casos descritos, las manifestaciones otorrinolaringológicas aparecieron dentro del cuadro de presentación de la enfermedad (sobre todo condritis auricular), pero siempre asociadas a otra sintomatología sistémica como lesiones cutáneas (síndrome de Sweet), manifestaciones hematológicas (síndrome mielodisplásico sobre todo), síndrome febril, afectación ocular (uveítis, episcleritis) u osteoarticular entre otras. Los datos de los artículos incluidos con manifestaciones de cabeza y cuello se resumen en la Tabla 1 (Anexo 1).
DISCUSIÓN
El síndrome VEXAS afecta fundamentalmente a varones mayores de 50 años. La mayoría de los casos descritos en esta revisión se produjeron en varones de entre 50 y 80 años, aunque hay algún caso descrito que debutó en la 4ª década [6, 7, 54]. El hecho de que aparezca mayoritariamente en varones, se debe a que el gen UBA1 se encuentra en el cromosoma X y se postula que, en las mujeres, el alelo no mutado ejerce un efecto protector, ya que el gen UBA1, en condiciones normales, no está sometido al fenómeno de inactivación. Aun así, se han reportado 7 casos en mujeres [5, 45, 49, 40]. La causa más frecuente por la que este síndrome puede aparecer en el sexo femenino es el mosaicismo del cromosoma X, fenómeno relacionado con la edad. Otras causas menos frecuentes son el síndrome de Turner, la disomía uniparental y la inactivación sesgada del cromosoma x [44, 45].
Los pacientes con síndrome VEXAS pueden debutar con sintomatología otorrinolaringológica (condritis auricular/nasal, adenopatías cervicales necróticas, hipoacusia neurosensorial, parotiditis, laringitis o aftas orales) con cierta frecuencia, como se observa en esta revisión, en la cuarta parte de los casos, habitualmente asociada a sintomatología sistémica, pudiendo ser clave (sobre todo la condritis) para la sospecha de síndrome VEXAS en cuadros abigarrados de difícil etiqueta inicial y evitar, como suele ser frecuente, que se retrase el diagnóstico de estos pacientes durante meses o incluso años.
Con cierta frecuencia algunos pacientes presentan durante años condritis recurrente (nasal, auricular o ambas) y son diagnosticados de una PR. La aparición posterior de otra sintomatología, sobre todo hematológica reorienta el diagnóstico posterior de dichos pacientes tras la descripción de la enfermedad y la posibilidad de confirmar la aparición de la misma mediante estudio genético.
En otras ocasiones, la condritis auricular y/o nasal aparece en pacientes que han sido previamente diagnosticados de una enfermedad hematológica (síndrome mielodisplásico principalmente), cutánea (síndrome de Sweet) o tienen antecedentes de vasculitis (vasculitis leucocitoclástica, arteritis de células gigantes, poliarteritis nodosa o poliangeítis microscópica) o con menos frecuencia de artritis reumatoide o enfermedad de Still de inicio en edad adulta. En estos casos, deberíamos plantearnos el síndrome VEXAS como diagnóstico diferencial, especialmente en pacientes cuyas manifestaciones reumatológicas han sido refractarias al tratamiento [18].
Así mismo, ante la aparición de condritis junto con otras manifestaciones sistémicas como fiebre, pérdida involuntaria de peso, artralgias, astenia, afectación cutánea (dermatosis neutrofílica como hallazgo más frecuente), vasculitis o alteraciones hematológicas, especialmente en un varón de edad avanzada, debe tenerse en cuenta el síndrome VEXAS como posible diagnóstico.
Tsuchida et al encontraron en un grupo de 14 pacientes previamente diagnosticados de PR, que 8 de ellos eran portadores de mutaciones en el gen UBA1, y, por tanto, fueron etiquetados posteriormente como pacientes con síndrome VEXAS [49].
Por tanto, en los pacientes con condritis auricular y/o nasal recurrente sin una causa clara, debemos pensar no solo en una PR sino en un síndrome VEXAS, por lo que es necesario la realización de una interconsulta a reumatología o hematología, y valorar la realización de un estudio genético buscando mutaciones en el gen UBA1.
En las descripciones iniciales del síndrome VEXAS (22) se afirmaba que a diferencia de la PR en el síndrome VEXAS no había afectación laringotraqueal; sin embargo, aunque mucho menos frecuente que la afectación auricular y nasal (algo que también ocurre en la PR) el síndrome VEXAS puede afectar a la laringe y tráquea como se demuestra en el 12% de los casos con manifestaciones de cabeza y cuello publicados de esta revisión. Por tanto, la afectación laringotraqueal no puede ser utilizada como un criterio para descartar síndrome VEXAS y pensar en una PR.
La forma de afectación laríngea descrita en nuestra revisión va desde la aparición de un cuadro de laringitis [9, 21, 48], la presencia de edema subglótico severo precisando el paciente ingreso en UCI [53], hasta una necrosis de la epiglotis [55]. En uno de los casos se describió disfonía en el debut sin poder precisar si se debía a la presencia de condritis laringotraqueal [16]. Otras formas de afectación laríngea no han sido descritas de forma pormenorizada.
En una serie de casos francesa de 95 pacientes se dividió a los mismos en dos cohortes, una de 55 pacientes con síndrome VEXAS y otra con 40 pacientes con PR. A partir de los datos obtenidos de esta serie, podemos establecer diferencias entre ambas entidades. Los pacientes con síndrome VEXAS eran mayoritariamente varones (96%), mientras que en la cohorte de pacientes con PR solo un 30 %. Entre las manifestaciones sistémicas que fueron más frecuentes en los pacientes con síndrome VEXAS que con PR, destacan la fiebre (60% vs 10%); la afectación ocular en (28% vs 15%); las lesiones cutáneas (82% vs 20%); los infiltrados pulmonares (46% vs 0%); y las alteraciones hematológicas, fundamentalmente en forma de síndrome mielodisplásico (75% vs 0%). Los hallazgos que fueron más frecuentes en la cohorte de pacientes con PR que en la cohorte de pacientes con síndrome VEXAS, fueron la costocondritis (25% vs 12%) y la condritis de las vías respiratorias grandes (45% vs 25%), aunque como se ha mencionado previamente, estas manifestaciones no nos permiten discriminar entre síndrome VEXAS y PR porque pueden aparecer en ambas entidades [60]. Además, los pacientes con síndrome VEXAS y clínica de condritis presentan mayores tasas de mortalidad y peor respuesta al tratamiento que los pacientes con PR [61].
La presencia de edema periorbitario, en algunos casos severo, es un síntoma relativamente frecuente que se ha descrito en 17 de los casos aquí revisados [7, 8] y en algunas series ha representado un porcentaje significativo, oscilando entre un 8,6% y un 33% [60, 62, 64, 65, 66]. También, se han descrito algunos casos de angioedema facial [8, 53].
Las adenopatías cervicales pueden constituir el primer síntoma de presentación de los pacientes con síndrome VEXAS o pueden aparecer en el curso de la enfermedad. En nuestra revisión, esta manifestación se describe en 7 pacientes [3, 6, 25, 44, 51, 58]. Se han publicado varios casos (2 en la presente revisión) de pacientes inicialmente diagnosticados de la enfermedad de Kikuchi Fujimoto tras biopsia de una adenopatía cervical, que posteriormente se confirmó que tenían un síndrome VEXAS [3, 58]. Por tanto, en pacientes con sospecha de enfermedad de Kikuchi-Fujimoto que desarrollan otros síntomas cutáneos, hematológicos o reumatológicos, se deben descartar mutaciones en el gen UBA1.
La presencia de aftas orales y genitales habitualmente nos hace sospechar un síndrome de Behçet o enfermedades autoinflamatorias como las relacionadas con NLRP3; sin embargo, en cinco de los pacientes con síndrome VEXAS descritos en la literatura, aparecieron aftas en el debut o en el curso de la enfermedad (dos de ellos tuvieron aftas orales y genitales, otro tuvo solo aftas orales y otros dos tuvieron aftas no especificadas) [6, 10, 25, 31, 36].
El síndrome VEXAS puede producir alteraciones en el sistema nervioso, en concreto, en otorrinolaringología puede manifestarse como HNS. Aunque en el grupo inicial de pacientes con síndrome VEXAS en el que se describió la enfermedad, Beck y cols. encontraron HNS en 10/16 pacientes (66%) (1), en estudios posteriores y en los resultados obtenidos en nuestra revisión, este síntoma es mucho menos frecuente apareciendo solo en 4 pacientes (4,4% de los pacientes con manifestaciones otorrinolaringológicas) [5, 25, 42, 54], en dos de ellos como debut [5, 42] y en otros dos a lo largo del curso de la enfermedad [25, 54]. En cuanto a las series de casos revisadas, la HNS estuvo presente en el 16% de los pacientes descritos en la serie de Khitri y cols. [60] y en el 29% de los pacientes descritos en la serie de Ferrada y cols. [62]. También se han descrito casos de disfunción vestibular, manifestándose en el 8% de los pacientes de la serie de Khitri y cols. [60] y en uno de los pacientes descritos por Tsuchida y cols. [49].
La parotiditis es una manifestación poco habitual del síndrome VEXAS, que ha sido descrita en 4 casos de la literatura [15, 21, 51,], en uno de ellos, como debut junto con laringitis [31]. Esto es importante tenerlo en cuenta, porque la presencia de afectación glandular en forma de parotiditis, dacrioadenitis o inflamación de la glándula submandibular ha llevado en algunos casos al diagnóstico inicial de enfermedad relacionada con IgG4 (en 3 de los casos descritos en nuestra revisión) [8, 51].
Puesto que la artritis es una de las manifestaciones del síndrome VEXAS, puede verse afectada la articulación temporomandibular, presentándose en forma de dolor mandibular recurrente. No aparece con frecuencia, pero se ha identificado en 3 de los casos descritos en la literatura [8, 32, 59].
La sinusitis no es una manifestación habitual en el síndrome VEXAS, sin embargo, aparece en 3 de los casos descritos en nuestra revisión, en dos de ellos como debut [52, 63]. En algunos pacientes se han descrito manifestaciones de cabeza y cuello relacionadas con vasculitis, como la presencia de epistaxis y costras nasales [51] o la perforación septal y necrosis epiglótica [55].
En la Tabla 2 se recogen las manifestaciones de síndrome VEXAS descritos en la literatura por orden de frecuencia.
Tabla 2. Manifestaciones ORL descritas en el síndrome VEXAS según su frecuencia.
Condritis auricular *** |
Condritis nasal ** |
Edema periorbitario ** |
Afectación laríngea (edema, necrosis cartilaginosa) * |
Adenopatías laterocervicales (en ocasiones dolorosas) * |
Aftas orales * |
Hipoacusia neurosensorial * |
Parotiditis * |
Angioedema facial * |
Otras: afectación vestibular, perforación septal, costras nasales, sinupatía, algia facial, nariz en silla de montar…. |
*** Frecuente (>50%)
** Relativamente frecuente (>15%)
* Poco frecuente
Por otra parte, ha sido publicado un caso de un paciente que contrajo una infección por el virus SARS-CoV-2 8 meses antes de debutar con síndrome VEXAS y parece que podría predisponer a desarrollar este síndrome debido a que este virus puede alterar el gen UBA1, cuya mutación es imprescindible para el desarrollo de la enfermedad [42].
En algunos pacientes se practicó una biopsia del área otorrinolaringológica, sobre todo del cartílago auricular, sin encontrarse hallazgos que contribuyesen al diagnóstico de la enfermedad. [21, 31, 37, 49, 51, 52, 58].
El diagnóstico en todos los casos se realizó mediante un estudio genético a partir de una muestra de sangre o una biopsia de médula ósea.
Si analizamos los resultados de nuestra revisión y la comparamos con las series de casos previamente descritas que ponen su énfasis en manifestaciones no otorrinolaringológicas del síndrome VEXAS, podemos ver que coinciden en que la manifestación de cabeza y cuello más frecuente es la condritis, sobre todo la condritis auricular (61,5% en nuestra revisión vs 31,9-94% en otras series) [60, 64], que la condritis nasal (23% vs 15,5 - 47%) [60, 64, 66], y en último lugar, la condritis laringo-traqueal (12% vs 2-25%) [62, 64]. En nuestra revisión el edema peri orbitario ha constituido una manifestación relativamente frecuente (18,7%), mientras que en las series previamente descritas ha sido una manifestación variable en cuanto a su frecuencia (8,6-33%) [64, 65]. Respecto a las adenopatías cervicales, en nuestra revisión se describe en un 7,7% de los pacientes con manifestaciones otorrinolaringológicas, un porcentaje muy simular al encontrado en la serie de Georgin-laville y cols (6,9%) [64]. Sin embargo, la HNS ha sido descrita en un 4,4 % de los pacientes con manifestaciones otorrinolaringológicas de nuestro estudio, mientras que en otras series ha llegado a estar presente en un 0-29% de los pacientes [60, 62].
Como limitaciones de nuestro estudio debemos reseñar que solamente se realizó una búsqueda bibliográfica en la base de datos PubMed. Por otra parte, al tratarse de una entidad clínica de reciente descripción se precisan estudios más extensos que se centren en las manifestaciones de cabeza y cuello, que puedan contribuir a delimitar de una manera más exacta las manifestaciones otorrinolaringológicas menos habituales de este síndrome.
CONCLUSIONES
El síndrome VEXAS es un proceso autoinflamatorio de reciente descripción que presenta con frecuencia manifestaciones del área otorrinolaringológica, que en ocasiones pueden constituir el síntoma o signo de debut de la enfermedad, y en otras pueden aparecer en el trascurso de la misma. Debemos sospechar el síndrome VEXAS, sobre todo, en pacientes varones de más de 50 años de edad, que presenten síntomas de cabeza y cuello (condritis auricular, nasal y/o laringotraqueal o edema periorbitario), generalmente acompañados de otras manifestaciones sistémicas; habitualmente hematológicas, dermatológicas, osteoarticulares y síndrome general (fiebre, astenia, pérdida involuntaria de peso).
Al tratarse de un cuadro de reciente descripción, cuando aparecen manifestaciones de cabeza y cuello, con frecuencia es confundido con una PR. El conocimiento por parte del otorrinolaringólogo de las manifestaciones de cabeza y cuello asociadas al síndrome VEXAS, puede contribuir a un diagnóstico y tratamiento temprano el mismo.
BIBLIOGRAFÍA
1.Beck DB, Ferrada MA, Sikora KA, Ombrello AK, Collins JC, Pei W, et al. Somatic mutations in UVA1 and severe adult-onset autoinflammatory disease. N Engl J Med 2020;383:2628-2638. https://doi.org/10.1056/NEJMoa2026834
2.Ciferska H, Gregová M, Klein M, Šenolt L, Soukupová Maaloufová J, Pavelka K, et al. VEXAS syndrome: a report of three cases. Clin Exp Rheumatol. 2022;40(7):1449. https://doi.org/10.55563/clinexprheumatol/3z07e9.
3.Lee SMS, Fan BE, Lim JH, Goh LL, Lee JSS, Koh LW. A case of VEXAS syndrome manifesting as Kikuchi-Fujimoto disease, relapsing polychondritis, venous thromboembolism and macrocytic anaemia. Rheumatology 2021;60:e304–e306. https://doi.org/10.1093/rheumatology/keab200
4.Beaumesnil S, Boucher S, Lavigne C, Urbanski G, Lacombe V. Ear, Nose, Throat, and Bronchial Involvements in VEXAS Syndrome: Specifying the Spectrum of Clinical Features. JAMA Otolaryngol Head Neck Surg. 2022 Mar 1;148(3):284-286. https://doi.org/10.1001/jamaoto.2021.4092.
5.Barba T, Jamilloux Y, Durel CA, Bourbon E, Mestrallet F, Sujobert P, et al. VEXAS syndrome in a woman. Rheumatology (Oxford). 2021 Nov 3;60(11):e402-e403. https://doi.org/10.1093/rheumatology/keab392.
6.Diarra A, Duployez N, Fournier E, Preudhomme C, Coiteux V, Magro L, et al. Successful allogeneic hematopoietic stem cell transplantation in patients with VEXAS syndrome: a 2-center experience. Blood Adv. 2022 Feb 8;6(3):998-1003. https://doi.org/10.1182/bloodadvances.2021004749.
7.Al-Hakim A, Poulter JA, Mahmoud D, Rose AMS, Elcombe S, Lachmann H, et al. Allogeneic haematopoietic stem cell transplantation for VEXAS syndrome: UK experience. Br J Haematol. 2022;199(5):777-781. https://doi.org/10.1111/bjh.18488.
8.Beecher MB, Tong JY, Halliday LA, Hissaria P, Selva D. Recurrent orbital inflammation associated with VEXAS syndrome. Orbit. 2022 Sep 27:1-4. https://doi.org/10.1080/01676830.2022.2126501.
9.Bert-Marcaz C, Briantais A, Faucher B, Corazza G, Ebbo M, Attarian S, et al. Expanding the spectrum of VEXAS syndrome: association with acute-onset CIDP. J Neurol Neurosurg Psychiatry. 2022;93(7):797-798. https://doi.org/10.1136/jnnp-2021-327949.
10. Campochiaro C, Tomelleri A, Cavalli G, De Luca G, Grassini G, Cangi MG, et al. Successful use of cyclosporin A and interleukin-1 blocker combination therapy in VEXAS syndrome: a single-center case series. Arthritis Rheumatol. 2022;74(7):1302-1303. https://doi.org/10.1002/art.42101.
11. Ciprian G. Adverse Reaction to COVID-19 mRNA Vaccination in a Patient With VEXAS Syndrome. Cureus. 2022 Mar 24;14(3):e23456. https://doi.org/10.7759/cureus.23456.
12. Dehghan N, K Marcon KM, Sedlic T, Beck DB, Dutz JP, Chen LYC. Vacuoles, E1 enzyme, X-linked, autoinflammatory, somatic (VEXAS) syndrome: fevers, myalgia, arthralgia, auricular chondritis, and erythema nodosum. Lancet 2021; 398: 621. https://doi.org/10.1016/S0140-6736(21)01430-6.
13. Escoda T, Farnault L, Gallard J, Marceau-Renaut A, Attarian S, Delmont E. Azacitidine, a therapeutic option in Lewis and Sumner syndrome associated with VEXAS syndrome. Rev Neurol (Paris). 2022;178(10):1109-1111. https://doi.org/10.1016/j.neurol.2022.06.008.
14. Euvrard R, Fournier T, Georgescu D, Bourbon E, Sujobert P, Lega JC, et al. VEXAS syndrome-related AA amyloidosis: a case report. Rheumatology (Oxford) 2021;24;61(1):e15-e16. https://doi.org/10.1093/rheumatology/keab683.
15. Goyal A, Narayanan D, Wong W, Laga AC, Connell NT, Ritter SY, et al. Tocilizumab for treatment of cutaneous and systemic manifestations of vacuoles, E1 enzyme, X-linked, autoinflammatory, somatic (VEXAS) syndrome without myelodysplastic syndrome. JAAD Case Rep. 2022 Mar 2;23:15-19. https://doi.org/10.1016/j.jdcr.2022.02.022.
16. Grey A, Cheong PL, Lee FJ, Abadir E, Favaloro J, Yang S, et al. A Case of VEXAS Syndrome Complicated by Hemophagocytic Lymphohistiocytosis. J Clin Immunol 2021;41(7):1648-1651. https://doi.org/10.1007/s10875-021-01070-y
17. Grosse A, Salehi T, Callary M, Hecker JR, Hissaria P. VEXAS syndrome causing fever of unknown origin. Med J Aust. 2022 Aug 1;217(3):129-130. https://doi.org/10.5694/mja2.51646.
18. Guerrero-Bermúdez CA, Cardona-Cardona AF, Ariza-Parra EJ, Arostegui JI, Mensa-Vilaro A, Yague J, et al. Vacuoles, E1 enzyme, X-linked, autoinflammatory, somatic syndrome (VEXAS syndrome) with prominent supraglottic larynx involvement: a case-based review. Clin Rheumatol. 2022;41(11):3565-3572. https://doi.org/10.1007/s10067-022-06338-1.
19. Gunnarsson K, Vivar Pomiano N, Tesi B, Tobiasson M, Creignou M, Ungerstedt J. VEXAS – nytt autoinflammatoriskt syndrom med bred symtombild [Two cases of VEXAS syndrome]. Lakartidningen. 2022 sep 7;119:22024. Swedish. PMID: 36082915.
20. Holmes A, Thant A, Correy R, Vilain R. Inflammatory pseudotumour arising secondary to VEXAS syndrome. Pathology. 2022 Jun 27:S0031-3025(22)00184-2. https://doi.org/10.1016/j.pathol.2022.04.011.
21. Islam S, Cullen T, Sumpton D, Damodaran A, Heath D, Bosco A, et al. VEXAS syndrome: lessons learnt from an early Australian case series. Intern Med J 2022;52(4):658-662. https://doi.org/10.1111/imj.15742.
22. Koster M, Kourelis T, Reichard KK, Kermani TA, Beck DB, Cardona DO. Clinical Heterogeneity of the VEXAS Syndrome: A Case Series Mayo Clin Proc. 2021; 96:2653-2659. doi.org/10.1016/j.mayocp.2021.06.006.
23. Lacombe V, Prevost M, Bouvier A, Thepot S, Chabrun F, Kosmider O, et al. Vacuoles in neutrophil precursors in VEXAS syndrome: diagnostic performances and threshold. Br J Haematol, 2021;195:276–292. https://doi.org/10.1111/bjh.17679
24. Legeas C, Saucereau J, Saraux A, Schoenlaub P. VEXAS syndrome: A first case without any haematological abnormalities. Joint Bone Spine. 2022 Oct 20;90(1):105473. https://doi.org/10.1016/j.jbspin.2022.105473.
25. Lucchino B, Finucci A, Ghellere F, Bortolotti ME, Tedesco A, Lombardi S. Influence of HLA polymorphisms on clinical features of VEXAS syndrome: a potential epistatic mechanism. Rheumatology (Oxford). 2022 Dec 23;62(1):e7-e8. https://doi.org/10.1093/rheumatology/keac371.
26. Magnol M, Couvaras L, Degboé Y, Delabesse E, Bulai-Livideanu C, Ruyssen-Witrand A, et al. VEXAS syndrome in a patient with previous spondyloarthritis with a favourable response to intravenous immunoglobulin and anti-IL17 therapy. Rheumatology 2021;1;60(9):e314-e315. https://doi.org/10.1093/rheumatology/keab211.
27. Mangaonkar AA, Langer KJ, Lasho TL, Finke C, Litzow MR, Hogan WJ, et al. Reduced intensity conditioning allogeneic hematopoietic stem cell transplantation in VEXAS syndrome: Data from a prospective series of patients. Am J Hematol. 2023;98:E28-E31. https://doi.org/10.1002/ajh.26786.
28. Manzoni M, Bosi A, Fabris S, Lionetti M, Salerio S, Migliorini AC, et al. Clinical, Morphological and Clonal Progression of VEXAS Syndrome in the Context of Myelodysplasia Treated with Azacytidine. Clin Hematol Int. 2022 May 12;4(1-2):52-55. https://doi.org/10.1007/s44228-022-00002-w.
29. Martín-Nares E, Vargas-Serafín C, Delgado-de la Mora J, Montante-Montes de Oca D, Grayson PC, Larios E, et al. Orbital and periorbital inflammation in VEXAS syndrome. Scand J Rheumatol. 2022;51(4):338-341. https://doi.org/10.1080/03009742.2022.2045791.
30. Matsuki Y, Kawai R, Suyama T, Katagiri K, Kanazawa N, Inaba Y. A case of VEXAS syndrome with myositis possibly associated with macrophage activation syndrome. J Dermatol. 2022;49(12):e441-e443. https://doi.org/10.1111/1346-8138.16535.
31. Matsumoto H, Fujita Y, Fukatsu M, Ikezoe T, Yokose K, Asano T, et al. Case Report: Coexistence of Multiple Myeloma and Auricular Chondritis in VEXAS Syndrome. Front Immunol. 2022 Jun 9;13:897722. https://doi.org/10.3389/fimmu.2022.897722.
32. Midtvedt Ø, Stray-Pedersen A, Andersson H, Gunnarsson R, Tveten K, Ali MM, et al. A man in his sixties with chondritis and bone marrow failure. Tidsskr Nor Laegeforen. 2022 Feb 28;142(4). https://doi.org/10.4045/tidsskr.21.0370.
33. Mohammed TO, Alavi A, Aghazadeh N, Koster MJ, Olteanu H, Mangaonkar AA, et al. Vacuoles, E1 enzyme, X-linked, autoinflammatory, somatic (VEXAS) syndrome: a presentation of two cases with dermatologic findings. Int J Dermatol. 2022 Mar 1. https://doi.org/10.1111/ijd.16132.
34. Muratore F, Marvisi C, Castrignanò P, Nicoli D, Farnetti E, Bonanno O, et al. VEXAS Syndrome: A Case Series From a Single-Center Cohort of Italian Patients With Vasculitis.Artritis Reumatol. 2022;74(4):665-670. https://doi.org/10.1002/Art.41992.
35. Neupane K, Jayarangaiah A, Zhang Y, Kumar A. VEXAS syndrome with progression of MDS to MDS/MPN overlap syndrome. BMJ Case Rep. 2022 Dec 22;15(12):e251089. https://doi.org/10.1136/bcr-2022-251089.
36. Nguyen JK, Routledge D, van Der Weyden C, Blombery P, Angel CM, Johnson D, et al. VEXAS syndrome: A dermatological perspective. Australas J Dermatol. 2022;63(4):488-492. https://doi.org/10.1111/ajd.13932.
37. Pathmanathan K, Taylor E, Balendra J, Lim A, Carroll G. VEXAS syndrome: favourable clinical and partial haematological responses to subcutaneous abatacept therapy with 30-month follow-up. Rheumatology (Oxford). 2022 jul 6;61(7):e174-e177. https://doi.org/10.1093/rheumatology/keac054.
38. Pàmies A, Ferràs P, Bellaubí-Pallarés N, Giménez T, Raventós A, Colobran R. VEXAS syndrome: relapsing polychondritis and myelodysplastic syndrome with associated immunoglobulin A vasculitis. Rheumatology (Oxford). 2022 Mar 2;61(3):e69-e71. https://doi.org/10.1093/rheumatology/keab782.
39. Perlot Q, Cabo J, Jacqmin H, Depaus J. Un érythème et des anomalies sanguines [Erythema and blood abnormality]. Rev Med Interne. 2022 Sep 30:S0248-8663(22)00640-3. French. https://doi.org/10.1016/j.revmed.2022.09.006.
40. Poulter J; UKGCA/VEXAS Consortium; Morgan A, Cargo C, Savic S. A High-Throughput Amplicon Screen for Somatic UBA1 Variants in Cytopenic and Giant Cell Arteritis Cohorts. J Clin Immunol. 2022;42(5):947-951. https://doi.org/10.1007/s10875-022-01258-w.
41. Raaijmakers MHGP, Hermans M, Aalbers A, Rijken M, Dalm VASH, Daele P, et al. Azacytidine Treatment for VEXAS Syndrome. HemaSphere. 2021;5:12(e661). http://dx.doi.org/10.1097/HS9.0000000000000661
42. Rivera EG, Patnaik A, Salvemini J, Jain S, Lee K, Lozeau D, et al. SARS-CoV-2/COVID-19 and its relationship with NOD2 and ubiquitination. Clin Immunol. 2022;238:109027. https://doi.org/10.1016/j.clim.2022.109027.
43. Sakuma M , Tanimura A , Yasui S , Ishiguro K , Kobayashi T , Ohshiro Y. et al. A Case of polychondritis-onset refractory organizing pneumonia with cytopaenia diagnosed as VEXAS syndrome: the disease course of 7 years. Rheumatology 2021;60:356–359. https://doi.org/10.1093/rheumatology/keab349.
44. Staels F, Betrains A, Sherida FJ,Woei-A-Jin H, Boeckx N, Beckers M, et al. Case Report: VEXAS Syndrome: From Mild Symptoms to Life-Threatening Macrophage Activation Syndrome. Front Immunol.2021; 12: 678927. https://doi.org/10.3389/fimmu.2021.678927
45. Stubbins RJ, McGinnis E, Johal B, Chen LY, Wilson L, Cardona DO, et al. VEXAS syndrome in a female patient with constitutional 45,X (Turner syndrome). Haematologica. 2022 Apr 1;107(4):1011-1013. https://doi.org/10.3324/haematol.2021.280238.
46. Takahashi N, Takeichi T, Nishida T, Sato J, Takahashi Y, Yamamura M, et al. Extensive Multiple Organ Involvement in VEXAS Syndrome. Arthritis Rheumatol 2021;73(10):1896-1897. https://doi.org/10.1002/art.41775
47. Templé M, Duroyon E, Croizier C, Rossignol J, Huet T, Friedrich C, et al. Atypical splice-site mutations causing VEXAS syndrome Rheumatology (Oxford) 2021 Dec 1;60(12):e435-e437. https://doi.org/10.1093/rheumatology/keab524.
48. Topilow JS, Ospina Cardona D, Beck DB, Ferrada MA, McMahan ZH, et al. Novel genetic mutation in myositis-variant of VEXAS syndrome. Rheumatology (Oxford). 2022 Nov 28;61(12):e371-e373. https://doi.org/10.1093/rheumatology/keac356.
49. Tsuchida N, Kunishita Y, Uchiyama Y, Kirino Y, Enaka M, Yamaguchi Y, et al. Pathogenic UBA1 variants associated with VEXAS syndrome in Japanese patients with relapsing polychondritis. Ann Rheum Dis 2021;80:1057–1061. https://doi.org/10.1136/annrheumdis-2021-220089
50. Uchino K, Kanasugi J, Enomoto M, Kitamura F, Tsuchida N, Uchiyama Y, et al. Vexas síndrome. Int J Hematol. 2022 Oct;116(4):463-464.https://doi.org/10.1007/s12185-022-03448-z.
51. van der Made CI, Potjewijd J, Hoogstins A, Willems HPJ, Kwakernaak AJ, de Sevaux RGL, et al. Adult-onset autoinflammation caused by somatic mutations in UBA1: A Dutch case series of patients with VEXAS. J Allergy Clin Immunol. 2022;149(1):432-439.e4. https://doi.org/10.1016/j.jaci.2021.05.014.
52. van Leeuwen-Kerkhoff N, de Witte MA, Heijstek MW, Leavis HL. Case report: Up-front allogeneic stem cell transplantation in a patient with the VEXAS syndrome. Br J Haematol. 2022;199(3):e12-e15. https://doi.org/10.1111/bjh.18424.
53. Varadarajan A, Verghese R, Tirlangi PK, Dass J, Soneja M, Seth T. VEXAS syndrome (vacuoles, E1 enzyme, X-linked, autoinflammatory, somatic). QJM. 2022 Nov 21:hcac259. https://doi.org/10.1093/qjmed/hcac259.
54. Wilke MVMB, Morava-Kozicz E, Koster MJ, Schmitz CT, Foster SK, Patnaik M, et al. Exome sequencing can misread high variant allele fraction of somatic variants in UBA1 as hemizygous in VEXAS syndrome: a case report. BMC Rheumatol. 2022 Aug 30;6(1):54. https://doi.org/10.1186/s41927-022-00281-z.
55. Wilson NR, Jain P, Gomez JA, Lu H, Pemmaraju N. Concurrent myelodysplasia and monoclonal B lymphocytosis in VEXAS syndrome. Leuk Res. 2022;120:106909. https://doi.org/10.1016/j.leukres.2022.106909.
56. Yamaguchi H, Kobayashi D, Nakamura G, Aida R, Horii Y, Okamoto T, et al. Acute heart failure due to left common iliac arteriovenous fistula: A case of VEXAS syndrome. Mod Rheumatol Case Rep. 2022 Oct 20:rxac082. https://doi.org/10.1093/mrcr/rxac082.
57. Yildirim F, Erdogan M, Yalcin Mutlu M, Akkuzu G, Ozgur DS, Karaalioglu B, et al. VEXAS syndrome with severe multisystem involvement: Rapid recovery after splenectomy. Int J Rheum Dis. 2022;26:559-562. https://doi.org/10.1111/1756-185X.14540.
58. Yılmaz U, Güner S, Eşkazan T, Demiröz AS, Kurtuluş G, Bahar F, et al. Kikuchi Fujimoto disease as the presenting component of VEXAS syndrome: a case report of a probable association. Clin Rheumatol. 2022;41(11):3589-3592. https://doi.org/10.1007/s10067-022-06331-8.
59. Zeeck M, Kötter I, Krusche M. VEXAS-Syndrom [VEXAS syndrome]. Z Rheumatol. 2022;81(9):782-786. https://doi.org/10.1007/s00393-022-01169-6.
60. Khitri MY, Guedon AF, Georgin-Lavialle S, Terrier B, Saadoun D, Seguier J, et al. French VEXAS group and MINHEMON. Comparison between idiopathic and VEXAS-relapsing polychondritis: analysis of a French case series of 95 patients. RMD Open. 2022;8(2):e002255. https://doi.org/10.1136/rmdopen-2022-002255.
61. Ferrada MA, Sikora KA, Luo Y, Wells KV, Patel B, Groarke EM, et al. Somatic mutations inUBA1 define a distinct subset of relapsing polychondritis patients with VEXAS. Arthritis Rheumatol. 2021;73:1886-95). https://doi.org/10.1002/art.41743
62. Ferrada MA, Savic S, Ospina Cardona D, Collins JC, Alessi H, Gutierrez-Rodrigues F, et al. Translation of cytoplasmic UBA1 contributes to VEXAS syndrome pathogenesis. Blood. 2022. Sep 29;140(13):1496-1506. https://doi.org/10.1182/blood.2022016985
63. Diarra A, Duployez N, Terriou L. Mutant UBA1 and severe adult-onset autoinflammatory disease. N Engl J Med. 2021;384(22):2163–2164. https://doi.org/10.1056/NEJMc2102124.
64. Georgin-Lavialle S, Terrier B, Guedon AF, Heiblig M, Comont T, Lazaro E, et al. Further characterization of clinical and laboratory features in VEXAS syndrome: large-scale analysis of a multicentre case series of 116 French patients. Br J Dermatol. 2022; 186(3):564–74. https://doi.org/10.1111/bjd.20805
65. Lacombe V, Prevost M, Bouvier A, Thepot S, Chabrun F, Kosmider O, et al. Vacuoles in neutrophil precursors in VEXAS syndrome: diagnostic performances and threshold. Br J Haematol, 2021;195:276–292. https://doi.org/10.1111/bjh.17679.
66. Obiorah IE, Patel BA, Groarke EM, Wang W, Trick M, Ombrello AK., et al. Benign and malignant hematologic manifestations in patients with VEXAS syndrome due to somatic mutations in UBA1. Blood Adv. 2021 Aug 24; 5(16): 3203–3215. https://doi.org/10.1182/bloodadvances.2021004976
ANEXO 1
Tabla 1. Resultados de los casos descritos de Síndrome VEXAS.
Autor, año, país |
Sexo y Edad |
Manifestaciones ORL |
Manifestación ORL en el inicio |
Diagnóstico previo |
Otras manifestaciones sistémicas |
Al-Hakim A, 20227 |
V 64 |
Edema periorbitario |
No |
|
|
Al-Hakim A, 20227 |
V 59 |
CA |
ND |
SMD PR |
Fiebre Dermatológicas Hematológicas |
Barba T , 2021, Francia5 |
F 51 |
HNS progresiva CA |
Si HNS |
|
|
Beaumesnil S, 20224 |
V60 |
CA unilateral |
No |
ND |
Osteoarticular Dermatológicas |
Beaumesnil S, 20224 |
V60 |
CA Odinofagia CLT |
Si |
ND |
Fiebre Osteoarticulares |
Beaumesnil S, 20224 |
V80 |
Disfonía CLT |
Si |
ND |
Fiebre Dermatológicas Hematológicas |
Beecher MB., 20228 |
V 68 |
Dacrioadenitis recurrente. Inflamación de la glándula submandibular Edema periorbitario Angioedema facial. Dolor intermitente mandibular y en la región del cuello. |
Si |
Enfermedad relacionada con IgG4 SMD |
Oculares Dermatológicas Pulmonares Hematológicas TVP Pancreatitis Esplenomegalia Fiebre Dolor hemifacial izquierdo |
Bert-Marcaz C , 20229 |
V 74 |
CA bilateral Laringitis Obstrucción nasal |
No |
SMD |
Pérdida de peso Neurológica Pulmonar |
Campochiaro C, 202210 |
V 69 |
CSE Aftas |
Si (condritis) |
ND |
Fiebre Dermatológicas Pulmonares Osteoarticulares |
Campochiaro C, 202210 |
V 68 |
CSE Pseudotumor orbitario |
Si (condritis) |
PR |
Fiebre Dermatológicas Osteoarticulares Pulmonares Oculares |
Ciferska H, 20222 |
V 76 |
CA CN |
No |
Artritis reumatoide seronegativa Uveítis PR |
Osteoarticular Rash cutáneo Ocular Hematológicas Pérdida de peso |
Ciferska H, 20222 |
V 74 |
CSE |
No |
Dermatosis neutrofílica SMD |
Rash cutáneo Hematológicas Pulmonares |
Ciferska H, 20222 |
V 68 |
CSE |
No |
Síndrome paraneoplásico (seminoma) |
Fiebre Rash cutáneo Hematológicas Ocular |
Ciprian G, 202211 |
V 56 |
CA CN Edema periorbitario |
ND |
Artritis PR Síndrome inflamatorio orbitario |
Osteoarticulares Hematológicas Infartos esplénicos Oculares |
Dehgan N, 202112 |
V 55 |
CA |
Si (CA) |
PR |
Cutáneo Hematológico |
Diarra A, 20226 |
V 63 |
CSE |
Si |
Síndrome de Sweet SMD |
Fiebre Osteoarticular Muscular Dermatológicas Hematológicas Ocular |
Diarra A, 20226 |
V 48 |
CSE Poliadenopatía |
ND |
Síndrome de Sweet |
TVP Fiebre Dermatológicas Hematológicas Pulmonares |
Diarra A, 20226 |
V 56 |
CSE Aftas orales y genitales |
Si (condritis y aftas orales y genitales) |
Displasia multilinaje Vasculitis de grandes vasos |
Hematológicas Vasculitis |
Diarra A, 20226 |
V 50 |
CSE Sinusitis |
Si |
SMD |
Vasculitis Genitales (Orquitis) Osteoarticulares Hematológicas |
Escoda T, 202213 |
V 69 |
CA& |
Si |
PR SMD |
Fiebre recurrente Pérdida de peso Dermatológicas Genitales (Orquitis) Oculares Neurológicas Eventos tromboembólicos |
Euvrard R, 202114 |
V 59 |
CA |
Si |
PR |
Hematológicas Amiloidosis sistémica |
Goyal A, 202215 |
V 64 |
Parotiditis CA Edema periorbitario |
No |
Síndrome de Sweet |
Hematológicas Tos crónica Pulmonares Fiebre Genitales (dolor testicular) Oculares Osteoarticulares Dermatológicas |
Grey A, 202116 |
V 74 |
CA Disfonía |
Si (CA y disfonía) |
PR |
Hematológicas |
Grosse A, 202217 |
V 69 |
CA |
Si |
Síndrome de Sweet |
Fiebre Pérdida de peso Diaforesis Dermatológicas Hematológicas TVP y TEP Pulmonares |
Guerrero-Bermúdez CA, 202218 |
V 72 |
CLT CA& Edema severo de la laringe supraglótica |
Si |
Poliarteritis nodosa PR SMD |
Fiebre Pérdida de peso Osteoarticulares Dermatológicas Hematológicas Vasculitis Oculares |
Gunnarsson K, 202219 |
V 72 |
CA |
No |
ND |
Síntomas B Tromboflebitis Dermatitis Ocular Epididimitis Fiebre Pulmonar Hematológicas |
Holmes A., 202220 |
V 70 |
CSE Edema periorbitario |
Si |
SMD Pseudotumor inflamatorio |
Ocular Hematológicas TVP Fiebre Osteoatricular Dermatológicas Neurológicas Neuralgia del trigémino |
Islam S, 202221 |
V 67 |
CA& CN |
No |
PR SMD |
Fiebre Dermatológicas Oculares Cardiacas(pericarditis) Pulmonares |
Islam S, 202221 |
V 69 |
Parotiditis Laringitis Edema periorbitario |
Si (parotiditis y laringitis) |
ND |
Fiebre Pérdida de peso Sudores nocturnos Dermatológicas Osteoarticulares Oculares TVP |
Islam S, 202221 |
V 67 |
Inflamación sino-orbitaria & CA |
|
Polimialgia reumática |
Fiebre Dermatológicas Osteoarticulares Oculares Pulmonares Vasculitis Hematológicas |
Koster M, 202122 |
V57 |
CA CN |
|
|
|
Koster M, 202122 |
V72 |
CA CN |
|
|
|
Koster M, 202122 |
V75 |
CA CN |
|
|
|
Koster M, 202122 |
V66 |
CA CN |
|
|
|
Koster M, 202122 |
V64 |
CA CN |
|
|
|
Lee SMS, 20213 |
V69 |
Adenopatías cervicales CA Absceso amigdalino |
Si (adenopatías cervicales) |
Kikuchi Fujimoto (inicalmente) PR (tras la aparición de CA) |
Fiebre Hematología Cutáneas TVP |
Lacombe V, 202123 |
V66 |
CA CN |
No |
Síndrome de Sweet |
Dermatológicas Osteoarticulares Hematológicas |
Legeas C, 202224 |
V 70 |
CA Queilitis |
Si |
Lupus profundo (diagnóstico diferencial con eritema anular concomitante con tiroiditis autoinmune) Síndrome de sweet |
Dermatológicas Fiebre |
Lucchino B, 202225 |
V 75 |
Adenopatías cervicales CA HNS Aftas orales |
No |
PR Síndrome de Bechet atípico |
Fiebre Pérdida de peso Dermatológicas Hematológicas Pulmonares Osteoarticulares Oculares |
Magnol M, 202126 |
V57 |
CA CN Nariz en silla de montar |
No |
|
Piel Osteoarticular Uveitis G-I |
Mangaonkar AA, 202227 |
V 63 |
CSE |
ND |
ND |
Hematológicas Resto ND |
Mangaonkar AA, 202227 |
V 49 |
CSE |
ND |
ND |
Hematológicas Resto ND |
Manzoni M, 202228 |
V 77 |
CA CN |
No |
SMD |
Hematológicas Oculares Dermatológicas |
Martín-Nares E., 202229 |
V 77 |
CA Inflamación periorbitaria recurrente HNS |
No |
Enfermedad de Graves SMD |
Dermatológicas Trombosis de las venas basílicas Hematológicas Fiebre Ocular Pulmonares |
Matsuki Y, 202230 |
V 62 |
CA |
Si |
Síndrome de Schnitzler Vasculitis leucocitoclástica |
Dermatológicas Fiebre Muscular |
Matsumoto H, 202231 |
V 60 |
Aftas orales y genitales |
Si |
Enfermedad de Beçhet SMD |
Dermatológicas Fiebre Hematológicas Pulmonares Oculares |
Matsumoto H, 202231 |
V 83 |
CA& |
No |
Mieloma múltiple |
Hematológicas |
Midtvedt Ø, 202232 |
V 60 |
Dolor transitorio en la articulación temporomandibular al masticar CA,CN Otitis media |
No |
Arteritis extracraneal de células gigantes PR |
Dolor torácico Oculares Pulmomanres Vasculitis Hemaotológicas |
Mohammed TO, 202233 |
V 61 |
CSE |
ND |
Síndrome de Sweet Anemia macrocítica Enfermedad indiferenciada del tejido conectivo Síndrome de Sjoren PR |
Dermatológicas Hematológicas |
Muratore F, 202234 |
V 64 |
CN CA Edema periorbitario Edema de cuello |
Si (CA, CN) |
PR SMD |
Fiebre Dermatológicas Pulmonares Hematológicas TVP Osteoarticulares Edema periorbitario |
Neupane K, 202235 |
V 60 |
CA bilateral |
No |
SMD PR |
Oculares Hematológicas |
Nguyen JK, 202236 |
V 63 |
Aftas orales |
Si (aftas orales) |
Enfermedad de Beçhet Síndrome de Sweet SMD |
Dermatológicas Osteoarticulares Oculares Hematológicas Fiebre |
Pathmanathan K, 202237 |
V 71 |
CN CA & |
No |
PR |
Dermatológicas Sudores nocturnos Ocular Hematológicas |
Pàmies A, 202238 |
V 76 |
CA |
|
PR SMD |
Ocular Hematológica |
Perlot Q, 202239 |
V 76 |
No |
No |
Síndrome de Sweet |
|
Poulter J, 202240 |
V 67 |
CSE |
ND |
PR |
Fiebre Hematológicas |
Poulter J, 202240 |
V 73 |
Edema periorbitario |
ND |
ND |
Fiebre Pulmonares TVP Hematológicas Oculares |
Raaijmakers MHGP, 202141 |
V61 |
CA bilateral, CN |
|
PR |
|
Raaijmakers MHGP, 202141 |
V77 |
CA bilateral Edema periorbitario |
|
PR |
|
Raaijmakers MHGP, 202141 |
V67 |
CNE |
Si |
PR |
|
Rivera EG, 202242 |
V 75 |
CA HNS Disfunción vestibular Odinofagia Edema periorbitaria |
Si (CA e HNS) |
ND |
Mareos Cardiaca (derrame pericárdico) Hematológicas Oculares Fiebre Tos no productiva Digestivas (diarrea) Osteoarticulares Dermatológicas |
Sakuma M, 202143 |
V61 |
CA CN |
Si |
|
Pulmón SMD |
Staels, 202144 |
V69 |
Adenopatías cervicales bilaterales (infección por el virus del herpes VIII) CN |
Si (adenopatías cervicales) |
Enfermedad de castleman multicéntrica. |
Oculares Cutáneas Osteoarticulares |
Stubbins RJ, 202245 |
F 67 |
CA |
Si |
PR SMD |
Hematológicas Osteoarticular |
Takahashi N, 202146 |
V55 |
Edema periorbitario |
Si |
|
|
Temple, 202147 |
V71 |
CA , CN |
Si |
|
|
Topilow JS, 202248 |
V 57 |
CA unilateral Laringitis |
No |
ND |
Hematológicas Ocular Osteoarticular |
Tsuchida N, 202149 |
V78 |
CA CN CLT |
ND |
PR |
Hematológico |
Tsuchida N, 20249 |
V81 |
CA CLT |
ND |
PR |
|
Tsuchida N, 202149 |
V68 |
CA CLT |
ND |
PR |
|
Tsuchida N, 202149 |
V71 |
CA CLT |
ND |
PR |
|
Tsuchida N, 202149 |
V78 |
CA |
ND |
PR |
|
Tsuchida N, 202149 |
V66 |
CA, CN Audiovestibular |
ND |
PR |
|
Tsuchida N, 202149 |
V73 |
CA& |
ND |
PR |
|
Tsuchida N, 202149 |
V66 |
CA& |
ND |
PR |
|
Uchino K, 202250 |
V80 |
CSE |
ND |
PR SMD |
Hematológicas |
van der Made CI, 202251 |
V 55 |
Ulceras nasales relacionadas con vasculitis |
No |
Vasculitis leucocitoclástica Vasculitis con anticuerpos anticitoplasma de neutrófilo negativos |
Fiebre Hematológicas Dermatológicas Pulmonares Vasculitis ACVA |
van der Made CI, 202251 |
V 69 |
CA Edema periobitario |
Si |
Vasculitis leucocitoplástica |
Hematológicas Dermatológicas Cardiacas Osteoarticulares Oculares Insuficiencia renal |
van der Made CI, 202251 |
V 79 |
Edema periorbitario e intraorbitario |
No |
Antecedentes de poliposis nasal Poliarteritis nodosa |
Fiebre Pérdida de peso Sudores nocturnos Hematológicas Dermatológicas Pulmonares Genitales (epididimitis) Oculares |
van der Made CI, 202251 |
V 78 |
No |
No |
Arteritis temporal |
Fiebre Pérdida de peso Sudores nocturnos Hematológicas Dermatológicas Pulmonares Cardiacas (miocarditis) Polineuropatía axonal Oculares |
van der Made CI, 202251 |
V 74 |
CA CN Epistaxis y formación de costras nasales |
No |
ND |
Fiebre Sudores nocturnos Pérdida de peso Hematológicas Dermatológicas Vasculitis Genital (orquitis) Oculares |
van der Made CI, 202251 |
V 70 |
Adenopatías cervicales & Edema periorbitario |
Si (adenoapatías cervicales) |
Se sospechó enfermedad de Still del adulto SMD |
Fiebre Sudores nocturnos Hematológicas Dermatológicas Pulmonares Osteoarticulares Digestivas (lesiones ulcerativas en colon y ciego) |
Van der Made CI, 202251 |
V 66 |
CA |
No |
Eritema multiforme exudativo Tiroiditis autoinmune Síndrome de Sweet SMD |
Fiebre Hematológicas Dermatológicas Pulmonares Osteoarticulares |
van der Made CI, 202251 |
V 47 |
CSE Parotiditis Edema periorbitario |
No |
Enfermedad relacionada con IgG4 Enfermedad de Still del adulto |
Fiebre Pérdida de peso Sudores nocturnos Hematológicas Dermatológicas Pulmonares Meningitis aséptica Oculares Renal (proteinuria y hematuria) |
van der Made CI, 202251 |
V 56 |
Adenopatías cervicales CA |
No |
Vasculitis de grandes vasos PR |
Fiebre Sudores nocturnos Cefalea Hematológicas Genitales (epididimitis) Oculares |
Van Leeuwen-Kerkhoff N, 202252 |
V 47 |
Sinusitis CSE Parotiditis |
Si (sinusitis y condritis) |
Enfermedad relacionada con IgG4. Se consideró el diagnóstico de enfermedad de Still de inicio en adultos. |
Sinusitis Tos Pérdida de peso Fiebre Dermatológicas Hematológicas Osteoarticulares Pulmonares |
Varadarajan A, 202253 |
V 69 |
Edema subglótico. Edema hemifacial derecho. |
No |
Síndrome autoinflamatorio |
Fiebre Tos seca progresiva Pulmonares TVP Pérdida de peso Dermatológicas Neurológicas Hematológicas |
Wilke MVMB, 202254 |
V 46 |
HNS bilateral |
No |
Se sospechó Poliarteritis nodosa o CAPS |
Genitales (Priapismo, dolor testicular) Fiebres recurrentes Oculares Dermatológicas Hematológicas |
Wilson NR, 202255 |
V 66 |
Perforación del septo nasal Necrosis de la epiglotis CA |
No |
SMD |
Fiebre Hematológicas Dermatológicas Pérdida de peso Fenómeno de Raynaud |
Yamaguchi H, 202256 |
V 78 |
CA bilateral & |
No |
PR SMD Síndrome de Sweet Vasculitis de grandes vasos |
Fiebre Dermatológicas Osteoarticulares Dermatológicas Cardiológicas Vasculitis (fístula arteriovenosa iliaca con IC). |
Yildrim F, 202257 |
V 67 |
Edema periorbitario |
No |
ND |
Fatiga Fiebre recurrente Pulmonares Renales Hematológicas Dermatológicas |
Yılmaz U, 202258 |
V 81 |
Adenopatías cervicales & |
Si |
Enfermedad de Kikuchi-Fujimoto SMD |
Fiebre Adenopatías cervicales e inguinales Neuralgia del trigémino Anorexia Pérdida de peso Hematológicas |
Zeeck M, 202259 |
V76 |
Artritis de la articulación temporomandibular |
No |
ND |
Fiebre recurrente Osteoarticulares Hematológicas Oculares Pulmonares |
(CA: condritis auricular, CN: condritis nasal, CLT: condritis laringotraqueal, CSE: condritis sin especificar localización, HNS: hipoacusia neurosensorial, PR: policondritis recidivante, SMD: síndrome mielodisplásico) &: lugar donde se realiza la biopsia