eISSN 2444-7986
DOI: https://doi.org/10.14201/orl.30980
ARTÍCULO DE REVISIÓN
TRATAMIENTO QUIRÚRGICO DE LA APNEA OBSTRUCTIVA DEL SUEÑO: CIRUGÍA MAXILOFACIAL
Surgical treatment of obstructive sleep apnea: maxillofacial surgery
Guillermo PLAZA-MAYOR 1; Lourdes MANIEGAS-LOZANO
1; Lourdes MANIEGAS-LOZANO 2; Carlos O’CONNOR-REINA
2; Carlos O’CONNOR-REINA 3; Peter Michael BAPTISTA-JARDÍN
3; Peter Michael BAPTISTA-JARDÍN 4; Paula MARTÍNEZ-RUIZ DE APODACA
4; Paula MARTÍNEZ-RUIZ DE APODACA 5; Alfonso MARCO-GARRIDO
5; Alfonso MARCO-GARRIDO 6; Marina CARRASCO-LLATAS
6; Marina CARRASCO-LLATAS 5
5
1Servicio de Otorrinolaringología del Hospital Universitario de Fuenlabrada y Hospital Universitario La Zarzuela.
Universidad Rey Juan Carlos. Madrid. España.
2Servicio de Cirugía Oral y Maxilofacial. Fundación Jiménez Díaz.
3Servicio de Otorrinolaringología de los Hospitales Quironsalud Marbella y Campo de Gibraltar, España.
4Servicio de Otorrinolaringología de la Clínica Universitaria de Navarra, Pamplona, España.
5Servicio de Otorrinolaringología del Hospital Universitario Doctor Peset, Valencia, España.
6Servicio de Otorrinolaringología del Hospital Universitario Reina Sofía, Murcia, España.
Correspondencia: gplaza.hflr@salud.madrid.org
Fecha de recepción: 21 de noviembre de 2022
Fecha de aceptación: 6 de junio de 2023
Fecha de publicación: 15 de julio de 2023
Fecha de publicación del fascículo: 24 de diciembre de 2024
Conflicto de intereses: Los autores declaran no tener conflictos de intereses
Imágenes: Los autores declaran haber obtenido las imágenes con el permiso de los pacientes
Política de derechos y autoarchivo: se permite el autoarchivo de la versión post-print (SHERPA/RoMEO)
Licencia CC BY-NC-ND. Licencia Creative Commons Atribución-NoComercial-SinDerivar 4.0 Internacional
Universidad de Salamanca. Su comercialización está sujeta al permiso del editor
RESUMEN: Introducción y objetivo: En la cirugía esquelética para tratamiento de la apnea obstructiva del sueño destacan dos técnicas principalmente: el avance maxilomandibular (MMA), asociado o no al avance geniogloso, y las técnicas de expansión maxilar, como la distracción osteogénica. Síntesis: Presentamos un resumen de las técnicas y resultados de cirugía maxilofacial en la apnea obstructiva de sueño. Conclusiones: Al actuar sobre el marco óseo, el ensanchamiento de la vía aérea superior de la cirugía esquelética ha demostrado ser estable y duradero en el tiempo, retrasando o dificultando el colapso de las partes blandas asociadas. Esta efectividad contrastada en el tratamiento de la AOS, con reducciones sostenidas del índice de apnea-hipopnea a largo plazo, han logrado su incorporación al consenso terapéutico.
PALABRAS CLAVE: apnea obstructiva del sueño; AOS; avance bimaxilar; expansión maxilar.
SUMMARY: Introduction and objective: Skeletal surgery for obstructive sleep apnea includes maxillomandibular advancement, with or without genioglossus advance, and maxillary expansion. Synthesis: We present a summary of techniques and results of maxillofacial surgery in obstructive sleep apnea. Conclusions: As upper airway improvement after bone surgery is stable and long-lasting, its effectiveness in reducing the apnea-hypopnea index is high in the long term, enabling this surgery to be included in recent consensus.
KEYWORDS: obstructive sleep apnea; OSA; maxillomandibular advancement; maxillary expansion.
INTRODUCCIÓN
La cirugía esquelética para el tratamiento de la apnea obstructiva de sueño (AOS) ha cobrado especial relevancia en los últimos años. Presenta muy buenos resultados en cuanto a la mejoría y/o curación de la enfermedad y las técnicas quirúrgicas son muy previsibles, permitiendo una planificación muy precisa y presentan poco dolor postoperatorio.
En la cirugía esquelética para el tratamiento de la AOS destacan dos técnicas principalmente: el avance maxilomandibular (MMA), asociado o no al avance geniogloso, y las técnicas de expansión maxilar, como la distracción osteogénica [1–3]. En ambas se ha observado un significativo aumento del espacio retrolingual y retropalatal. Al actuar sobre el marco óseo, el ensanchamiento de la vía aérea superior (VAS) ha demostrado ser estable y duradero en el tiempo, retrasando o dificultando el colapso de las partes blandas asociadas. Esta efectividad contrastada en el tratamiento de la AOS, con reducciones sostenidas del índice de apnea-hipopnea (IAH) a largo plazo, han logrado su incorporación como primera línea de tratamiento en casos seleccionados [4] haciendo que deban considerarse como un tratamiento más en el amplio arsenal de opciones terapéuticas actuales.
Para ofrecer cirugía esquelética a un paciente con AOS, es fundamental para el cirujano realizar un diagnóstico preciso y establecer los puntos de mayor estrechamiento de la VAS. En la actualidad los cirujanos disponemos de tres herramientas fundamentales para el diagnóstico topográfico de la AOS: la exploración física en consulta, la exploración bajo sueño inducido (DISE o somnoscopia) y la tomografía computarizada (TC), en especial la de haz cónico (tecnología ConeBeam). Esta última técnica permite una precisa evaluación anatómica de la VAS y está validada para establecer parámetros volumétricos y áreas seccionales en el espacio aéreo posterior, que son esenciales para planificar la cirugía esquelética [5], con la ayuda de los diferentes programas informáticos de los que disponemos. Igualmente, estas mediciones nos permiten hacer estudios comparativos pre y postoperatorios con el fin de establecer la mejora objetiva de los parámetros anatómicos (Figura 1).
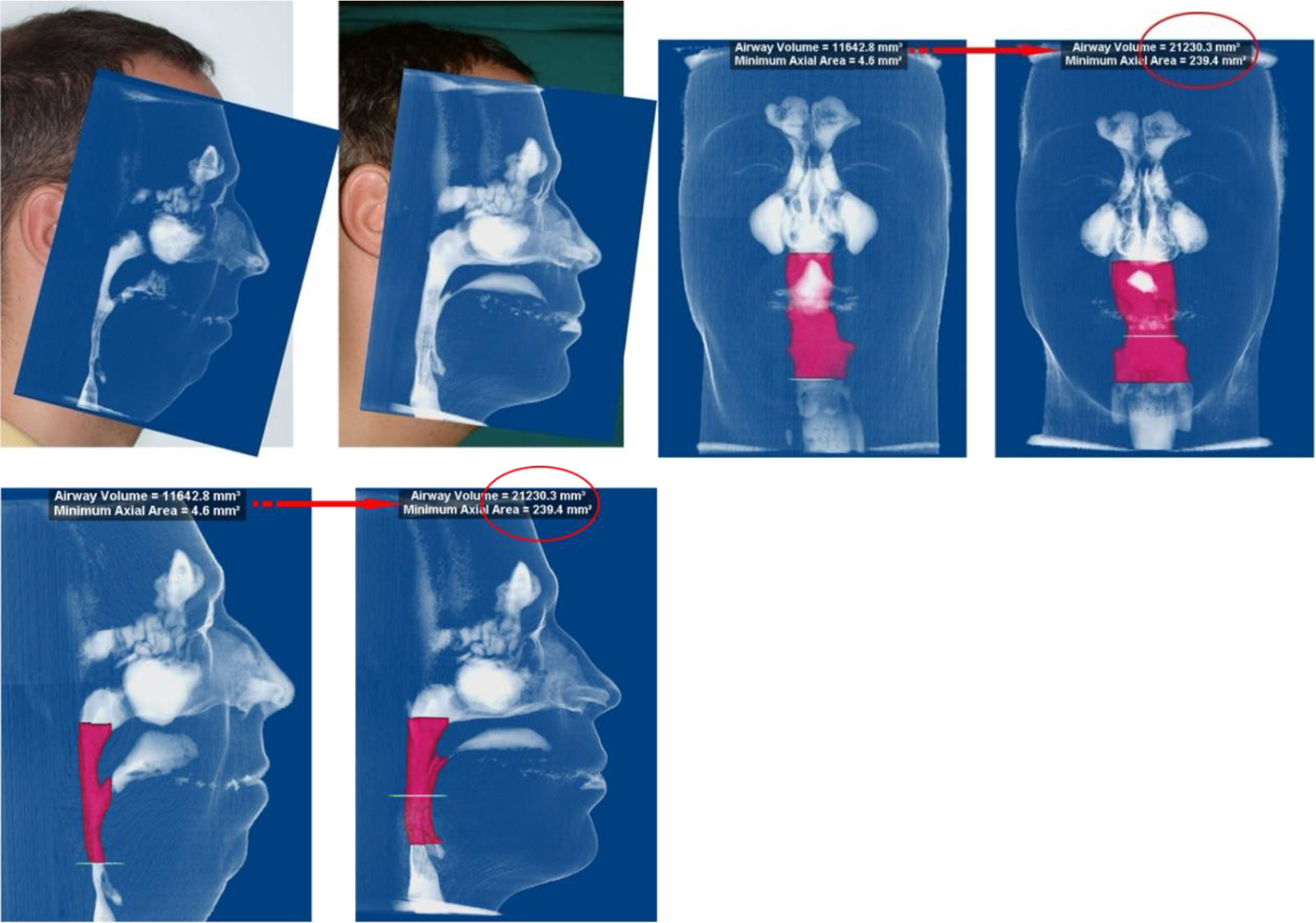
Figura 1. Imágenes coronales y sagitales de ConeBeam donde se mide el volumen de la vía aérea y el área seccional de mayor estrechamiento de la misma, antes y después de la cirugía.
Vamos a resumir los cuatro procedimientos quirúrgicos esqueléticos más habituales en la AOS, destacando la técnica, sus indicaciones y resultados.
1. EXPANSIÓN MAXILAR MEDIANTE DISTRACCIÓN OSTEOGÉNICA (DISTRACTION OSTEOGENESIS MAXILLARY EXPANSION O DOME)
La DOME es un concepto emergente en la cirugía de la AOS. Surge tras la identificación de un subgrupo de pacientes con AOS que presentan obstrucción nasal persistente y maxilar superior estrecho y profundo, en ausencia de desviación septal, hipertrofia de cornetes o colapso valvular nasal o en los que la cirugía nasal previa haya fracasado [6].
La DOME tiene como objetivo aumentar la anchura del suelo nasal, asociando así una disminución de la resistencia al paso del aire por las fosas nasales (Figura 2). Del mismo modo, se aumenta el espacio en la cavidad oral al ensancharse el paladar, de manera que la lengua puede acomodarse mejor y aumentar el espacio aéreo posterior. El procedimiento se lleva a cabo mediante osteotomías de LeFort I bilaterales y de la sutura medio palatina. A continuación, se coloca un expansor maxilar para la lograr la distracción ósea.
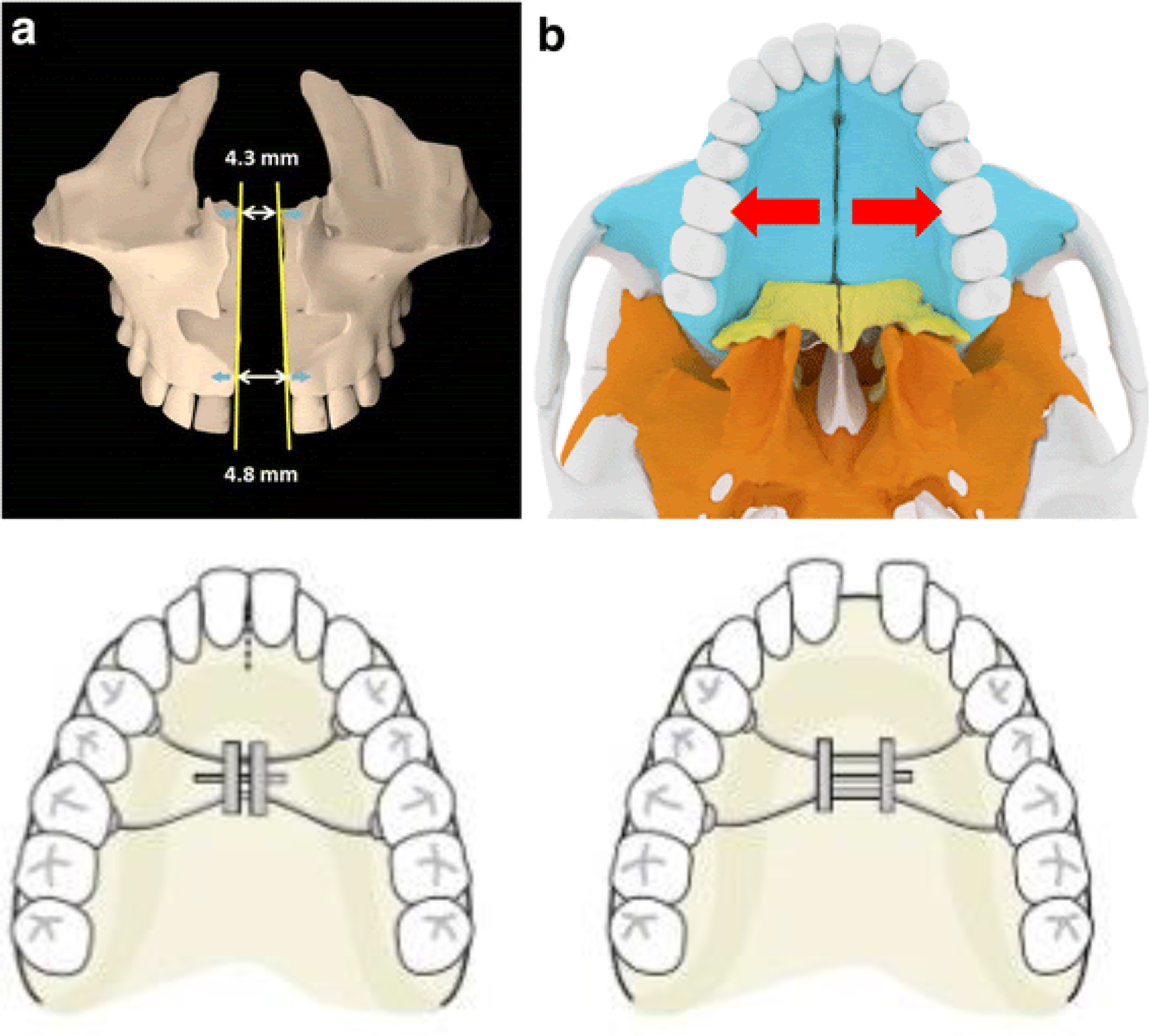
Figura 2. Planificación de una DOME. Osteotomía maxilar de ensanchamiento y colocación de distractor palatino para realizar en movimiento.
La DOME está indicada en pacientes con AOS grave (IAH>30) con hipoplasia esqueletal transversal y mordida cruzada o con AOS moderada (IAH 15-30) con obstrucción nasal persistente y paladar estrecho y ojival, que no presenten desviación septal, hipertrofia de cornetes o colapso valvular nasal o en los que la cirugía nasal previa haya fracasado [7–9].
En el metaanálisis de Abdullatif et al. [10], tanto el IAH (de 24,3 ± 27,5 [IC del 95%: 15,3, 33,3] a 9,9 ± 13,7 [IC del 95%: 5, 4, 14, 4] [reducción relativa del 59,3%]) como la saturación de oxígeno (de 84,3 ± 8,1% [IC del 95%: 81,7, 87,0] a 86,9 ± 5,6% [IC del 95%: 85,1, 88,7]) mejoran considerablemente, igual que la somnolencia.
2. CIRUGÍA SOBRE EL HUESO HIOIDES
El hueso hioides forma parte de la hipofaringe, y es la única estructura rígida de su pared anterior. En él se insertan los músculos genioglosos, genihioideos y constrictores medios de la faringe, por lo que su posición es importante a la hora de mantener permeable la VAS. La suspensión hioidea se realiza por vía cervical anterior, con el paciente en decúbito supino y ligera hiperextensión. En primer lugar, se expone el tercio superior del cartílago tiroides. Al suturar el hioides anteroinferiormente al tiroides, se aumenta la estabilidad de esta región, obteniendo un aumento del espacio retrolingual, lo que dificulta el colapso hipofaríngeo durante el sueño [11].
En el metaanálisis de Song et al. [12] se considera una cirugía efectiva en la AOS, con una tasa de éxito del 60%, especialmente cuando se asocia con otros procedimientos como UPPP o avance geniogloso.
3. OSTEOTOMÍA MANDIBULAR CON AVANCE DE GENIOGLOSO (AGG)
El músculo geniogloso es probablemente el músculo que se relaciona en mayor medida con la permeabilidad de la VAS a nivel retrolingual, y de su posición y actividad durante el sueño va a depender el calibre de la VAS. Durante la respiración, el músculo geniogloso se encarga de preservar esta permeabilidad de la vía aérea avanzando la base de la lengua. El descenso de su tono durante el sueño es considerado uno de los factores patogénicos más importantes de la apnea de sueño. Su avance trata de incrementar su tensión, para limitar el colapso de la lengua en la vía aérea superior durante la hipotonía muscular inducida por el sueño.
En 1984, Riley y Powell describieron por primera vez el avance geniogloso a modo de genioplastia horizontal de deslizamiento aislada asociada a una suspensión hioidea [1, 2]. Desde entonces se han desarrollado numerosas modificaciones, siendo las más habituales la genioplastia (osteotomía horizontal de deslizamiento del mentón), el avance del tubérculo geniogloso y esta última técnica asociada a una suspensión hioidea.
En el avance geniogloso se avanzan el tubérculo geniano en unión con los músculos genioglosos y la base de la lengua mediante una osteotomía rectangular en la parte anterior del mentón por vía vestibular, inferior a las raíces de los incisivos y caninos, pudiendo llegar lateralmente hasta casi los orificios de salida de los nervios mentonianos (Figura 3). Se tracciona de la pastilla ósea y se gira 90° para fijarla al remanente óseo mediante miniplacas o tornillos. Se consiguen avances de la lengua de 8-18 mm, aumentando considerablemente el espacio aéreo posterior [13, 14]. Gracias a las técnicas de imagen (OPG), pero especialmente las 3D (ConeBeam), podemos definir de forma precisa el lugar donde se localizan los tubérculos en la cara interna mandibular y por lo tanto asegurar que la pastilla ósea contiene los músculos genioglosos para un correcto avance de los mismos (Figura 4).
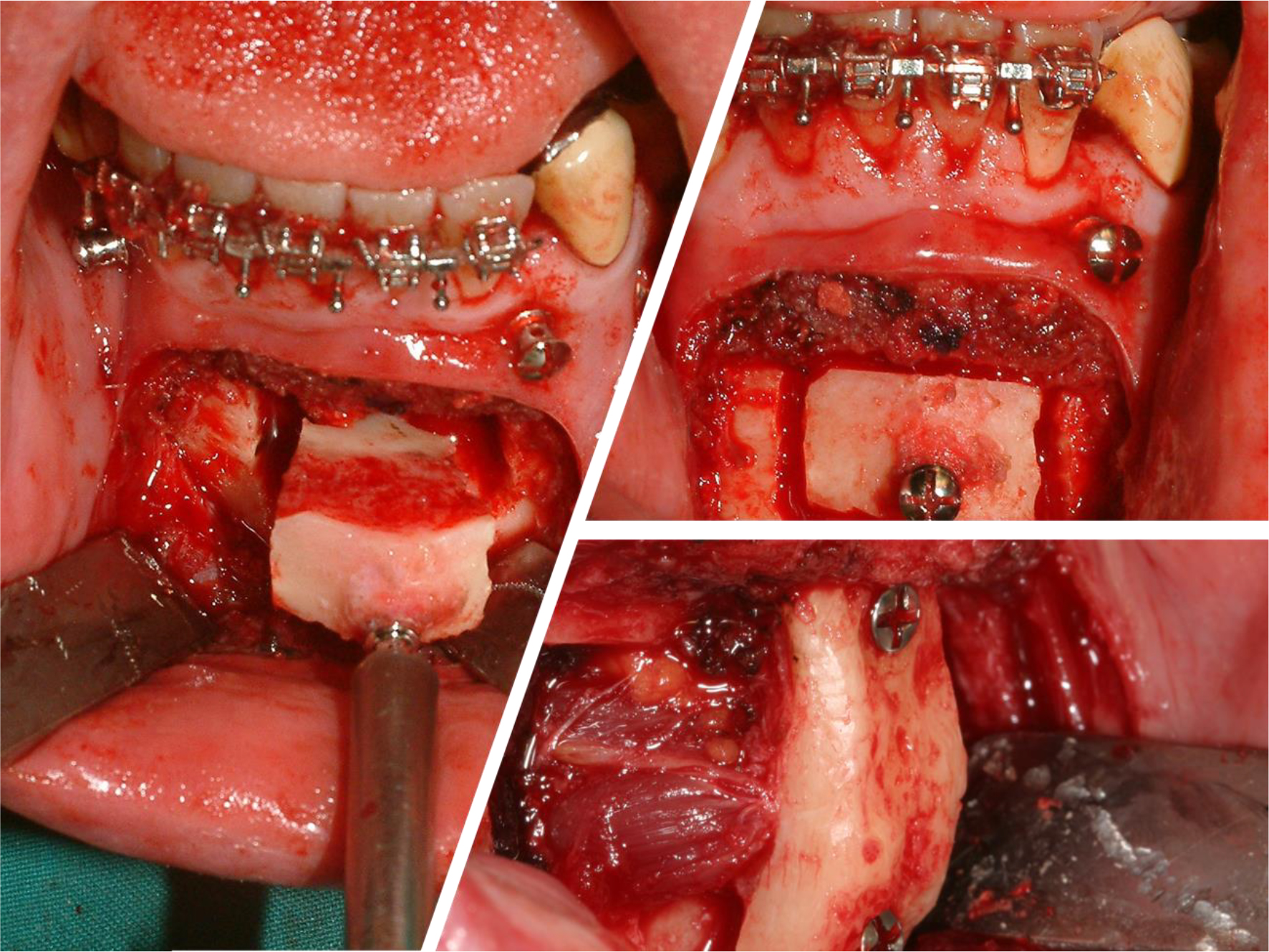
Figura 3. Avance tubérculo geniogloso. Vista quirúrgica.

Figura 4. Gracias a las técnicas de imagen (OPG), pero especialmente las 3D (ConeBeam), podemos definir de forma precisa el lugar donde se localizan los tubérculos en la cara interna mandibular y por lo tanto asegurar que la pastilla ósea contiene los músculos genioglosos para un correcto avance de los mismos.
Las indicaciones para esta cirugía son pacientes con obstrucción de la VAS a nivel orofaríngeo o hipofaríngeo, que pueden o no asociar retrusión de la base de la lengua y tener o no repercusión estética facial, retrognatia mandibular con clase I de Angle, y AOS leve a moderada (IAH 5-30).
En el metaanálisis de Song et al. [15] se observó que, en la genioplastia aislada, el IAH disminuye de 18,8-3,8 (IC del 95%: 17,6, 20,0) a 10,8-4,0 (IC del 95%: 9,5, 12,1), reducción relativa del 43,8%. En el avance geniogloso el IAH se reduce de 37,6-24,2 (IC del 95%: 27,9, 47,3) a 20,4-15,1 (IC del 95%: 14,4, 26,4), una reducción relativa del 45,7%. Si además se asocia suspensión hioidea, el IAH se reduce de 34,5-22,1 (IC del 95%: 28,4, 40,6) a 15,3-17,6 (IC del 95%: 10,4, 20,2), una reducción relativa del 55,7%. Del mismo modo se aprecia una mejoría significativa de los síntomas subjetivos en la ESS, así como un claro aumento en todos los casos de la mínima saturación de oxígeno postoperatoria.
4. AVANCE MAXILOMANDIBULAR O BIMAXILAR (MMA)
El avance maxilomandibular (MMA) ha sido clásicamente el último escalón del tratamiento quirúrgico de la AOS. Sin embargo, recientes consensos y guías clínicas consideran que puede ser el tratamiento inicial más adecuado en determinados pacientes [4, 16-18].
Es la técnica quirúrgica más eficaz en el tratamiento de pacientes con AOS. Al avanzar los maxilares se produce una modificación de las estructuras anatómicas faríngeas y perifaríngeas que se insertan directa o indirectamente en los huesos maxilares, incrementando así la dimensión del espacio faríngeo y reduciendo por los tanto el riesgo de colapso durante la inspiración en el sueño.
Estudios radiológicos sobre la morfología de la vía aérea en pacientes con AOS indican la tendencia de esta a ser más larga y estrecha que en pacientes sin apnea, y que el AMM produce un incremento de la dimensión anteroposterior y lateral de la VAS, junto con un acortamiento de su dimensión vertical, mejorando de forma significativa la resistencia al paso del aire por la misma. Por lo tanto, el AMM es la técnica quirúrgica que mejor actúa sobre la colapsabilidad de la VAS, siendo la estabilidad en la expansión lateral el factor que más se puede relacionar con la efectividad de la técnica en el tratamiento de la AOS.
El MMA consiste en realizar osteotomías maxilares tipo LeFort I y mandibulares sagitales tipo Obwegesser en el mismo acto quirúrgico, que permitan una movilización y nueva reposición de los fragmentos óseos en los 3 planos del espacio. La osteosíntesis se realiza mediante placas y tornillos. El movimiento de avance mandibular se asocia a un movimiento de rotación antihorario del complejo óseo, centrado en el arbotante maxilar, consiguiendo un considerable aumento de la vía aérea posterior. Es deseable un avance mandibular mínimo de 8-12 mm para obtener los resultados deseados, así como una adecuada normalización del plano oclusal mandibular. Al avance maxilar se puede asociar una expansión del mismo mediante su segmentación; esto tiene un efecto potenciador sobre el efecto del MMA en la mejoría de la vía aérea superior.
En el procedimiento quirúrgico se deben tener en cuenta una serie de consideraciones en relación con este tipo de cirugía que difieren de un procedimiento clásico de cirugía ortognática:
•Pueden ser necesarios avances de gran magnitud.
•Pacientes con más edad y comorbilidades (HTA, DM, Obesidad…).
•Planificación más compleja.
•Consideraciones anestésicas: Intubación con fibroscopio debe estar disponible, TUBO NASAL, protocolo de hipotensión controlada, crioterapia postoperatoria.
•Molestias suelen ser menores que en otras técnicas (UPFP) debido a la hipoestesia transitoria en el territorio del trigémino (V) y sus ramas (II y III).
•Paciente con posible UPFP previa pueden presentar compromiso de la vascularización del maxilar superior en caso de osteotomía o estar predispuesto a una insuficiencia velofaríngea en función de la magnitud de avance maxilar necesario.
El tratamiento quirúrgico se acompaña en la mayoría de los casos de un tratamiento ortodóncico pre- y postoperatorio para mantener una adecuada oclusión y estética facial. Es fundamental una adecuada y fluida comunicación entre el cirujano y el ortodoncista encargado del caso, ya que el tratamiento completo suele durar en torno a los 24 meses. En algunos casos se pueden hacer cirugías sin ortodoncia previa (“surgery first”) o con ortodoncia postoperatoria exclusivamente; todos estos casos deben evaluarse de forma exhaustiva y en combinación con el ortodoncista para lograr un tratamiento efectivo, preciso en la técnica a realizar y que cubra las expectativas tanto del cirujano (a nivel funcional en términos de mejoría o curación de la enfermedad) como del paciente ( en términos de clínica y estética facial) En la actualidad el cirujano maxilofacial además dispone de importantes herramientas diagnósticas (3D) y de planificación quirúrgica (virtual) que permiten una planificación quirúrgica detallada y muy precisa y unos resultados estéticos y funcionales excelentes [19] (Figuras 5 y 6).
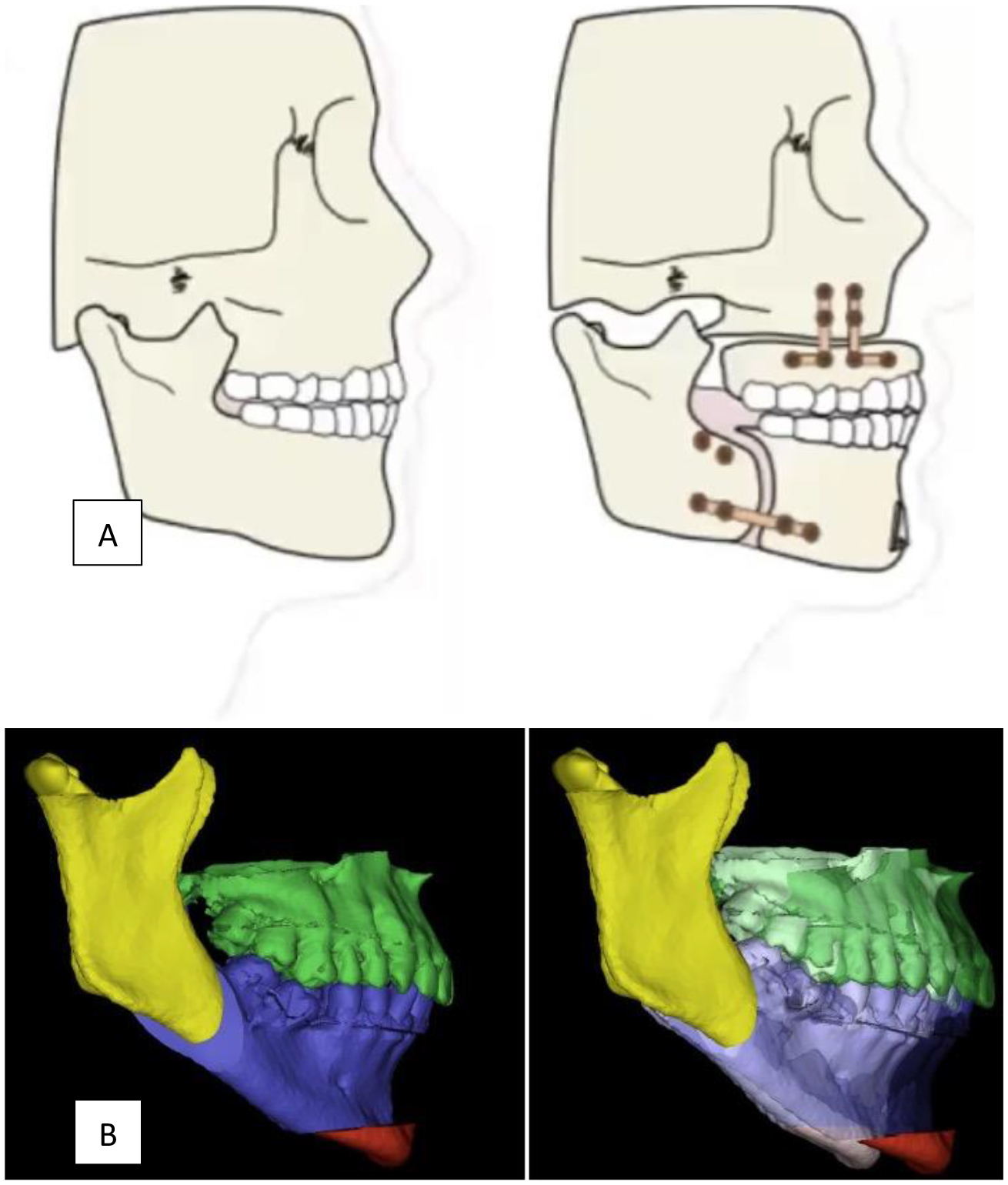
Figura 5. A. Avance maxilomandibular o bimaxilar (MMA): concepto. B. Planificación quirúrgica mediante programas 3D; se aprecian los movimientos de avance maxilar y mandibular con el consiguiente aumento de la VAS, así como mejora o armonización del perfil del paciente.
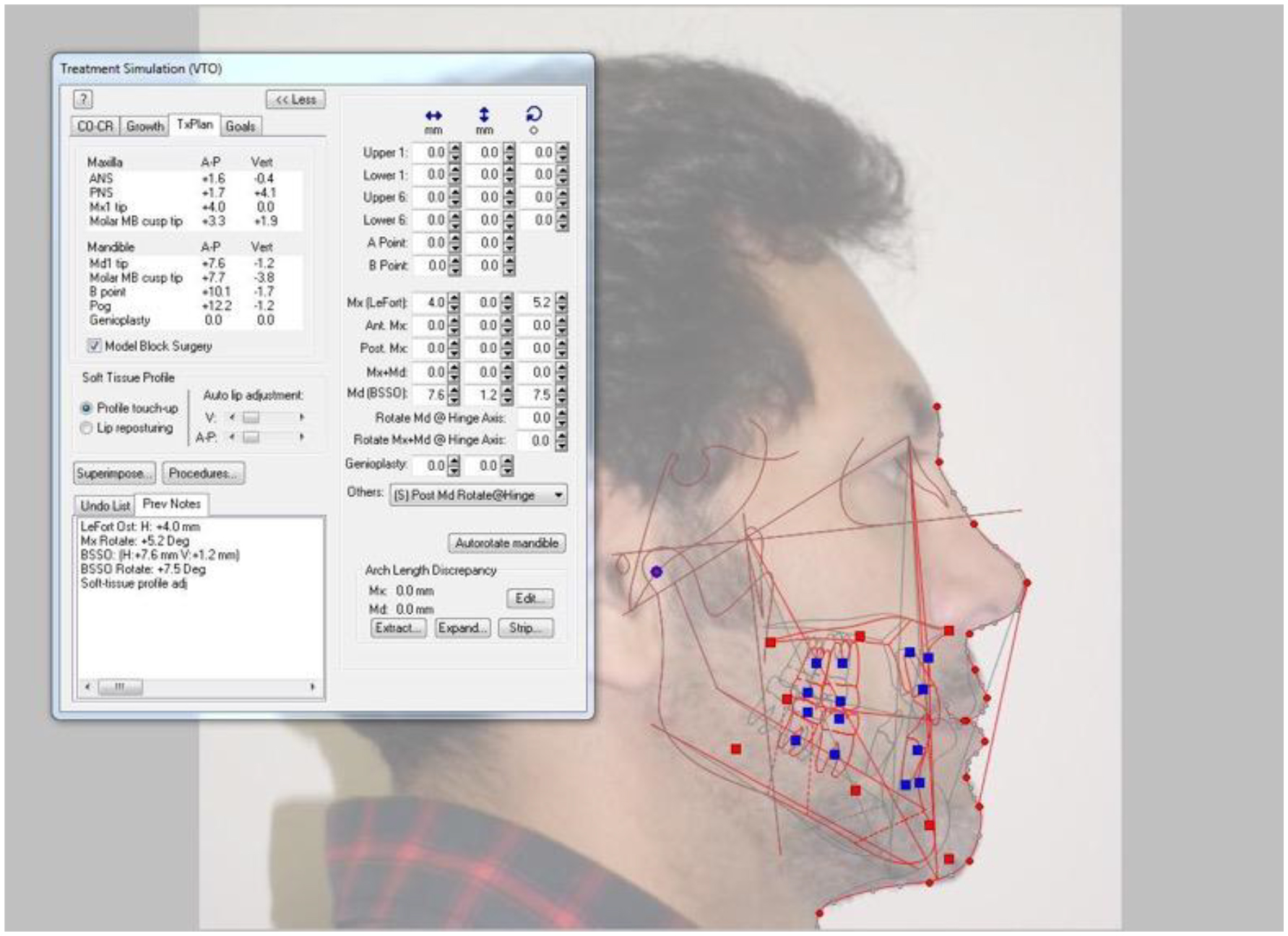
Figura 6. Avance bimaxilar (MMA): planificación prequirúrgica de los movimientos de avance y rotación antihoraria.
El MMA es la técnica quirúrgica más efectiva [25, 26] para el tratamiento de la AOS, alcanzando tasas de éxito superiores al 95%. Es un procedimiento óseo altamente estable a largo plazo, independientemente del sexo, edad en la cirugía, tiempo de seguimiento o cantidad de avance. Las indicaciones clásicas de esta técnica son AOS grave (IAH > 40), obesidad mórbida con desarrollo craneofacial normal, retrognatia mandibular severa (SNB < 74) y fallo o rechazo de otro tipo de terapias. Sin embargo, los criterios del protocolo actual posicionan al avance maxilomandibular como primer escalón quirúrgico terapéutico de la AOS en determinados casos, entre los que se incluyen estas tres posibilidades: Pacientes con AOS grave (IAH > 65) y contraindicación de neuroestimulación o cirugía multinivel de tejidos blandos inadecuada, pacientes con deformidad dentofacial grave y pacientes con colapso concéntrico del velo del paladar y de la pared lateral faríngea en DISE, posición baja del hioides y ángulo mentocervical obtuso con inclinación marcada del plano oclusal [4, 16, 18].
En los últimos años se han publicado varios metaanálisis con muy buenos resultados de la técnica. Todos coinciden en que el MMA es un tratamiento altamente efectivo, con clara mejoría de los parámetros oximétricos (IAH, etc.) y de la calidad de vida y sintomatología del paciente (escala de Epworth o ESS), siendo todos los datos estadísticamente significativos.
El objetivo principal del metaanálisis de Rojo-Sanchís et al. [19] es investigar los efectos del avance bimaxilar en la VAS de pacientes con AOS mediante el estudio de los cambios 3D en posición vertical y supina y de los cambios oximétricos observados en IAH, RDI y LSAT, así como en la calidad de vida medida a través de la ESS. Incluye estudios con pacientes adultos diagnosticados de AOS a los que se realizó MMA, control con 3D CBCT o TC y medición de parámetros oximétricos y seguimiento a 6 meses. En la dimensión de la VAS se comparan resultados pre y postoperatorios y se aprecian cambios significativos. En la posición vertical el volumen aumenta de 7,7 a 10,7 cm3 y en posición supina de 5,9 a 7,8 cm3, siendo también estadísticamente significativo. En los parámetros oximétricos hay mejoría estadísticamente significativa en todos ellos, igual que en la calidad de vida de los pacientes.
Por último, el metaanálisis de Camacho et al. [20] se centra en los resultados del MMA a corto, medio, largo y muy largo plazo. Se revisan un total de 445 estudios y 120 pacientes. Un total de 31 pacientes muestran una reducción del IAH de 48,3 episodios/h (IC del 95%: 42,1-54,5) pre-MMA a 8,4 (IC del 95%: 5,6, 11,2) a medio plazo; 54 pacientes muestran disminución del IAH de 65,8 episodios/h (IC del 95%: 58,8-72,8) pre-MMA a 7,7 (IC del 95%: 5,9, 9,5) a largo plazo, y 35 presentan disminución de 53,2 episodios/h (IC del 95%: 45, 61,4) pre-MMA a 23,1 (IC del 95%: 16,3, 29,9) a muy largo plazo. Concluyen que hay una clara mejoría del IAH y somnolencia a corto, medio y largo plazo, pero curiosamente, a muy largo plazo, se observa un empeoramiento de IAH, volviendo a una apnea moderada. La explicación para esto se basa en que los tejidos blandos se vuelven redundantes y laxos con el paso del tiempo, de manera que obstruyen de nuevo la vía aérea, empeorando la AOS. A nivel óseo, parece que la recidiva es mucho menos frecuente, aunque sigue siendo posible, ya que el envejecimiento propio del individuo provoca cierto grado de reabsorción y atrofia óseas.
Por otra parte, el MMA presenta una baja tasa de complicaciones (1-3%), siendo las más frecuentes las alteraciones neurosensoriales (hipoestesia del nervio dentario inferior), la maloclusión (mordida abierta) y las alteraciones temporomandibulares (molestias musculares, desplazamientos discales e incluso reabsorciones condilares) [19–24]. Las complicaciones pueden presentarse en cualquier procedimiento quirúrgico y el MMA no es la excepción, pudiendo ocurrirle aún al cirujano más experimentado. La información exhaustiva al paciente durante todo el proceso preoperatorio y el consentimiento informado quirúrgico son fundamentales en la relación médico paciente.
CONCLUSIONES
En la cirugía esquelética para tratamiento de la apnea obstructiva del sueño (AOS) destacan dos técnicas principalmente: el avance maxilomandibular (MMA), asociado o no al avance geniogloso, y las técnicas de expansión maxilar, como la distracción osteogénica. Todas las técnicas quirúrgicas se realizan a nivel intraoral, evitando posibles cicatrices antiestéticas.
En ambas se ha observado un significativo aumento del espacio retrolingual y retropalatal. Al actuar sobre el marco óseo, el ensanchamiento de la vía aérea superior (VAS) ha demostrado ser estable y duradero en el tiempo, retrasando o dificultando el colapso de las partes blandas asociadas. Esta efectividad contrastada en el tratamiento de la AOS, con reducciones sostenidas del índice de apnea-hipopnea (IAH) a largo plazo, han logrado su incorporación como primera línea de tratamiento en casos seleccionados, con tasas de éxito superiores al 95%.
El éxito del tratamiento es el resultado de la combinación y aplicación de procedimientos médicos y quirúrgicos, basándose en la correcta selección del paciente y la precisión del tratamiento elegido
BIBLIOGRAFÍA
1.Friedman M, Jacobowitz O, editors. Sleep apnea and snoring: surgical and nonsurgical therapy. 2nd ed. Philadelphia, EUA: Elsevier; 2019. pp. 329-340.
2.Hoekema A, de Lange J. Maxilofacial surgeries. En: Verse T, de Vries N. Current Concepts of Sleep Apnea Surgery. Stuttgart: Thieme; 2019. pp. 230-238.
3.Martínez Garza A, Cervantes Alanis A, Zabala Parra SI. Obstructive sleep apnea surgical treatment: maxillomandibular surgery. En: Lugo Saldaña R. Surgical Management in Snoring and Sleep-disordered Breathing. New Delhi: Jaypee. 2017. p. 140-156.
4.Mediano O, González Mangado N, Montserrat JM, Alonso-Álvarez ML, Almendros I, Alonso-Fernández A, et al.; el Spanish Sleep Network. International Consensus Document on Obstructive Sleep Apnea. Arch Bronconeumol. 2021 Mar 24:S0300-2896(21)00115-0. English, Spanish. doi: 10.1016/j.arbres.2021.03.017.
5.Shokri A, Ramezani K, Afshar A, Poorolajal J, Ramezani N. Upper Airway Changes Following Different Orthognathic Surgeries, Evaluated by Cone Beam Computed Tomography: A Systematic Review and Meta-analysis. J Craniofac Surg. 2021 Mar-Apr 01;32(2):e147-e152.
6.Liu SL, Guilleminault C, Yoon JS. Hoekema A, de Lange J. Distraction osteogenesis maxillary expansion. En: Verse T, de Vries N. Current Concepts of Sleep Apnea Surgery. Stuttgart: Thieme; 2019. pp. 239-242.
7.Liu SY, Guilleminault C, Huon LK, Yoon A. Distraction Osteogenesis Maxillary Expansion (DOME) for Adult Obstructive Sleep Apnea Patients with High Arched Palate. Otolaryngol Head Neck Surg. 2017 Aug;157(2):345-348.
8.Yoon A, Guilleminault C, Zaghi S, Liu SY. Distraction Osteogenesis Maxillary Expansion (DOME) for adult obstructive sleep apnea patients with narrow maxilla and nasal floor. Sleep Med. 2020 Jan;65:172-176.
9.Iwasaki T, Yoon A, Guilleminault C, Yamasaki Y, Liu SY. How does distraction osteogenesis maxillary expansion (DOME) reduce severity of obstructive sleep apnea? Sleep Breath. 2020 Mar;24(1):287-296.
10. Abdullatif J, Certal V, Zaghi S, Song SA, Chang ET, Gillespie MB, Camacho M. Maxillary expansion and maxillomandibular expansion for adult OSA: A systematic review and meta-analysis. J Craniomaxillofac Surg. 2016 May;44(5):574-8.
11. den Herder C, van Tinteren H, de Vries N. Hyoidthyroidpexia: a surgical treatment for sleep apnea syndrome. Laryngoscope. 2005 Apr;115(4):740-5.
12. Song SA, Wei JM, Buttram J, Tolisano AM, Chang ET, Liu SY, Certal V, Camacho M. Hyoid surgery alone for obstructive sleep apnea: A systematic review and meta-analysis. Laryngoscope. 2016 Jul;126(7):1702-8.
13. Cheng A. Genioglossus and Genioplasty Advancement. Atlas Oral Maxillofac Surg Clin North Am. 2019 Mar;27(1):23-28.
14. Rojas R, Chateau R, Gaete C, Muñoz C. Genioglossus muscle advancement and simultaneous sliding genioplasty in the management of sleep apnoea. Int J Oral Maxillofac Surg. 2018 May;47(5):638-641.
15. Song SA, Chang ET, Certal V, Del Do M, Zaghi S, Liu SY, Capasso R, Camacho M. Genial tubercle advancement and genioplasty for obstructive sleep apnea: A systematic review and meta-analysis. Laryngoscope. 2017 Apr;127(4):984-992.
16. Liu SY, Wayne Riley R, Pogrel A, Guilleminault C. Sleep Surgery in the Era of Precision Medicine. Atlas Oral Maxillofac Surg Clin North Am. 2019 Mar;27(1):1-5.
17. Liu SY, Awad M, Riley RW. Maxillomandibular Advancement: Contemporary Approach at Stanford. Atlas Oral Maxillofac Surg Clin North Am. 2019 Mar;27(1):29-36.
18. Liu SY, Awad M, Riley R, Capasso R. The Role of the Revised Stanford Protocol in Today's Precision Medicine. Sleep Med Clin. 2019 Mar;14(1):99-107.
19. Rojo-Sanchis C, Almerich-Silla JM, Paredes-Gallardo V, Montiel-Company JM, Bellot-Arcís C. Impact of Bimaxillary Advancement Surgery on the Upper Airway and on Obstructive Sleep Apnea Syndrome: a Meta-Analysis. Sci Rep. 2018 Apr 10;8(1):5756.
20. Camacho M, Noller MW, Del Do M, Wei JM, Gouveia CJ, Zaghi S, Boyd SB, Guilleminault C. Long-term Results for Maxillomandibular Advancement to Treat Obstructive Sleep Apnea: A Meta-analysis. Otolaryngol Head Neck Surg. 2019 Apr;160(4):580-593.
21. Holty JE, Guilleminault C. Maxillomandibular advancement for the treatment of obstructive sleep apnea: a systematic review and meta-analysis. Sleep Med Rev. 2010 Oct;14(5):287-97.
22. Cillo JE Jr, Dattilo DJ. Maxillomandibular Advancement for Severe Obstructive Sleep Apnea Is a Highly Skeletally Stable Long-Term Procedure. J Oral Maxillofac Surg. 2019 Jun;77(6):1231-1236.
23. Zaghi S, Holty JE, Certal V, Abdullatif J, Guilleminault C, Powell NB, Riley RW, Camacho M. Maxillomandibular Advancement for Treatment of Obstructive Sleep Apnea: A Meta-analysis. JAMA Otolaryngol Head Neck Surg. 2016 Jan;142(1):58-66.
24. John CR, Gandhi S, Sakharia AR, James TT. Maxillomandibular advancement is a successful treatment for obstructive sleep apnoea: a systematic review and meta-analysis. Int J Oral Maxillofac Surg. 2018 Dec;47(12):1561-1571.
25. Camacho M, Chang ET, Neighbors CLP, Noller MW, Mack D, Capasso R, Kushida CA. Thirty-five alternatives to positive airway pressure therapy for obstructive sleep apnea: an overview of meta-analyses. Expert Rev Respir Med. 2018 Nov;12(11):919-929.
26. Zhou A, Li H, Wang X, Zhang J, Zhang Y, He J, Liu S. Preliminary comparison of the efficacy of several surgical treatments based on maxillomandibular advancement procedures in adult patients with obstructive sleep apnoea: a systematic review and network meta-analysis. Eur Arch Otorhinolaryngol. 2021 Feb;278(2):543-555.