eISSN 2444-7986
DOI: https://doi.org/10.14201/orl.30977
ARTÍCULO DE REVISIÓN
TRATAMIENTO QUIRÚRGICO DE LA APNEA OBSTRUCTIVA DEL SUEÑO: CIRUGÍA DE BASE DE LENGUA Y ESTIMULACIÓN DEL NERVIO HIPOGLOSO
Surgical treatment of obstructive sleep apnea: tongue base surgery and hypoglossal nerve stimulation
Peter BAPTISTA-JARDIN 1; Octavio GARAYCOCHEA-MENDOZA DEL SOLAR
1; Octavio GARAYCOCHEA-MENDOZA DEL SOLAR 2; Carlos O’CONNOR-REINA
2; Carlos O’CONNOR-REINA 3; Paula MARTÍNEZ-RUIZ DE APODACA
3; Paula MARTÍNEZ-RUIZ DE APODACA 4; Alfonso MARCO-GARRIDO
4; Alfonso MARCO-GARRIDO 5; Guillermo PLAZA-MAYOR
5; Guillermo PLAZA-MAYOR 6; Marina CARRASCO-LLATAS
6; Marina CARRASCO-LLATAS 4
4
1Servicio de Otorrinolaringologia de la Clínica Universidad de Navarra, Pamplona, España.
2Servicio de Otorrinolaringologia del Hospital Clinic, IDIBAPS, CIPERES, Barcelona University, Barcelona, España.
3Servicio de Otorrinolaringologia de los Hospitales Quironsalud Marbella y Campo de Gibraltar, España.
4Servicio de Otorrinolaringología del Hospital Universitario Doctor Peset, Valencia, España.
5Servicio de Otorrinolaringologia del Hospital Universitario Reina Sofía, Murcia.
6Servicio de Otorrinolaringologia del Hospital Universitario de Fuenlabrada, Universidad Rey Juan Carlos, Madrid, España.
Correspondencia: peterbaptista@gmail.com
Fecha de recepción: 21 de noviembre de 2022
Fecha de aceptación: 26 de febrero de 2023
Fecha de publicación: 15 de julio de 2023
Fecha de publicación del fascículo: 19 de marzo de 2025
Conflicto de intereses: Los autores declaran no tener conflictos de intereses
Imágenes: Los autores declaran haber obtenido las imágenes con el permiso de los pacientes
Política de derechos y autoarchivo: se permite el autoarchivo de la versión post-print (SHERPA/RoMEO)
Licencia CC BY-NC-ND. Licencia Creative Commons Atribución-NoComercial-SinDerivar 4.0 Internacional
Universidad de Salamanca. Su comercialización está sujeta al permiso del editor
RESUMEN: Introducción: El diagnóstico y manejo quirúrgico de la obstrucción de la base de la lengua en la AOS sigue siendo un desafío para la mayoría de los cirujanos del sueño, En los últimos años se ha producido una mejora significativa del conocimiento y una disminución de la morbilidad. Síntesis: Las técnicas quirúrgicas dirigidas a tratar el colapso de la BL pueden dividirse en técnicas que modifican la anatomía y en técnicas de estimulación de la vía aérea superior. Conclusiones: Los desarrollos tecnológicos y la evolución de las distintas técnicas quirúrgicas han sido constantes en la última década y probablemente cambiarán aún más en los próximos años. La cirugía de estimulación de la vía aérea superior ha abierto las fronteras en el tratamiento de la AOS.
PALABRAS CLAVE: cirugía de base de lengua; coblation; TORS; estimulación del nervio hipogloso; apnea obstructiva del sueño.
SUMMARY: Introduction: The diagnosis and surgical management of the obstruction of the base of the tongue in OSA continues to be a challenge for most sleep surgeons. In recent years, there has been a significant improvement in knowledge and a decrease in morbidity. Synthesis: Surgical techniques aimed at treating tongue base collapse can be divided into techniques that modify the anatomy and techniques that stimulate the upper airway. Conclusions: Technological developments and the evolution of the different surgical techniques have been constant in the last decade and will probably change even more in the coming years. Upper airway stimulation surgery has opened the frontiers in the treatment of OSA.
KEYWORDS: tongue base surgery; coblation; TORS; hypoglossal nerve stimulation; obstructive sleep apnea.
INTRODUCCIÓN
La apnea obstructiva del sueño (AOS) es un desorden que se caracteriza por la presencia de un colapso intermitente, parcial o completo, de la vía aérea superior durante el sueño. El colapso de la vía aérea puede darse en uno o más niveles, y a expensas de una o más estructuras anatómicas.
El tercio posterior de la lengua, o base de la lengua (BL) es una región relativamente fija que normalmente tiene una posición vertical y forma parte de la pared anterior de la porción más inferior de la orofaringe y la porción más superior de la hipofaringe. Aproximadamente el 70% de casos de AOS, la BL contribuye al colapso de la vía aérea y lo puede realizar de dos formas, no necesariamente excluyentes [1]: La primera es una obstrucción secundaria a una hipertrofia de amígdalas linguales, y la segunda es una obstrucción secundaria a la presencia de glosoptosis (desplazamiento hacia atrás o retracción) en relación con una disminución del tono muscular.
El diagnóstico y manejo quirúrgico de la obstrucción de la base de la lengua en la AOS sigue siendo un desafío para la mayoría de los cirujanos del sueño, ya que clásicamente ha sido considerada una cirugía agresiva y técnicamente avanzada. Sin embargo, en los últimos años se ha producido una mejora significativa del conocimiento y una disminución de la morbilidad. [2].
Hoy en día las técnicas quirúrgicas dirigidas a tratar el colapso de la BL pueden dividirse en técnicas que modifican la anatomía y en técnicas de estimulación de la vía aérea superior.
TÉCNICAS QUIRÚRGICAS QUE MODIFICAN LA ANATOMÍA DE LA BASE DE LENGUA
Estas técnicas buscan corregir el colapso mediante la modificación anatómica de la vía aérea superior. Existen técnicas que buscan disminuir el volumen de la BL (técnicas resectivas) y técnicas que buscan mantener estable la posición de la BL (técnicas de suspensión). Asimismo, las técnicas quirúrgicas de la BL pueden dividirse según el tipo de abordaje.
ABORDAJE TRANSORAL
Las siguientes técnicas tienen como finalidad tratar el colapso hipofaríngeo en pacientes con hipertrofia de base de lengua (técnicas resectivas) tanto de forma aislada o como parte de una cirugía multinivel.
•Glosectomía de línea media (GLM): Extirpación del exceso de tejido lingual a nivel de la línea media de la base de la lengua mediante láser de CO2. Esta técnica a sido descrita en combinación a cirugía del paladar, con una tasa de éxito del 25% al 78%. [3–5]
•Radiofrecuencia de base de lengua (RF): Reducción de volumen lingual mediante radiofrecuencia controlada en una o dos sesiones. Se realiza colocando la punta especial del terminal sobre la zona y se realizándose una quemadura controlada que posteriormente cicatrizará y producirá retracción del tejido. El éxito quirúrgico descrito varía entre un 20% a un 63.2% [6, 7] (Figura 1).
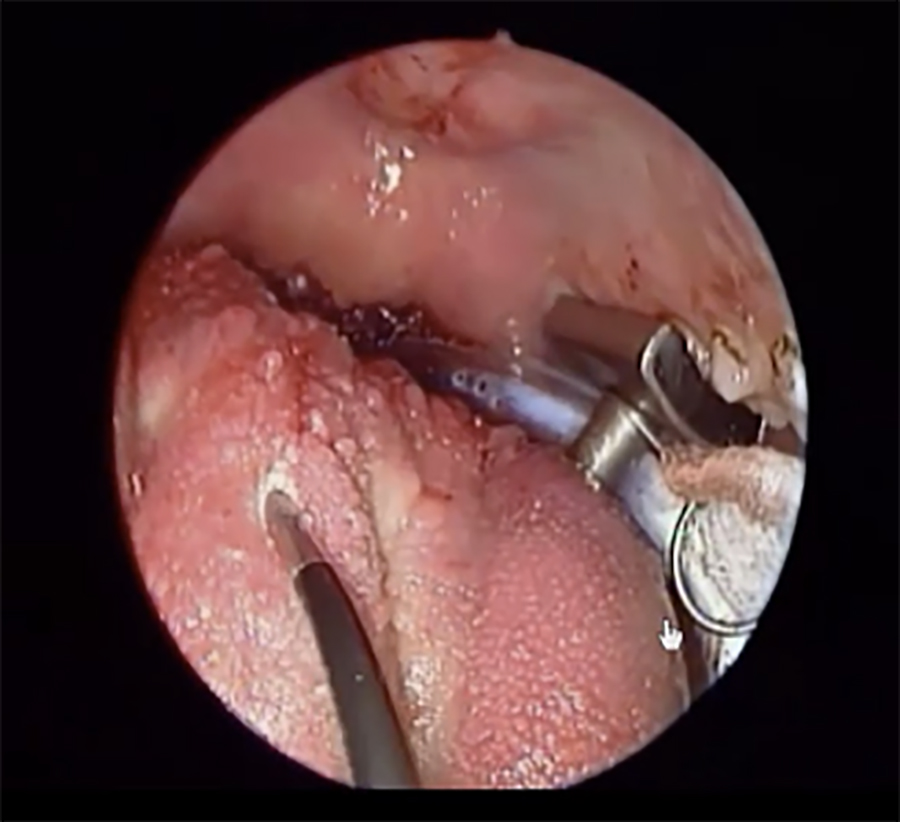
Figura 1. Realización de Radiofrecuencia en base de lengua.
•Radiofrecuencia por coblación (RFC): Reducción submucosa de tejido lingual mediante sistema de Coblación. El éxito quirúrgico descrito varía entre un 60% a un 78% [8, 9]. Se realiza mediante un abordaje transoral endoscópico y se procede a realizar una ablación del tejido. El sangramiento es escaso con la utilización de este sistema (Figura 2).
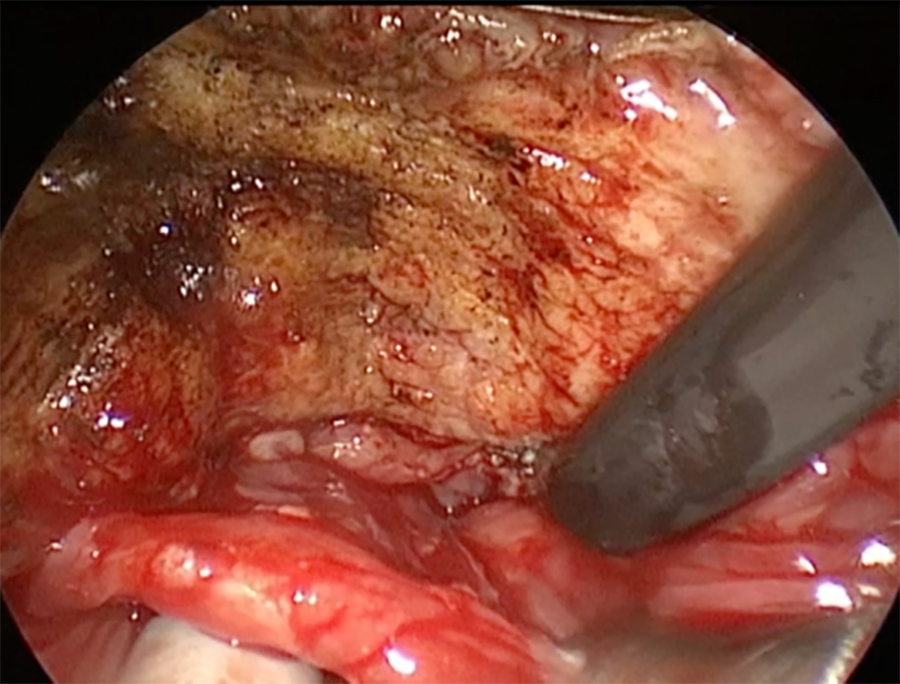
Figura 2. Resección parcial de base de lengua con Coblator.
•Cirugía transoral robótica de base de lengua (TORS): Extirpación del exceso de tejido lingual a nivel de la línea media de la base de la lengua mediante cirugía robótica. El éxito quirúrgico descrito varía entre un 48% a un 75% [10] (Figura 3).
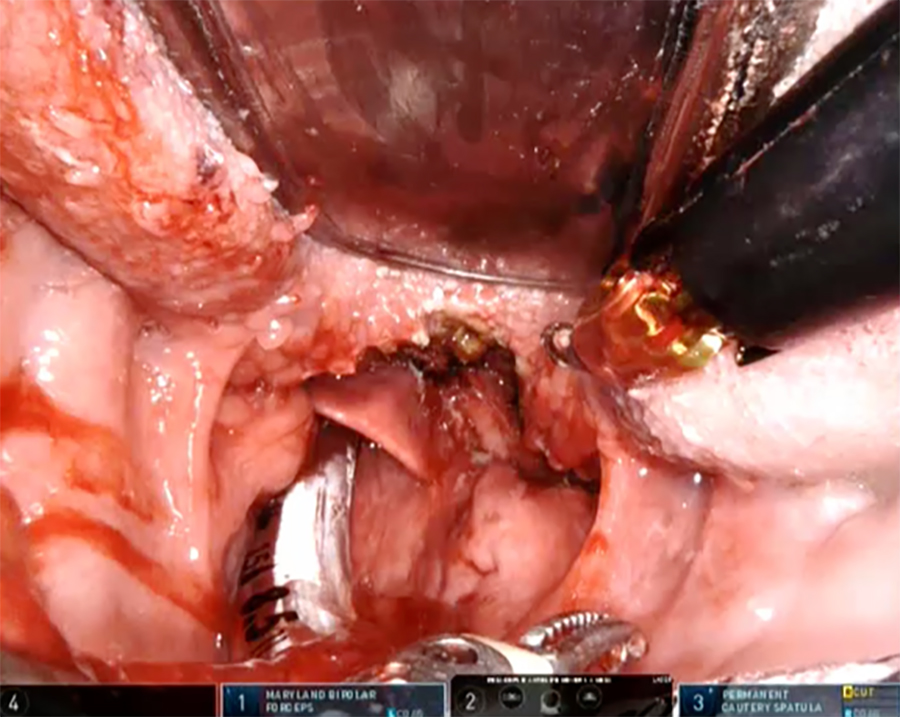
Figura 3. Resección parcial de base de lengua con Cirugía Robótica Da Vinci.
Debido a que la GLM se asociaba a una alta morbilidad debido al sangrado, edema, dolor y necesidad de traqueotomía, está técnica fue quedando en desuso al describirse unos años después la RF y la RFC. Si bien a nivel de mejoría subjetiva por parte del paciente, morbilidad y complicaciones no se han descrito diferencias significativas entre la RF y la RFC, esta última se ha asociado a una mayor disminución en el IAH y el volumen lingual al tercer mes postoperatorio [11]. Con la llegada del TORS, la extirpación del exceso de tejido lingual volvió a ser considerada como opción terapéutica, ya que esta técnica se asocia a una menor morbilidad en comparación a la GLM. Al comparar la TORS con la RFC, la primera se asocia a una mejor visión quirúrgica, mayor extirpación de tejido y menores valores de IAH. Sin embargo, el éxito quirúrgico según los criterios de Sher en ambas técnica es similar, y tanto el coste como la tasa de complicaciones menores son mayores en la TORS [12, 13].
ABORDAJE CERVICAL EXTERNO
•Reducción de base de lengua por cervicotomía suprahioidea: Si bien la extirpación del exceso de tejido lingual por vía externa se ha asociado a una reducción de más del 50% del IAH, esta ha sido reemplazada por abordajes transorales debido a una menor morbilidad [3].
•Sistema de suspensión de lengua: Esta técnica tiene como finalidad agrandar la vía aérea a nivel de la hipofaringe mediante la sujeción de la lengua a la mandíbula a través suturas no absorbibles y tornillos de titanio. Si bien la tasa de éxito descrita es variable, de forma aislada puede llegar a un 36% y en combinación con otras técnicas a un 78%. Se ha descrito también en combinación a la TORS[14].
TÉCNICAS DE ESTIMULACIÓN DE LA VÍA AÉREA SUPERIOR
La estimulación del nervio hipogloso (ENH) se basa en la estimulación selectiva del nervio hipogloso durante las horas de sueño. Fue descrito por primera vez en 2001 y aprobado por la FDA para AOS en 2014 [15]. La protrusión lingual desencadenada tras la estimulación del nervio, permite mejorar el tono muscular y ampliar la vía aérea sobro todo a nivel de la hipofaringe y sin modificar la anatomía [16].
Actualmente, hay tres implantes comerciales diferentes disponibles en el mercado: Inspire Medical Systems® (Inc., Maple Grove, MN), Imthera (LivaNova ImThera Medical Inc., San Diego, CA) y el dispositivo implantable Nyxoah S.A. (Nyxoah SA, Mont-Saint-Guibert, Bélgica).
•Imthera: Compuesto por un generador de pulso implantable (GPI), el cable estimulador con electrodos (CE) y un cargador de control remoto. Aún no ha sido aprobado por la FDA y estimula conjuntamente las fibras musculares protrusoras y retractoras de la hemilengua derecha.
•Inspire: Aprobado por la FDA, al igual que el implante Imthera este compuesto de un GPI y un CE, sin embargo, cuenta además con un cable sensor que se coloca en la musculatura intercostal, por lo que la activación se realiza de forma sincronizada con la inspiración. Además, este implante solo activa las fibras protrusoras del nervio hipogloso derecho (Figura 4).
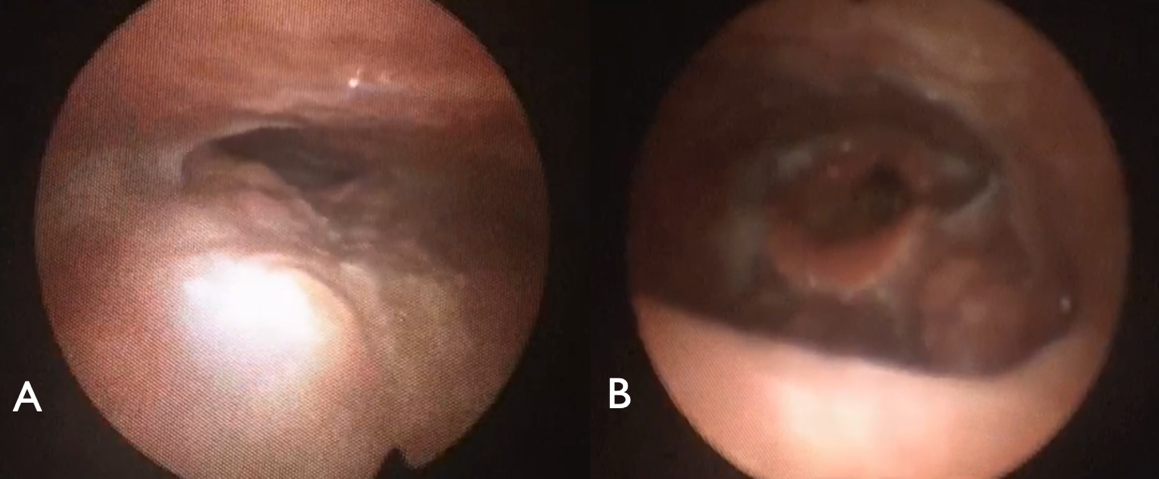
Figura 4. A) Vía aérea sin estimulación B) Vía aérea con estimulación. Se observa una apertura de la vía aérea muy amplia tanto a nivel del paladar como de la base de lengua.
•Genio: Consiste en la estimulación de ambas ramas mediales del nervio hipogloso mediante una unidad externa, por lo que no requiere de cables. La pila es externa l estimula al receptor interno de forma cíclica hasta que la persona lo desconecta.
CRONOLOGÍA PARA LA IMPLANTACIÓN
La cronología es común a todos los dispositivos: 1) Selección de paciente 2) Implantación 3) Activación 4) Titulación
INDICACIONES DE ENH
Pacientes con AOS severa con intolerancia a la CPAP, un IMC inferior a 35 kg/m2 y con un colapso anteroposterior de base de lengua en ausencia de colapso concéntrico del paladar. En la población pediátrica se ha descrito su uso en pacientes con AOS en contexto de Síndrome de Down [17, 18].
TÉCNICA OPERATORIA
Si bien todas se realizan bajo anestesia general, el número de incisiones dependerá del tipo de dispositivo.
SISTEMA DE ACTIVACIÓN Y TITULACIÓN
Depende del dispositivo, sin embargo, la titulación se suele llevar a cabo al mes de la cirugía y la activación un mes después de la titulación.
DATOS PUBLICADOS SOBRE LA TERAPIA DE ENH
Se han descrito distintos trabajos sobre los resultados con dispositivos implantables, sin embargo, la mayoría de estos han sido con el sistema Inspire. Existen estudios con un tiempo de seguimiento de hasta 60 meses, en los que se describe una mejoría a nivel de la los síntomas, parámetros respiratorios, ronquido y calidad de vida[19, 20].
ENH COMPARADO CON OTRAS TÉCNICAS QUIRÚRGICAS
Se han realizado diversos estudios comparativos entre la estimulación de nervio hipogloso y otras técnicas quirúrgicas utilizadas para el tratamiento de la AOS como la UPPP y TORS; esos estudios informan mejores resultados para la estimulación de nervio hipogloso en diferentes parámetros como: IAH, el nadir de oxígeno, tasa de éxito quirúrgico, duración de la estancia hospitalaria y dolor posoperatorio [3, 21].
NUEVOS ASPECTOS
Aproximadamente 1/3 de pacientes implantados no logran beneficiarse completamente debido a la presencia de microdespertares producidos al sentir el paciente el estímulo eléctrico y pueden considerarse como respondedores incompletos. Para evitar esto se ha sugerido que la selección de pacientes (pacientes que poseen un umbral de despertar alto y la colapsabilidad muscular adecuada) no este solamente basado en la evaluación del examen físico, la somnoscopia sino también en detalles que pueden ser detectados en la polisomnografia como el loop gain, el umbral de microdespertar y la compensación muscular [22].
CONCLUSIONES
La evaluación y el tratamiento adecuado de la BL en la AOS sigue siendo un desafío para la mayoría de los cirujanos del sueño. Los desarrollos tecnológicos y la evolución de las distintas técnicas quirúrgicas han sido constantes en la última década y probablemente cambiarán aún más en los próximos años. La cirugía de estimulación de la vía aérea superior ha abierto las fronteras en el tratamiento de la AOS.
BIBLIOGRAFÍA
1.Yu R, Huang C, Chang C, Wang Y, Chen J. Prevalence and patterns of tongue deformation in obstructive sleep apnea: A whole-night simultaneous ultrasonographic and polysomnographic study. J Sleep Res. 2021;30:e13131.
2.Kezirian EJ, Goldberg AN. Hypopharyngeal surgery in obstructive sleep apnea: An evidence-based medicine review. Arch Otolaryngol Head Neck Surg; 2006;132:206–13.
3.Baptista PM, Garaycochea O, O’Connor C, Plaza G. Tongue Surgery That Works in OSA. Curr. Otorhinolaryngol. Rep. 2021;9(4):285-293.
4.Fujita S, Woodson BT, Clark JL, Wittig R. Laser Midline Glossectomy as a Treatment for Obstructive Sleep Apnea. Laryngoscope. 1991;101:805-809.
5.Mickelson SA, Rosenthal L. Midline glossectomy and epiglottidectomy for obstructive sleep apnea syndrome. Laryngoscope. 1997;107:614–9.
6.Powell NB, Riley RW, Guilleminault C. Radiofrequency tongue base reduction in sleep-disordered breathing: A pilot study. Otolaryngol Head Neck Surg. 1999;120:656–64.
7.Baba RY, Mohan A, Metta VVSR, Mador MJ. Temperature controlled radiofrequency ablation at different sites for treatment of obstructive sleep apnea syndrome: a systematic review and meta-analysis. Sleep Breath. 2015;19:891–910.
8.Friedman M, Soans R, Gurpinar B, Lin HC, Joseph N. Evaluation of submucosal minimally invasive lingual excision technique for treatment of obstructive sleep apnea/hypopnea syndrome. Otolaryngol Head Neck Surg. 2008;139(3):378-384.
9.Babademez MA, Yorubulut M, Yurekli MF, Gunbey E, Baysal S, Acar B, et al. Comparison of minimally invasive techniques in tongue base surgery in patients with obstructive sleep apnea. Otolaryngol Head Neck Surg. 2011;145(5):858-864.
10. Vicini C, Dallan I, Canzi P, Frassineti S, La Pietra MG, Montevecchi F. Transoral robotic tongue base resection in obstructive sleep apnoea-hypopnoea syndrome: A preliminary report. ORL J Otorhinolaryngol Relat Spec. 2010;72(1):22-27.11.
11. Justin GA, Chang ET, Camacho M, Brietzke SE. Transoral Robotic Surgery for Obstructive Sleep Apnea: A Systematic Review and Meta-Analysis. Otolaryngol Head Neck Surg. 2016;155(5):835-846.
12. Lin HS, Rowley JA, Folbe AJ, Yoo GH, Badr MS, Chen W. Transoral robotic surgery for treatment of obstructive sleep apnea: Factors predicting surgical response. Laryngoscope. 2015;125(4):1013-1020.
13. Vicini C, Montevecchi F, Campanini A, Dallan I, Hoff PT, Spector ME, et al. Clinical outcomes and complications associated with TORS for OSAHS: A benchmark for evaluating an emerging surgical technology in a targeted application for benign disease. ORL J Otorhinolaryngol Relat Spec. 2014;76(2):63-69.
14. Handler E, Hamans E, Goldberg AN, Mickelson S. Tongue suspension: An evidence-based review and comparison to hypopharyngeal surgery for OSA. Laryngoscope. 2014;124(3):329-336.
15. Strollo PJ Jr., Soose RJ, Maurer JT, de Vries N, Cornelius J, Froymovich O, et al. Upper-airway stimulation for obstructive sleep apnea. N Engl J Med. 2014;370(2):139-149.
16. Baptista PM, Garaycochea O, Álvarez-Gómez L, Alcalde J, Alegre M, Urrestarazu E. Hypoglossal nerve stimulation surgery for obstructive sleep apnoea: Our preliminary experience. Acta Otorrinolaringol Esp (Engl Ed). 2018;69(1):42-47.
17. Costantino A, Rinaldi V, Moffa A, Luccarelli V, Bressi F, Cassano M, et al. Hypoglossal nerve stimulation long-term clinical outcomes: a systematic review and meta-analysis. Sleep Breath. 2020;24(2):399-411.
18. Kompelli AR, Ni JS, Nguyen SA, Lentsch EJ, Neskey DM, Meyer TA. The outcomes of hypoglossal nerve stimulation in the management of OSA: A systematic review and meta-analysis. World J Otorhinolaryngol Head Neck Surg. 2019;5(1):41-48.
19. Huntley C, Steffen A, Doghramji K, Hofauer B, Heiser C, Boon M. Upper Airway Stimulation in Patients With Obstructive Sleep Apnea and an Elevated Body Mass Index: A Multi-institutional Review. Laryngoscope. 2018;128(10):2425-2428.
20. Woodson BT, Strohl KP, Soose RJ, Gillespie MB, Maurer JT, de Vries N, et al. Upper Airway Stimulation for Obstructive Sleep Apnea: 5-Year Outcomes. Otolaryngol Head Neck Surg. 2018;159(1):194-202.
21. Neruntarat C, Wanichakorntrakul P, Khuancharee K, Saengthong P, Tangngekkee M. Upper airway stimulation vs other upper airway surgical procedures for OSA: a meta-analysis. Sleep Breath. 2021;25(3):1547-1556.
22. Bohorquez D, Mahmoud AF, Yu JL, Thaler ER. Upper airway stimulation therapy and sleep architecture in patients with obstructive sleep apnea. Laryngoscope. 2020;130(4):1085-1089.